八丈小島のマレー糸状虫症


八丈小島のマレー糸状虫症(はちじょうこじまのマレーしじょうちゅうしょう)とは、伊豆諸島南部の八丈小島(東京都八丈町)にかつて存在したリンパ系フィラリア症を原因とする風土病である。この風土病は古くより八丈小島および隣接する八丈島では「バク」と呼ばれ[† 1]、島民たちの間で恐れられていた[1]。
本疾患の原因は、フィラリアの一種であるマレー糸状虫 Brugia malayi ICD-10(B74.1)[2]によるものであり、八丈小島は日本で唯一のマレー糸状虫症の流行地であった[3][4][5][6]。
フィラリアは、イヌの心臓に寄生する犬糸状虫 Dirofilaria immitisから、イヌの病気としても知られている。しかし、かつての日本国内ではヒトが発症するフィラリア症(以下、本記事で記述するフィラリア症はヒトに発症するものの意として扱う)のひとつバンクロフト糸状虫 Wuchereria bancrofti、ICD-10(B74.0)[2]による流行地が、北は青森県から南は沖縄県に至る広範囲に散在していた。特に九州南部から奄美・沖縄へかけての南西諸島一帯は、世界有数のフィラリア症流行地として世界の医学界で知られていた[7][8]。
日本におけるフィラリア症の防圧[† 2]・克服へ向けた本格的な研究は、1948年(昭和23年)から始まった東京大学付属伝染病研究所(現:東京大学医科学研究所)の佐々學による八丈小島でのフィールドワークと、それに続く同島での駆虫薬スパトニンを用いた臨床試験が端緒である。この八丈小島で得られた一連の治験[† 3]データや経験は、のちに続く愛媛県佐田岬半島、長崎県、鹿児島県、奄美、沖縄県各所での集団治療を経て、最終的に日本国内でのフィラリア症根絶へ向かう契機となる日本の公衆衛生史上重要な意義を持つものであった[9]。
そして、1977年(昭和52年)に沖縄県の宮古諸島および八重山諸島で治療が行われた患者を最後に、ヒトに感染するフィラリア症の日本国内での発生事例は確認されなくなった[10]。1988年(昭和63年)の沖縄県宮古保健所における根絶宣言により、日本は世界で初めてフィラリア症を根絶した国となった[11][12][13]。
ヒトに寄生して発症するフィラリア症はフィラリア虫の種類ごと世界各地に8種あるといわれ[14]、そのうち日本国内のフィラリア症はバンクロフト糸状虫によるものがほとんどであった。しかし、八丈小島のフィラリア症はバンクロフト糸状虫ではなく、東南アジアを中心とする地域で流行するマレー糸状虫によるものであり、これは日本国内では唯一の流行地であった。
本記事では、かつて八丈小島でバクと呼ばれて恐れられていたマレー糸状虫症と、その防圧の経緯について解説する。
八丈小島のバク
[編集]
八丈小島(左の小さな島)
八丈島(右の大きな島)


国土交通省 国土地理院 地図・空中写真閲覧サービスの空中写真を基に作成。
八丈小島は伊豆諸島南部の八丈島の西北西約7.5km、東京の南約287kmの海上に位置する安山岩で構成された火山島で、面積3.07 km²、周囲8.7 km、最高標高点616.6メートルの太平山がそびえる円錐状の島嶼である[15][16][17]。島の海岸線は海食崖で囲まれ、平坦地はほとんどない急峻な地形であるが、かつて八丈小島は人々が居住する有人島であり2つの村が存在していた。八丈島から直接眺められる八丈小島南東側の宇津木村(うつきむら)と、八丈小島の北西側に位置するために八丈島からは直接見ることのできない鳥打村(とりうちむら)である[18][19][20]。八丈小島の急峻な地形により陸路は無く、お互いの交流は殆ど無かった。
かつて八丈小島にはバクと呼ばれる風土病があり、島の人々を長年にわたり苦しめ続けていた。隣接する八丈島の人々はこの病気を「小島のバク」と呼んで恐れ[21][22][23]、八丈島の漁師や海女は小島近くの海域で漁は行っても、病気を恐れて小島へは上陸しなかったという[24][25][† 4]。
八丈小島に伝わる民謡に次のような一節がある。
カブラとは大かぶのことで明治初期には島の中央にそびえる太平山の山頂付近で栽培されていたという。バク山のバクとはバク病のことであり1881年の明治の頃「バク」という呼び名の風土病が存在することが一部の医療関係者の間で知られ始めていた[28]。
八丈小島の島民の多くは10代半ばまでに熱発作を出すといわれており、突然何の前ぶれもなく寒気と戦慄に襲われ、震え(シバリング)を起こして高熱が出る。バクだけが直接の原因となって死に至ることはなかったものの、バクにかかった島民はさまざまな症状に苦しめられた。バクは寒気や発熱に始まることが多く、おおよそ次のようなものであった。その多くが畑仕事をしているときに発症し、周囲の人々に「バクが来たぞ」と大声で知らせながら急いで家に戻り、布団に潜り込んで高熱と震えが治まるまでやり過ごしたという[29]。熱発作は数日で自然に治まり畑仕事に戻るが、そのうちにまた激しい熱発作が起きる。この2回目以降の熱発作症状を八丈小島では「ミツレル」と呼び[† 5]、ひどい場合には、1か月の間に何度もミツレル熱発作を繰り返すため、仕事や日常生活に支障をきたす。このような状態を年単位で繰り返していると、やがて足のリンパ節が腫れ始める。腫れた部位はリンパ機能が低下することから傷が治りにくくなり、小さなトゲが刺さるなど、ほんのわずかの外傷による刺激で熱発作や戦慄を何度も起こし、中には意識障害に陥るケースもあったという。数年が経過してリンパ節の痛みや腫れが治まると、今度は足が徐々に太く腫れて皮が厚くなり患部に強い痒みが起きる。耐えがたい痒みゆえに絶えず爪で掻き続けるため、掻いた部位の皮膚がさらに肥大してしまい、また掻いては太くなるという悪循環に陥る[29]。
近代医学によって原因が解明される以前の八丈小島の人々は、病気の原因は島の水に毒があるからだと考えており、誰も知らない大昔から小島の人間は皆バクにかかってきたため、バクにかかるのは仕方のないことであり、治るはずがないと諦めていたという[30]。
八丈小島は1969年(昭和44年)の集団離島により無人島となったが、集団離島するまで電気や水道といった基本的なインフラは満足に整備されておらず、商店は1軒もなく交番も設置されていなかった[31]。また、八丈小島には宇津木村・鳥打村ともに係留施設が整備された港湾がなく、1か月に数便しかない八丈島からの生活物資輸送も兼ねた定期船や漁船などの小型船の乗降は、下船時には甲板から船着き場の岩場へ直接跳び移って上陸し、乗船時には甲板へ跳び乗るといった方法であった。そのため、強風時や波が高い気象条件下では接岸できず頻繁に欠航になり、旅客の往来だけでなく八丈島からの生活物資の輸送や郵便物の配達も数週間にわたって途絶えてしまうことが多々あった[17][20][32]。
昭和30年代になって島内の小中学校に自家発電機が整備され、八丈島との間で無線通信が行えるようになり、島民の生活基盤は徐々に改善されつつあった。それでも一般家庭における電気・電話は1日の間に使用できる時間が限られるなど、1969年(昭和44年)の集団離島時までインフラは不完全のままであった[33]。また、宇津木、鳥打の両村とも小中学校(小中併設校)は設置されていたが[18]、いずれも集団離島時まで医師のいない無医村であった[20]。
八丈小島の島民にとって特に深刻であったのは水不足の問題であった。鳥打村では海岸沿いの岩場(ロックプールと呼ぶ)に貯まった雨水を採取して利用し、宇津木村では海岸の断崖にある洞窟の天井から滴る水滴を桶などで溜めて利用していたといい、水滴量が減少する冬季には朝から夕方まで溜めても、わずか1升5合(約2.7リットル)が溜まるに過ぎなかったという[34]。一方の鳥打村にはごく小さな湧水が存在したものの、やはり人々の生活用水を確保するほどの湧水ではなかった[35]。八丈小島は保水性に乏しい火山性の地質かつ急峻な地形であるため[20]、河川は存在せず井戸水にも恵まれなかった。慢性的な水不足に加え簡易水道ですら未整備であったため、飲用水や生活用水を確保する手段はもっぱら降雨に大きく左右される天水(雨水)に頼っており、各家庭や小中学校には簡素な貯水槽や甕(かめ)桶などが設けられていたが[36]、確保できる水量が不安定で水質も悪かった[37]。この島民にとって生命線ともいえる天水を蓄える大小さまざまな天水桶が、結果として病原体を収集・増殖する事になり、八丈小島の「バク」と呼ばれたマレー糸状虫症流行の間接的要因となった[† 6]。
リンパ系フィラリア症の概略
[編集]本記事では八丈小島におけるマレー糸状虫症(フィラリア症の一種)の研究および防圧の経緯について記述する。まず、この節ではあらかじめ、ヒトに発症するリンパ系フィラリア症についての概略を述べる。
リンパ系フィラリア症の主な症状
[編集]
リンパ系フィラリア症はヒトのリンパ系各所に寄生虫であるフィラリア虫が寄生することにより、さまざまな症状を引き起こす寄生虫病の総称である[14][38]。
フィラリア虫は日本などの先進国では、イヌの心臓に寄生する寄生虫(犬糸状虫)がよく知られているが[39]、ヒトやイヌだけでなく多種多様の脊椎動物ごとに寄生するフィラリア虫が多数存在する[40]。これらの中でヒトに寄生するタイプのフィラリア虫は、主にヒトのリンパ管やリンパ節などに寄生することから、リンパ系フィラリアと呼んでヒト以外のフィラリア症と区別している。
ヒトがリンパ系フィラリア症に感染するメカニズムは、フィラリアの幼虫であるミクロフィラリア(microfilaria)を体内に宿す媒介者(ベクター)の役割を持つ蚊がヒトを吸血する際、ミクロフィラリアが人間の体内に侵入することによって成立する。媒介する蚊の種類は、イエカ属、ヤブカ属、ハマダラカ属などさまざまである。日本国内ではアカイエカ Culex pipiens pallensがおもな媒介蚊であった[41]。
フィラリア虫の成虫はヒトのリンパ管内部に住み着き、6年とも8年とも言われる生存期間中、数百万匹ものミクロフィラリア(幼虫)を宿主の体内で産み、そのミクロフィラリアはヒトのリンパ系や血液中を循環する。媒介者の蚊は感染した終宿主であるヒトを吸血することにより、ミクロフィラリアを含む血液を取り込む。取り込まれたミクロフィラリアは蚊の体内で感染性を持つ幼虫に成長し、その蚊が再びヒトを吸血することによって感染力を持ったミクロフィラリアがヒトの体内へ侵入し、リンパ管へ移動して成虫になることで生活環が成立する[42]。
このようにリンパ系フィラリア虫の生活環(ライフサイクル)は蚊が中間宿主であり、ヒトが終宿主である(右、図1参照)。
ヒトに発症するリンパ系フィラリア症の経過は、無症候期、急性期、慢性期があり、感染初期の罹患者は自覚症状がなく感染していることに気付かないことが多い(無症候期)。ただし、無症状であってもすでに罹患者はリンパ系組織各所や腎臓に障害を起こしており、人体の免疫機能への影響が始まっている。また、体内にミクロフィラリアがいても無症状のまま一生自覚症状が出ない場合もある。無症候期から急性期に進行する場合、感染から1年程度経過したころ、突然何の前触れもなく悪寒や高熱などの熱発作と戦慄を起こす。この最初の熱発作は数日間で治まるが、その後も悪寒や発熱を伴う熱発作を長期間にわたり何度も繰り返すことが多い。このようにフィラリア症と一口に言っても、その症状は一様ではない。適切な治療を行わないまま長期間放置すると、体内のフィラリア虫が成長・増殖して慢性期に入る。こうなってしまうと成虫になったフィラリア虫がリンパ管やリンパ節に居座り、リンパ液の流れを塞いでしまう。このようなリンパ液の閉塞による循環障害が引き金となり、リンパ系フィラリア症特有のさまざまな病状が現れる[42][43][44]。
リンパ系フィラリア症の慢性期には、次に挙げる特有の症状が知られている[13]。
象皮病
[編集]象皮病(ぞうひびょう Elephantiasis )はフィラリア症の病態としてはもっともよく知られている。おもに四肢の肥大により足や手が太く変形し、象の皮膚のように見えるためこの名前がある。象皮病はフィラリア虫の成虫が太ももの付け根にあるリンパ管に「とぐろ」を巻いて居座ることが原因である[45]。リンパ管内のフィラリア虫が障害となってリンパ液の流れを悪くするため、太ももより下部のリンパ液が胴体のほうへ戻りにくくなり、足に溜まったリンパ液によりリンパ浮腫(むくみ)が目立つようになることから、やがて多発した浮腫が固定化されてしまう[46][47]。初期の浮腫は痒みが強いため爪などで掻くが、汚い爪で掻くとさまざまな細菌が入り、菌がリンパ液を培地として炎症を起こす。その結果、痒みはさらに激しくなり、何度も掻き続けるため同じ場所の炎症を何度も繰り返し、ついには皮下組織が厚くなり毛が抜けてしまう。度重なる炎症と浮腫によって足の肥大、皮膚のただれ、変色を起こし、まるで象の足のようになる[41][42][48]。
| 画像外部リンク | |
|---|---|
|
国立国会図書館デジタルコレクション |
象皮病は日本では古くから知られている。平安末期もしくは鎌倉初期に作られたと考えられる病草紙(異本)というさまざまな病気を描いた絵巻物の中のひとつに十二単をまとった貴族と思われる若い女性が描かれている絵がある[49]。この女性は上半身と下半身を露わにし、両足が黒く変色して皮膚がただれているように見える。付き添う2名の女官が心配そうな表情で見つめる様子が描かれており、これは今日でいう象皮病ではないかと考えられている[50][51][52](右記、画像外部リンク参照)。
陰嚢水腫・乳房肥大
[編集]
陰嚢水腫(いんのうすいしゅ Scrotum swelling)、乳房肥大(ちぶさひだい Breast hypertrophy)は、いずれも象皮病と同様にフィラリアの成虫によるリンパ管の閉塞が原因である[47][48]。陰嚢水腫の場合は陰嚢周辺のリンパ管にフィラリア虫が定着することでリンパ液が溜まった陰嚢が大きくなる[46]。乳房肥大もフィラリア虫による胸部リンパ管の閉塞で乳房が大きくなる[45]。
陰嚢水腫は驚くほど大きくなるケースがあり、日本国内ではよく知られた例として江戸後期の著名な浮世絵師葛飾北斎による陰嚢水腫の絵がある[52]。北斎は1812年(文化9年)、東海道の三島宿(現・静岡県三島市)でもっこに包まれた荷物を天秤棒のようなもので担いでいる2人の男を見掛けるが、よく見ると荷物だと思ったものが片方の男の巨大な陰嚢であることに驚き、その場で矢立を取り出して描いたという[53]。その絵は北斎漫画十二編の中で「大嚢」の題で描かれている。これは19世紀初頭の日本に陰嚢水腫、つまりリンパ系フィラリア症が存在した記録として日本国外でも知られている[50]。
また、西郷隆盛が陰嚢水腫であったこと[54]もよく知られており、1872年(明治5年)に明治天皇が鶴丸城(現・鹿児島城)へ行幸した際、陰嚢水腫であった西郷は馬に乗ることができず徒歩(かち)で行列に従った[52][55]という話や、西南戦争で自決した西郷の首のない遺体を、西郷本人であると特定させたのが陰嚢水腫であったという[50][56]。
乳糜尿
[編集]
乳糜尿(にゅうびにょう Chyluria)は尿が粥のように白く濁る症状であり(「糜」は粥の意)、胸管にフィラリアが「とぐろ」を巻くことが原因で起きる[45]。胸管とはリンパ液を血管に集めるリンパ管の本管であり、小腸で吸収された脂肪分を集めて首の静脈へ送る通路にもなっている。乳糜(にゅうび)とは、脂肪分が消化され小腸から吸収されたリンパ液のことであるが、胸管にフィラリアが居ついて閉塞すると、脂肪分を含んだリンパ液である乳糜は身体の上部へ行くことができなくなり、そのまま腎臓へ運ばれて尿を白く濁らせる[47][48]。軽症の場合は薄く濁る程度であるが、重症になると腎臓の出血を伴う乳糜血尿や、尿がゼリー状に硬くなり最悪の場合尿閉を起こす[43][45]。
以上がリンパ系フィラリア症の慢性期における主な症状であるが、ほかにも、リンパ管瘤、リンパ管炎、リンパ腺炎といったさまざまなリンパ系炎症反応を起こす[41]。
リンパ系フィラリア虫の種類
[編集]フィラリア虫には非常に多くの種類があるが、ヒトに感染するフィラリア症の原因となるフィラリア虫は、リンパ系疾患以外のもの(オンコセルカ症など)を含めると世界に8種ほどあると言われている[14][40]。それらの中でリンパ系フィラリア症を引き起こすものは下記に挙げる3種のリンパ系糸状虫(Lymphatic firaria)によるものがほとんどである[13][43]。
バンクロフト糸状虫
[編集]



バンクロフト糸状虫 Wuchereria bancrofti (Cobbold, 1877)は、バンクロフト糸状虫症の病原体となる寄生虫であり、世界中のリンパ系フィラリア症の90パーセント以上が本虫によるものである[57]。
1863年(文久3年)、フランス人医師のデマルクワイが、パリにおいて陰嚢水腫のハバナ人の水夫の血液と陰嚢に溜まった水を顕微鏡で調べた際、その中に小さな細長い糸状の虫体(幼虫)を見出した。この糸状虫の幼虫(ミクロフィラリア)が世界で最初に確認されたフィラリア虫である[58][59]。フィラリアという名前は、この虫を発見したデマルクワイが「細くて糸状のもの」を表すフランス語のFilaire(電球のフィラメントも同じ語源である)から、この虫を「ミクロフィラリア」と記述したことが、この寄生虫の名前と病名の由来である[58]。
3年後の1866年(慶応2年)にブラジルの医師オットー・エドワード・ワッシャーがブラジルの大西洋沿岸に面した港町バイーアで患者の白い尿からミクロフィラリアを見つけ、さらに1872年(明治5年)にはインドのカルカッタでイギリス人医師のルイスが患者の血液からミクロフィラリアを発見した[42][60]。
これらの研究により象皮病や陰嚢水腫の患者はミクロフィラリアを持つという共通点が分かり始めた。
1800年代後半当時、中国南部のアモイでマラリアの研究をしていたスコットランド出身のパトリック・マンソンは、マラリア媒介実験で使用した蚊が溺れて沈んだ水の中から偶然ミクロフィラリアを発見したことでフィラリアに興味を持ち、後述するミクロフィラリアの夜間定期出現性 nocturnal periodicityを1879年(明治12年)に発見する。その後、研究者たちはフィラリアをヒトに感染させる媒介者はおそらく蚊であろうと考え、さまざまな検証を重ねたが、しばらくの間は確証を得られないままであった[42]。
フィラリアが蚊によって媒介されることを証明したのはオーストラリアの寄生虫学者ジョセフ・バンクロフトである。バンクロフトは当時の世界中で確認されていた1,600種の蚊の中から、アカイエ蚊の一種がミクロフィラリアの主要媒介蚊であることを実証し突き止めた。バンクロフトはミクロフィラリアの形態も詳しく観察し、色は乳白色で糸のように細長く滑らかに湾曲し(日本語の平仮名の「し」のような形状)、頭部がやや肥大していることや、性別があり雄より雌のほうが大きいなど、ミクロフィラリアの形態を顕微鏡の倍率を上げ可能な限り詳細にスケッチした。こうしてミクロフィラリア、すなわちフィラリア症は蚊を媒介者としてヒトに感染する寄生虫病であることが解明された[29]。
バンクロフト糸状虫の学名である Wuchereria bancrofti は以上の経緯から、オットー・エドワード・ワッシャー O. E. H. Wuchererと、ジョセフ・バンクロフト Joseph Bancroftの両名にちなんで命名された[61]。
マレー糸状虫
[編集]マレー糸状虫 Brugia malayi (Brug, 1927)はバンクロフト糸状虫以外のリンパ系フィラリア症の残りのほとんどを占めている。1927年(昭和2年)、マレー半島やスマトラ島でミクロフィラリアを研究していたオランダ軍軍医のリヒテンシュタインLichtensteinは、採取したいくつかのミクロフィラリアがバンクロフト糸状虫と形態的に異なることに気付いた[61][62]。それはバンクロフト糸状虫と比べると小さく、虫体は何か所も細かく湾曲していた。この報告を受けた同じオランダ人寄生虫学者のブルフ Steffen Lambert Brug は論文に新種記載し、マレー種の糸状虫 Brugia malayi と命名し報告した[63][64]。
マレー糸状虫症の大きな特徴は、バンクロフト糸状虫症で見られる陰嚢水腫や乳糜尿を起こす患者が認められないことである。また、リンパ浮腫や象皮病が起こる部位も下腿部のみ(膝関節から上部を超えない)のケースがほとんどである。このようなバンクロフト糸状虫症との差異の理由は解明されていないが、成虫の寄生するリンパ系の部位が異なるためだと考えられている[6]。
チモール糸状虫
[編集]チモール糸状虫 Brugia timori (Partono et al, 1977)は1960年代になって報告され始めた。1960年代の中ごろ、チモール島の住民の血液中にマレー糸状虫に似るものの、細かな部分が異なるミクロフィラリアが存在することが報告され、チモール型フィラリア Timor filariasis と呼ばれるようになったが、成虫の同定は1977年(昭和52年)になるまで行われなかった[61]。チモール糸状虫は世界のリンパ系フィラリア虫全体から見ればごくわずかであり、チモール島を含むインドネシアの小スンダ列島以外では確認されていない[65]。
八丈小島における病態調査と防圧の経緯
[編集]明治・大正期の調査
[編集]
日本で初めてフィラリア虫が確認されたのは1876年(明治9年)のことで、お雇い外国人として東京医学校(現・東京大学医学部)に招かれたドイツ人内科医のエルヴィン・フォン・ベルツ(独: Erwin von Bälz)が、来日したその年に日本人患者の血液中からミクロフィラリアを発見したのが最初である[42]。ただし、1876年の時点でのフィラリアに関する知見は、前述したように研究の途上であり、八丈小島で最初に調査が始まった明治後期から大正初期の頃は、ミクロフィラリアと象皮病との関連性について日本国内の医学界での見解は完全には定まっておらず、1927年に新種記載されたマレー糸状虫に至っては、その存在すら知られていなかった。なお、八丈小島以外の伊豆諸島にもかつてフィラリア症は存在しており、少数ながら新島、八丈島、青ヶ島にはバンクロフト糸状虫が存在した[66]。
中浜東一郎による八丈小島初調査
[編集]最初のバク研究者
[編集]
明治維新後の日本では、風土病と考えられる地域特有の疾患が日本各地で多数確認され始めており、新しい西洋医学を学んだ多くの研究者や医師らにより調査や研究が行われ始めていた時期であった。八丈小島の「バク」も、それらのひとつとして一部の医療関係者の間で知られ始めていた。しかし「八丈島に隣接する小島に古くより「バク」と呼ばれる奇病があり、島民の多くが発症する」という話が人づてに伝わるだけであった[28]。
八丈小島は「鳥も通わぬ[67]」と言われた絶海の孤島八丈島の、さらに属島という地理的条件もあり、日本国内各所に散在する他の風土病流行地のように現地調査に赴くことが、交通事情の悪い当時は困難であった[68]。
「バク」と呼ばれたこの風土病について、近代医学的観点による現地調査が初めて行われたのは1896年(明治29年)2月のことで、調査を行ったのは当時の内務省衛生局の中浜東一郎である[69]。中浜東一郎の実父は、幕末の1841年(天保12年)に土佐(現、高知県)から漁に出かけて遭難し、漂流中にアメリカの捕鯨船に救出されて渡米して近代科学を学び、日本へ帰国した後に日米和親条約の締結に関わったジョン万次郎(中浜万次郎)である[70]。
中浜東一郎はジョン万次郎の長男として1857年(安政4年)に江戸で生まれ、1881年(明治14年)に(旧)東京大学医学部を卒業すると、福島、岡山、金沢の各医学校の教授を務めた。当時の日本では公衆衛生に関する知識が求められており、中浜は1885年(明治18年)、内務省の命令により衛生学研究のためドイツへ留学し、日本帰国後は内務省衛生局の技師を務めた。1896年(明治29年)4月に内務省を退官後、東京衛生試験所所長、初代東京市医師会長などを歴任した[71]。
中浜が「バク」の調査のため八丈小島を訪れたのは、内務省技師を退官する2か月前の1896年(明治29年)2月で、中浜とともに調査に同行したのは、内務省技手の上村行彰、東京府庁より派遣された塩田虎尾の計3名であった。一行は同年2月5日に横浜港を出航し、丸3日をかけて八丈島の港へ到着したものの、目的地である八丈小島に着岸可能な小型船は風や波に影響を受けやすく、折しも2月は冬季の季節風の吹き荒れる時期であり、強風が何日も続き出航できずに八丈島で足止めを余儀なくされた。天候がやや安定して八丈小島へ渡れたのは、八丈島到着から10日も経過した2月18日であった[69]。


中浜らは波が穏やかになった間をついて、八丈島からの海上距離が近い八丈小島の宇津木村の岩場に上陸すると、早速同村での調査を開始し、その後、宿泊予定である島の反対側の鳥打村へ歩いて移動した。島の向こうへ行くこの道は断崖絶壁に設けられた狭隘な悪路であり、足を踏み外すと海面へ落下してしまう危険な道であったという[72]。
中浜はこの悪路の道中で「バク」と呼ばれる病態をはじめて目にした。八丈小島を含む伊豆諸島では荷物を頭上に乗せて運ぶ習慣があり、これはおもに女性の仕事であった。鳥打村までの険しい小路を数名の女性が、頭に重そうな荷物を乗せているのにもかかわらず、平地と同じように平然と歩いていた。そして彼女たちの下腿部の皮膚は著しく肥大した、いわゆる象皮病と呼ばれるものであり、これが島で「バク」と呼ばれる病態のひとつであることを中浜は確認する[72]。
鳥打村で宿泊した翌日の2月19日に同村でバクの調査が行われた。しかしそもそも当時、東京から遠く離れた小さな島へ内務省技師の職に就く医師が訪れるようなことは、医者のいない離島に暮らす人々にとって願ってもないことであった。中浜ら3名は診察を願う島民の要望に応え、バク病に限らず一般患者の診察および持参した薬品の投与を行った。島民から聞くところによると、この島で過去に行われた医療行為は、種痘と思われるものを1872年(明治5年)と1887年(明治20年)に1回ずつ施されただけだという[34]。
当時、八丈島と横浜を結ぶ定期船は2か月に1便しかなかった。再度天候が荒れ八丈島に戻れなくなると、横浜へ戻る定期船に乗り遅れる恐れがある。そのためやっとの思いで渡った八丈小島であったが、急いで調査を終えなければならなかった。鳥打村での調査や診察を終えた中村ら3名は、風雨の中を前日の悪路を宇津木村へ戻り急いで乗船し無事に八丈島へ戻ったが、翌日(2月20日)から八丈付近の海域は強風が吹き続け、八丈小島への渡船はその後数日間にわたって途絶えたという。21日以降は八丈本島での調査を行い数例の象皮病を確認したが、これは後年バンクロフト糸状虫によるものと判明している。中村ら3名が横浜へ到着したのは3月8日で、結局は1か月をかけて八丈小島と八丈島の調査を行ったことになる[73]。
中浜のバク病取調報告
[編集]

中浜は八丈小島と八丈島での調査内容を、同年(1896年)発行の東京医事新誌954号に、『八丈島属島小島におけるバク病取調報告』として報告した。これにより八丈小島のバクと呼ばれる風土病が日本の医学界に知られることになった[74]。
中浜の報告によれば、1896年(明治29年)調査時点での八丈小島の戸数および人口は、宇津木村が28戸、人口150名。鳥打村が戸数41戸、人口270名、八丈小島全体では戸数69戸、人口420名であった[75]。中浜が島民から聞き取った話によれば、生涯中にバクを患わない島民はほとんどいないという。症状が軽いまま一生を過ごす者もある一方、下腿に重度の肥大を残す重症者も少なからずおり、調査の時点で重症者は75名、そのうち女性が57名であった。最初の発症は年少の7、8歳から12、13歳の間で、高齢になってから初めて発症することはほぼないという[76]。
最初の症状は全身の戦慄を伴う発作的な高熱と下肢のリンパ腺の腫れから始まるが、この発作の期間や軽症重症の度合いは人によって異なる。発作は反復することが多く、回数もまちまちで、数年に1回の者もあれば、ひと月の間に数回起こす者もいる。患部への、ほんのわずかな外傷で発作を起こすことが分かっていて、発作を起こす時期は春と秋に多い。発作を何度も繰り返すと患部の皮膚のむくみ(浮腫)が残り、ついには肥大してしまう。ただし、発作のない通常時は足が奇形を呈しているだけで日常生活に支障はなく、また、この病気によって早世することはないため、患者の中には高齢者も多いことなどが分かった[76]。
これらのことから中浜は、バクの本態はいわゆる象皮病であり、九州南部などでフトスネ(太脛)、コエスネ(肥脛)などと呼ばれるものと同一であると結論した。これに基づきフィラリア症、あるいは一種のバチルス菌による感染の疑いがあったため、数名の患者の血液検査を深夜に行ったものの原因は不明であったという。
19世紀後半の当時は寄生虫学に関する知見が十分でなかった時代であり、今回の八丈小島上陸調査は短期間かつ悪条件下での実地調査であったため、本病のおもな症状が象皮病であると確認されただけであった[76]。しかし、中浜が観察して書き残した「腫大肥厚するのは下肢が最も多く、上腿、上肢とこれに次ぎ、陰嚢にこれを生じるものは1名も認められなかった」とする記録は、後年重要な意味を持つことになった。
京大と九大による八丈小島調査
[編集]京都大学衛生学教室の調査
[編集]
中浜の調査により八丈小島のバクと呼ばれる病態は、下肢が太くなる象皮病がおもな症状であることが確認された。しかし、その原因については不明のままで、これを研究する医師や学者はその後しばらく現れなかった。
中浜東一郎に続く新たな研究者が八丈小島を訪れたのは、15年後の1911年(明治44年)9月であった。調査を行ったのは京都帝国大学衛生学教室に所属する吉永福太郎と帖佐彦四郎[77]の2名である。当時、この京大の衛生学教室(講座)は松下禎二教授を中心として日本の各所に散在していた象皮病流行地の分布状況、および疫学や原因に関する研究を行っており、吉永・帖佐の2名も松下教授教室所属研究者の一員として八丈島および八丈小島の象皮病調査に赴いた[78]。
当時の日本の医学界では象皮病の成因についていくつかの説があり、フィラリア糸状虫によるものとする意見が多かった。その一方で、糸状虫感染が背景にあるとしても、皮膚が肥大する直接の原因は連鎖球菌であるとする考え方や、それがさらに進んでフィラリア糸状虫ではなく連鎖球菌のみに重点を置く研究者たちもいた。京大の松下教授はその旗頭であり、同教室の象皮病研究はいずれもそれを実証するためであった。吉永と帖佐も当然この説の支持者であり、八丈小島での調査も連鎖球菌感染説の見地で行われたことは否めないと、後年、寄生虫学者の森下薫[79]は指摘している[80]。
吉永と帖佐は八丈小島で12名のバク病患者の血液検査を昼間と夜間にそれぞれ行ったものの、1例もミクロフィラリアを認められなかったのに対し、丹毒様浮腫(バクの初期症状[† 7][80])を起こしている21名中、14名の患部および血液から純粋培養に近い状態で連鎖球菌を認めた。よってこの菌がバク病丹毒様発作の病原菌であるのかを確かめるために、その菌を微量、6名の患者の皮下に接種した結果、自然に発生するものと同じ発作が起きた。次に、加温殺菌して毒性を弱めたものを76名の患者に予防接種を行うと、発作の多い9月であったにもかかわらず、少なくとも八丈小島滞在中には発作はまったく起きなかったという[80]。
これらの結果から吉永と帖佐は、小島のバク患者に見られる連鎖球菌が丹毒様発作の原因であり、かつ日本の他地域で実証したものと同じであって、日本の象皮病の大部分は連鎖球菌が原因であるといっても過言でないと結論づけている[80][81]。
日本国内の象皮病は八丈小島の症例も含め連鎖球菌が主原因でなく、リンパ系フィラリア虫によるリンパ系器官の閉塞がおもな原因であることは今日では明らかであるが、原因論とは別に、吉永と帖佐が八丈小島で得た臨床所見の中には注目すべき事実があった。それは島民中76名の患者の中で、既往歴の聞き取り、および現段階において乳糜尿を患うものは1人もいなかった点であった。15年前に中浜東一郎が陰嚢水腫患者は1人もいなかったとする所見と合わせ、乳糜尿患者が1人もいない事実が確認された[80]。
九州大学第二内科の調査
[編集]
九州帝国大学第二内科(現・九州大学大学院病態機能内科学)の望月代次と井上三郎の2人は、「象皮病の原因は連鎖球菌である」とする吉永・帖佐の結論に疑問を持った。望月と井上は一部の象皮病患者にミクロフィラリアが見られないからといって、フィラリア症を否定するのは早計であり、もっと多数の患者を検査する必要があると考え、吉永・帖佐が調査を行った翌年の1912年(大正元年)9月上旬に八丈島と八丈小島を訪れた[81][82]。
望月と井上による八丈小島の調査はおもに鳥打村で行われたが、その調査結果は前年の吉永・帖佐による結果と大きく異なっていた。望月・井上が行った血液検査の結果は、鳥打村在住者のうち象皮病を持つ32名のうち15名(46.8%)にミクロフィラリアを見つけ、さらに象皮病を持たない56名のうち26名(46.4%)にもミクロフィラリアを見つけた[82]。この検査成績は年齢・症状別に調べられており、それをまとめたものが次の表である。各欄の数字は分子がミクロフィラリア陽性者数、分母が検査数である[81]。
| 症状/年齢 | 1-10歳 | 11-20歳 | 21-30歳 | 31-40歳 | 41-50歳 | 51-60歳 | 61-70歳 | 合計 |
|---|---|---|---|---|---|---|---|---|
| 丹毒(あり) 象皮(あり) | 1/3 | 0/4 | 6/9 | 5/10 | 2/2 | 14/28 | ||
| 丹毒(なし) 象皮(あり) | 1/2 | 0/1 | 0/1 | 1/4 | ||||
| 丹毒(あり) 象皮(なし) | 0/9 | 2/2 | 1/2 | 3/6 | ||||
| 浮腫(あり) 象皮(なし) | 1/5 | 8/22 | 6/8 | 2/3 | 1/1 | 18/39 | ||
| 無 症 状 | 2/3 | 0/4 | 2/3 | 1/1 | 5/11 | |||
| 合計 | 3/8 | 9/30 | 11/17 | 4/10 | 6/10 | 6/11 | 2/2 | 41/88 |


このように象皮病の症状の有無を問わず、鳥打村住民の血中ミクロフィラリア陽性率は4割以上の高率であり、「ミクロフィラリアは見いだせなかった」とする前年の吉永・帖佐の調査結果と大きく異なっている。なお、見出したミクロフィラリア虫の種類については特に述べておらず、日本国内の他のフィラリア流行地と同様にバンクロフト糸状虫と見なしたものと考えられている[82]。望月と井上はこの結果から、象皮病の発生にはフィラリア糸状虫の関与が必要であることを主張し、連鎖球菌を主因とした京大側の結論に異論を唱えた[81]。ただし、フィラリア虫の寄生によってリンパ系の鬱滞が起こることが象皮病の主要因ではあるものの、鬱滞した部分が細菌に感染しやすくなるのも事実であって、細菌感染による丹毒様発作はあり得るとし、感染過程のある時点では何らかの細菌の関与があることを認めている[82]。
なお、この九大の2名も八丈小島での臨床的観察において、下肢の象皮病は見られるが、陰嚢水腫、乳糜尿については1例も見られなかったことを特記しており、さらに吸血したものを含め15匹のヤブカを剖検し、そのうちの3匹にフィラリアの幼虫らしきものを見出したと記している[82]。この蚊の調査は短時間かつ簡易的に行われたため不完全ではあるものの、八丈小島におけるフィラリア糸状虫伝播蚊問題の最初の記録であり注目に値すると、後年寄生虫学者の佐々学は指摘している[81]。なお、八丈島本島でも調査が行われ大賀郷村、三根村、樫立村、中之郷村、末吉村の計5か村に象皮病患者は総計21名おり、もっとも多かった樫立村では症状のないものを含めた29名の村民のうち17名の血液中にミクロフィラリアを検出し、そのうち1名には陰嚢水腫が認められたという[81]。その後も連鎖球菌説を主張する京大派とフィラリア説を主張する九大派の論争が続いたが、最終的には京大側が矛を収める形になった[83]。
九大による調査が行われた1912年(大正元年)は寄生生物学者のステッフェン・ランバート・ブラッグがマレー糸状虫を新種記載する15年も前のことであり、八丈島本島と八丈小島のフィラリアが別種であることは誰も気づいていなかった[81]。
こうして東京のはるか南に浮かぶ小さな島は、医学者の研究の場として選ばれ、象皮病の成因について論議の材料を提供することになった[82]。しかし、1912年(大正元年)の九州大学による実地調査の後は35年以上八丈小島を訪れ調査を行う研究者は現れなかった。研究者が訪れることもなく無医村であった八丈小島では、その後も依然としてバク病の流行は途切れることなく続き、島の人々は病気に苦しめられ続けていた[84]。
昭和20年代以降の調査
[編集]明治から大正初期にかけて八丈小島で行われたバク病の調査研究は、象皮病の臨床診断や原因調査に主眼点を置いており、治療に直結していなかった。リンパ系フィラリア症は命の危険に直接晒されるような病気でなかったことに加え、そもそもフィラリア症に対する有効な予防法や治療法は1950年(昭和25年)ごろまで存在しなかったのである[85]。
九州大学の調査以降、八丈小島が日本国内の研究者から再び注目を集めたのは太平洋戦争終戦後の1948年(昭和23年)から始まった東京大学付属伝染病研究所の佐々学による現地調査であった[86]。
伝染病研究所・佐々学
[編集]
東京大学伝染病研究所(以下、伝研と記述する)の佐々学(さっさ まなぶ)[87]は同僚の加納六郎[88]を誘い、1948年(昭和23年)7月、八丈小島のバクを調査するために八丈小島を訪れた[89]。
佐々学(1916年 - 2006年)[90]は1916年(大正5年)に東京神田で生まれ、東京帝国大学医学部を1940年(昭和15年)に卒業し伝研へ入所する[91]。直後の同年5月、大日本帝国海軍軍医科士官となり[92]、駆逐艦「東雲」乗組の軍医として日本と中国大陸の間を何度も往復したり、掃海母船「栄興丸」乗組の軍医としてソロモン諸島など南洋の島々を巡り、船内で乗員の虫垂炎手術を行うなどした[93]。その後、大日本帝国が占領していたペナン島(現マレーシアジョージタウン)に滞在し、午前中は外科の診療に従事し、午後は島内の病院や保健所へ出向いて熱帯医学 Tropical medicine を学んだ[94]。大日本帝国が占領する前のペナン島は、イギリス東インド会社の極東進出に始まるイギリスの植民地支配の拠点であったため、イギリスの医師・研究者たちによる熱帯医学の基礎研究が進んでいた。それを受け継ぐペナン島の現地医師たちは、熱帯医学への知見において、当時の日本の医師たちを大きく上回っていたという。佐々はそれまで教科書でしか知らなかった数々の熱帯病の症例を目の当たりにし、特にマラリア、フィラリアなどの蚊を媒介とする熱帯性感染症の研究に没頭していった[54][94][95]。

それらの研究を通じ佐々は Species Control(スピーシズ・コントロール)対種駆除という考え方に初めて接した。たとえばマラリアを媒介するのは蚊であるのだから、予防のためには片端から蚊を駆除すればよいという大雑把なものではなく、マラリアを媒介する蚊の種を特定し、人間のマラリアを媒介する蚊だけを駆除すればよいという考え方である[94]。この考え方はマラリアに対してだけでなく、フィラリア、黄熱病、デング熱、日本脳炎といった蚊を媒介とする熱帯性の感染症の予防対策の基礎となる重要な考え方であった。佐々はマレー人の医師や研究者からその区別方法を伝授されると同時に、当時は敵国であったイギリスの医療知識や技術に感嘆し、日本にはない熱帯医学に関する各種論文や医学書を読み漁り、その理念や技術を日本語に翻訳し、ペナン島でのマラリア対策を克明に記録したものとともに、東京築地にある海軍軍医学校へ逐次送付し続けた[96]。佐々は海軍軍医学校から呼び戻され、マラリアの予防法を若い軍医に教える傍ら、さらに研究を進め、マラリア媒介蚊の種類を判別するための図鑑『大東亜共栄圏のアノフェレス蚊の鑑別図鑑』を作成した[97]。この図鑑は全軍に配布され[97]、佐々は日本における熱帯病研究者としての地位を確立していく。その後、佐々は海軍陸戦隊の軍医として南シナ海に浮かぶ海南島で終戦を迎え、内地へ復員した。籍のあった伝研へ戻った佐々は、GHQの要請を受けて、日本脳炎の研究のために来日した医学者アルバート・サビンの助手をすることになった。東京都や岡山県で複数の蚊を採取してはさまざまな角度で研究を行う佐々を気に入ったサビンは、日本での研究成果をアメリカの医学雑誌で発表する際に、自らの名前だけでなく佐々の名前を加えた[98][99]。
佐々は復員後2年も経たずに東京大学医学部の助教授になった。さらに、共同研究者も集まり始めた1948年(昭和23年)、ロックフェラー財団が募集した公衆衛生学の戦後初となる日本人留学生2名の1人に佐々は選ばれ、1年間のアメリカ留学が決まっていた。しかし、具体的な出発の日取りは2か月以上も決まらないでいた[100]。そのころの同年6月下旬、伝研を訪れた東京都の職員から「八丈小島にはバクという風土病があり、何年も発熱が散発的に続いて足が太くなる」という話を佐々は聞く[101]。バクという病名も八丈小島という島名も初めて聞く名前であったが、「足が太くなる」という症状から佐々は即座にフィラリアを疑った。早速さまざまな資料や文献を調べてみたが、このときは「バク」が何なのか分からなかったという。俄然興味が湧いた佐々は日取りが決まらないアメリカ留学を控えていたものの、急遽八丈小島行きを決めた[102][103][104]。
佐々による八丈小島初回調査
[編集]

八丈小島のバクを調査するため、佐々は同僚の加納六郎(1920年 - 2000年)を誘い1948年(昭和23年)7月、東京竹芝桟橋から5日に1便あった八丈島行き貨客船の藤丸(初代)に乗船し、ほぼ1日をかけて八丈島に到着するが、八丈小島への定期船はひと月に2便しかなく、次回の出港は5日後だと分かり、八丈島の民宿に滞在することになった[105]。
八丈島の人々は東京大学の学者が2人も来たことを不思議に思い、佐々らに来島目的を尋ねると「八丈小島のバク」の調査のためだと分かり仰天する。八丈島の人々は八丈小島を単に「小島」と呼んでおり、「バクは昔からある恐ろしい病気で高熱を出したり足が醜く太くなる」、「バクが怖いからみんな小島へは近づかない。月に二度の連絡船で役場の職員とか郵便局の人が行くだけだ」、「トコブシやテングサを採る海女も、あの島の近くでは仕事もしないし上陸もしない」、「小島に生まれたものだけが罹る遺伝病だ」など、八丈島の島民はバクの恐ろしさを佐々に語った[106][107]。
これらのバクに対する当時の人々の認識は医学的根拠のないものであり、バク、すなわちリンパ系フィラリア症は遺伝病でもなければ、人から人へ直接感染する病気でもない。しかし昭和20年代前半の当時、フィラリアという病気の原因は一般的には認識されておらず、医療関係者の間でも八丈小島のバクは日本国内の他のフィラリア流行地と同様にバンクロフト種のフィラリアと考えられていた[108]。また、専門家による調査は長期間途絶えており、佐々は小島のバクについて八丈島の人々からの話を聞き及ぶにつれ、何としても小島へ渡りその正体を確認しなければならないと強く感じ始めていた[106]。
5日後の朝、八丈小島への船は予定通り出航することになった。八丈島の八重根港で乗船待ちする佐々のもとへ、民宿のおかみが今届いたばかりだという電報を持って駆け付けた。電報には「アメリカイキキマル スグモドレ」と書かれていた。今戻ったら八丈小島へ渡るチャンスは何時になるか分からず佐々は迷った。八丈島から本土へ戻る定期船はこの日の午後に出航する。当時八丈島と本土を結ぶ定期船は5日に一便であったが欠航になる可能性もあり、このまま八丈小島へ渡れば本土へ戻れるのは少なくとも2週間後であった。加納は本土へ戻った方が良いのではと佐々に促したが、何よりもバクへの探求心が勝った佐々は電報を破り捨てて海に捨て八丈小島行きの船に乗ったという[104][109][110]。

船は2時間半で八丈小島北西側にある鳥打村の船着場に着いた。島の中腹にある村の人々は接岸する船に気が付くと積まれた物資を受け取るため一斉に船着場へ駆け下りてきた。島民らが積荷を降ろす中、佐々と加納は大きな荷物を背負い島の岩場へ上陸すると、5人ほどの島の子供たちに囲まれ、興味深そうに来島目的を尋ねられ「バクを調べに来た」ことを伝えた。すると子供たちは驚き、自ら進んで2人の荷物を持つのを手伝い、鳥打村への道案内役を買って出て、すれ違う村人や畑仕事をする人たちに「このおじさんたちはバクを調べに来た」と大きな声で喧伝してくれたという。佐々と加納は子供たちから「バクのおじさん」と名付けられた[111]。持参した大きな荷物の中身は顕微鏡や試験管、試薬、精製水の入ったビンなどであった[111]。高熱が出て最後は足が太くなるという都の職員の話からフィラリア症に見当を付けていた佐々は、フィラリア症検査に必要な器具一式を用意して来ていたのである[112]。
八丈小島には電話などの通信機器がなく、事前の協力要請ができなかったため[111]、佐々は鳥打村の村長への挨拶とバク調査の協力をお願いしようと村長の家の場所を尋ねたが、子供も大人も「村長」という言葉の意味を知らず、怪訝な顔をしたという[113]。八丈小島の2か村は前年の1947年(昭和22年)10月に施行された地方自治法によって名主制度から村長制度へ変わったばかりで[114]、島民たちにとって「村長」を意味する言葉は長年使用していた名主(なぬし)のままであった[115][116]。
夏休み前の平日にもかかわらず小学生くらいの子供たちが昼間から遊んでいた。不思議に思い聞いてみると、「1人しかいない小学生担当の先生がバクになってしまったので今日は休校だ」という。子供たちに案内され名主の家へ向かい鳥打村の集落へ入っていった。どの家も強風を避けるための頑丈な石垣とツバキの木々に囲まれている。その家々の間を歩いていくと、ある家の中が外から見え、そこで佐々はバク症状を起こしている患者を初めて目にした。蒸し暑い7月の日中にもかかわらず、布団に包まり歯をガタガタさせて震えていたのである[113]。これはリンパ系フィラリア症の症状のひとつ、熱発作であり八丈小島ではミツレルと呼ばれる症状であった[115]。
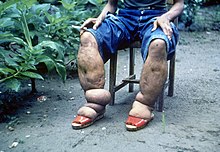
名主の家に到着すると、意外にも名主は40歳という若い男性であった[115][117]。佐々と加納の来島目的を知ると、島の長老らが名主の家に集まりバクについて語り始め[113]、「わしがバクの親分だ」と自称する高齢の男性は、研究のためならと自らすすんで写真を撮らせてくれたという。この老人の左足は右足の3倍ほど太くなっていた(右、画像1参照)[117]。

長老らの話を要約すると、まず、島の人間はほとんど全員が15歳くらいになるまでに熱発作を起こす。この熱は数日で下がるが再び熱発作を起こし、何年間にわたって何度も繰り返す。やがて熱発作が出なくなると今度は足が徐々に太くなる。太くなった足の皮膚が傷つくと、傷口が赤く腫れて膿んで傷が治りにくくなる。治りにくいことを島民たちは経験的に知っているため、日常生活で傷が付かないよう常に注意しているという[118]。
続いて佐々は長老にバクの原因を訪ねると、「水が悪いからだ」と答えた。集落の高台にバク池という小さな池があり、水道のないこの島ではこの池から水を汲んで利用していたという。それがつい最近、各家庭にコンクリート製の水溜めが作られ、家の屋根などから樋を引いて利用し始め、これでバクがなくなるかもしれないと島民は期待した。だが、やはりバクはなくならないという[119][120]。
佐々と加納はこのような話を聞きながら、出されたお茶の湯呑の中に煮えたボウフラが数匹入っていることに気が付いた。加納は佐々の耳元で「これはフィラリアでしょうね」とささやき、佐々も黙って頷き、バクの正体はフィラリアに間違いないと確信した[119]。
ミクロフィラリアの夜間定期出現性
[編集]

佐々は名主や島の長老たちに、この病気はフィラリアという病気によく似ているが、それを確かめるために血液検査が必要なので今晩協力してほしいと伝えた[121]。ヒトに罹患するリンパ系フィラリア虫は血管やリンパ管の中に寄生する寄生虫である。したがって血液中からフィラリア虫の幼生であるミクロフィラリアが確認できれば感染の有無は判別できる[† 9]。ただ、この採血検査は夜間に行う必要があった[120]。その理由はミクロフィラリアの夜間定期出現性[124] である。
19世紀の後半、中国南部(現、福建省)のアモイで研究を行っていたマンソンは、マラリアの感染経路を調べるため飼育していた蚊が、飼育籠の中から逃げ出して水に溺れているのを見つけ、その水を100倍ほどの顕微鏡で見るとマラリアの原虫ではなくフィラリアの幼虫のミクロフィラリアが泳いでいた[125]。マンソンはフィラリアに興味を持ち、当時のアモイに多数いたフィラリア症患者の採血のため中国人の助手を2人雇い、1人は昼間、もう1人は夜間に働かせた。しかし患者の血液中からミクロフィラリアが確認されるのは決まって夜勤の助手の採血によるもので、日中勤務の助手からは一切確認できなかった。マンソンは昼間の助手がサボっているものと思い込んで、新たに別の中国人助手を雇った。ところが結果は同じであり、マンソン自身も研究室に来るのが夜の時にだけミクロフィラリアが確認されていたことに気がつく。そこでマンソンは1人のフィラリア症患者を対象にして、3時間置きに採血して血中のミクロフィラリアを数える調査を1か月以上続けグラフ化すると、午後6時過ぎから血中にミクロフィラリアが現れ始め、午前1時頃にピークを迎え午前8時以降は血液中から確認されなくなることが分かった。さらに別のフィラリア症患者を昼間に寝かせ夜間に起きる昼夜逆転生活にさせても結果は同じで、治験者の睡眠の時間帯に関係なくミクロフィラリアの出現は夜間に限られていた[126]。
1879年(明治12年)のことで、マンソンはこの現象をミクロフィラリアの夜間定期出現性 nocturnal periodicityと名付けて発表し世界の医学者を驚かせた[115]。その後も、世界各地の研究者によって蚊が媒介する生活環やミクロフィラリアの形態や性質などの基礎的な研究は進んでいたが、佐々が初めて八丈小島を訪れた1948年(昭和23年)当時、フィラリア症に対する有効な治療法や治療薬は未だに確立されていなかった[85]。
夜間採血
[編集]

無医村である八丈小島の人々にとって大学の医療研究者が来島することは、九大の望月と井上以来36年振りのことで佐々と加納は島民から好意的に迎えられ、調査場所兼宿泊場所として鳥打村役場が提供された[117]。村役場は坂道を上った鳥打小中学校の庭の一角にある小さな小屋で、入口に「鳥打村役場」の表札が掲げられてはいるが簡素なものであった[115]。
その夜、鳥打小中学校の校庭で佐々と加納の歓迎会が開かれた[120]。東京から2人の医者がバクを調べるためにわざわざ来たことを喜んだ島民たちは、小舟を出して海に潜りトコブシやウニ、ナマコ、さまざまな魚介を採ってきた。さらに島の名産のサツマイモを使った家庭料理で2人をもてなした[127]。このサツマイモから作られた「島酒」と呼ばれる強い自家製芋焼酎が佐々と加納のコップに注がれ、島の青年からかわるがわる献杯された。これ以上飲めないと断っても、後ろから羽交い絞めにされコップを口にあてがわれ、飲み干すまで許さないという強引さであったが[112]、隣にいた名主はこうした荒っぽさが八丈小島で最高の歓待だと教えてくれたという[127][128]。
- 〽 ハアー 沖で見たときゃ 鬼島と見たが 来てみりゃ小島は 情島(なさけじま) ショメショメ
これは八丈島本島で歌われる民謡『八丈ショメ節』(東京都無形文化財[129])の歌詞[130]の一部を小島に変えたもので、この夜は大人も子供も一緒になって唄われた[127]。現地の人々とのこうした接し方は風土病調査を円滑に行う上で重要なことであり、佐々自身も自著『熱帯への郷愁』の中で、現地の人々の文化を尊重し、付き合いを積み重ねていくことが絶対に必要な条件であると書いている[131]。
陽気に唄いながら島の男たちの酒の量はさらに増えていった。しかし佐々と加納は夜間に行う採血作業を控えていたため酔うわけにはいかなかった[132]。

採血は午後9時過ぎより酔いつぶれかけている青年から始められた。耳たぶに注射針を刺して少量の血液を採り、スライドグラスに塗る作業を続けた[133]。青年たちは「痛いぞ」と怒鳴るが、酒に酔って充血している耳たぶからの採血はかえって都合がよかったという[128][132]。歓迎会参加者全員分の採血が終わると、名主と数人の青年らの案内で鳥打村の家々を1軒ずつ訪ね、女性や子供、老人を起こして採血を行った。当時の八丈小島では自家発電は午後7時半までで、それを過ぎるとほとんどの人は就寝していた[134]。佐々らは急な斜面の岩だらけの狭い道をカンテラを照らしながら1軒ずつ訪ねて採血を続けたが、案内役の青年らは次々に酔いつぶれて道端で寝てしまい[128]、最後の1軒の採血が終わった午前1時の時点で起きていたのは佐々と加納と名主の3人だけであった[132][133]。しかし佐々と加納はまだ寝るわけにはいかなかった。急いで宿舎の役場へ戻りスライドグラスに塗布した血液をギムザ染色しなければならない。5パーセントのギムザを入れた精製水に1時間漬けて赤血球などを除去することでミクロフィラリアだけがスライドグラスに残る。こうすることによって顕微鏡で見やすくなり、また防腐剤的な役目も果たし数年間は腐ることを防げる。詳しい観察は翌日以降でも行えるが、急いでギムザ染色して血液を乾燥させないと、7月下旬の高温多湿なこの時期では血液が腐ってしまう恐れがあった[132]。
佐々と加納は夜を徹して37名分の採血サンプルをギムザ染色し、100枚近いスライドグラスを役場の床に並べて乾燥させた。翌日、スライドグラスを1枚1枚顕微鏡で観察すると、採血した37名中の7名にミクロフィラリアが確認された[135][136]。八丈小島のバクの正体はやはりフィラリアであった。ただし佐々はこのミクロフィラリアをバンクロフト糸状虫のものと思い込んでいた。この時点で知られていた日本国内のリンパ系フィラリアは、隣接する八丈島や伊豆諸島を含め、すべてバンクロフト糸状虫によるものであり、今回の八丈小島の調査で見たミクロフィラリアが他種であるとは思いもよらなかった[135]。しかしこの最初の訪問時に象皮病の患者はいるが陰嚢水腫や乳糜尿の患者が見られないことを不思議に思ったが、佐々と加納もその理由については分からなかった[137]。
佐々はアメリカ留学のこともあり本土へすぐ戻ることにしたが、名主や長老から「内地の先生は1度来るだけで、2度とこの島へは来てくれない」と言われる。長老たちは過去の京大や九大による1回限りの訪問を覚えていたのである。それに対して佐々は「この島からバクがなくなるまで、私が生きている限り何度でも来ます」と応じた[135]。その後、実際に佐々は20回余りも八丈小島を継続的に訪れ研究や防圧を行い続け「病気がなくなるまで何度でも来ます」の言葉どおり、バク病の最後を本当に見届けることになったのである[86]。
佐々の渡米と化合物DECとの出会い
[編集]
八丈小島から帰った佐々は、軍用機に乗ってロックフェラー財団の留学生として1年間のアメリカ留学へ向かった。戦後初のロックフェラー財団留学生に佐々が選ばれた理由は、大日本帝国海軍軍医時代の熱帯病に関する研究成果と、ペナン島で養われた英会話能力の高さによるものであった[† 10]。西海岸のサンフランシスコから入国し、留学受け入れ先のジョンズ・ホプキンズ大学のある東海岸のボルチモアまでは長距離バスを乗り継いで移動した[139]。
ジョンズ・ホプキンズ大学では公衆衛生学の修士コースを8か月間学ぶことになった。ともに学んだ同級生にはアメリカ海軍の軍医出身者もおり、彼らは日本人の佐々に興味を持ち、朝晩の下宿と大学の間を車で送迎してくれたり、夜にはビールを飲みながら日本のマラリア対策やツツガムシ病患者などの話を意見交換した。
マラリアに関する知見の高さから佐々は4か月を1クールとするマラリア講座の講師をつとめ、アメリカ軍医の卵に予防方法や蚊の飼育と判別を教えることになった。佐々自身もペナン島などで培ったマラリアに関する経験や知識には自信を持っており、日本帰国後は伝研でマラリア研究を継続していきたいと考えていたが、ジョンズ・ホプキンズ大学での留学生活を続けている間に、アメリカが莫大な予算をつぎ込んでマラリアの研究を行っていることを知り、敗戦直後の日本の実情ではとても太刀打ちできないと思い始めていた[140]。
しかし、その一方でフィラリアに対するアメリカの関心が著しく低いことも見えてきた。当時、蚊が媒介する感染症のうち、マラリア、フィラリア、デング熱、日本脳炎の順に重要とされており、このうち日本国内ではフィラリアと日本脳炎が大きな問題とされ、日本脳炎については戦前から伝研による研究調査が進んでいた。それならば自分が進むべき道はフィラリアの研究しかないと決意する[140]。
講師や研究の合間を縫って、佐々は膨大な書籍が所蔵されている大学図書館で、世界のフィラリアに関する文献を探し出し片端から読み漁っていった。特に日本にはない中南米のフィラリア文献は貴重であった[140]。また、ジョンズ・ホプキンズ大学にはバンクロフト、マレーなどのリンパ系フィラリア虫だけでなく、オンコセルカ、ロア糸状虫などリンパ系以外のヒトに感染するフィラリア虫、ミクロフィラリアの標本が所蔵されており、佐々は何度も顕微鏡で観察し各虫を判別できるようになっていった[141]。

ある日、佐々はアメリカの薬学誌の中に、「DECという化合物質を動物実験したところ、フィラリアに有効だった。」という記事を見つけ詳しく読んでみると、「1947年(昭和22年)、アメリカのヘウイットという医師のグループが、コットンラットという野ネズミに寄生するフィラリアに対して、DECを経口投与すると、ミクロフィラリアが急激に減少したことが確認された」と書かれていた[8][141][85]。
DECとはクエン酸ジエチルカルバマジン、Di-Ethyl-Carbamazine-citrateの略で、佐々は初めて聞く薬品名であった。早速調べてみると日本にはないらしく、仮に持ち帰れても薬価基準が日本とアメリカでは異なるため、適用は基本的に許可されない。ジョンズ・ホプキンズ大学の関係者に聞いてもDECはなかったが、ミクロフィラリアが検出された患者に対して何も投与できず対症療法を施すしかなかった従来の現状を考えれば、動物実験であるにせよミクロフィラリアを減少させる薬品が存在することは朗報であった。佐々はもしかしたら小島のバクを治せるかもしれないと期待し、DECの構造式や合成法などの研究を始めた。こうしてアメリカ留学の1年間は過ぎていき、1949年(昭和24年)8月、佐々は横浜港へ入港する客船で、日本へ帰国した[141]。
新駆虫薬スパトニンの開発
[編集]日本へ帰国した佐々は、すぐに伝研へ戻り同僚の加納にDECのことを伝え、化合法について東京大学の薬学科(現、東京大学大学院薬学系研究科・薬学部)に協力を依頼すると、驚くことにDECはつい最近、薬学科教授の菅沢重彦(1898年 - 1991年)[142]らの手によって合成されたばかりで、来年度以降大阪の製薬会社田辺製薬を通じて実用化される方向で準備が行われていた[8][143][144][145]。
佐々は自分が留学している間に日本でフィラリアの治療研究が進んだものと思い、急いで薬学科を訪ねると、菅沢は「フィラリア?違う違う」と言って合成したばかりの白い粉末状のDECを佐々に見せた[144]。菅沢のDEC合成の目的は回虫の駆除であった。戦前に回虫駆除に使用していたサントニンというヨモギを原料とする駆虫剤をソ連から輸入していたが、戦争終結に伴いソ連との国交が断絶したため一切輸入されなくなっていたのである[146]。菅沢は各国の文献を調べDECに目を付け、サントニンの代用品として田辺製薬と共同研究を行い合成に成功したという。佐々は事情を打ち明けDECを八丈小島のフィラリア患者に使用したいと申し出るが、本来の目的である回虫駆除の臨床試験も行われていない段階であったため、菅沢は難色を示した。しかし、田辺製薬はこの新しい駆虫薬が抜群の効果を発揮すると自負しており、サントニンを超える効果を持つという意味の「スーパー・サントニン」の略「スパトニン[147]」という商品名まで既に名付けていた[143][144]。
フィラリアに対する佐々の熱意に菅沢はDECの合成を承諾し、同年12月、飲み易いように錠剤にされた1錠あたり0.1グラムのスパトニン1000錠を佐々に譲渡した[144]。ちょうどその頃、人間へのDECの投与例がアメリカから報告された。その内容は2年前の1947年(昭和22年)にアメリカ人医師のスティーブンソンが南太平洋の島で、バンクロフト糸状虫症患者に対し1日あたり体重1キログラムにつき6ミリグラム割合でDECを10日間投与すると、患者の血液中のミクロフィラリアが消えたというデータが、この年のアメリカでの学会で報告された。ただし、これは1名だけの成功例であり、患者の病状が感染初期なのか末期なのかも不明であった[143][148]。
佐々はなるべく早く八丈小島を再訪してスパトニンによる治験を行いたかったが、海の荒れる冬であったため、天候の安定する春を待って決行することにした[148]。
マレー糸状虫の発見
[編集]マレー種のフィラリア
[編集]


年が明けた1950年(昭和25年)5月初旬、佐々は一昨年と同じく伝研の加納と、若手研究員の林滋生(はやししげお)と佐藤孝慈(さとうこうじ)を伴い、竹芝桟橋から八丈島を経由して八丈小島へ向かった[150][151]。今回はDEC(スパトニン)の効果を確かめるのが主目的で、またそれに加え、ボウフラ対策として天敵となるキンギョ3匹を揺れる船の中、長時間苦労して東京から持参した。鳥打の船着き場に着くと佐々と加納を覚えていた子供たちが山から駆け下りて「バクのおじさん」と出迎えてくれた[152]。名主や長老たちも伝研一行を歓迎し、一昨年と同様に夜間の採血と、新たにDECの投与を行いたい旨の申し出を承諾し、島民らへの段取りをつけるなど積極的に協力した。
今回も研究所として役場を借り、持参した3匹の金魚は手始めに、とある民家の天水桶に放した。その夜は新たに加わった林、佐藤の両名も島の青年たちから島酒による羽交い絞めの歓迎を受け、宴の終了後、伝研の佐々、加納、林、佐藤の4人は2組に分かれて、鳥打村と宇津木村を巡回して八丈小島全島民の採血を行った[150][152]。
翌朝、顕微鏡で調べると宇津木村は20名中わずか1名からミクロフィラリアが確認されたのに対して、前回も採血調査した鳥打村では85名中の29名にミクロフィラリアが確認され、感染率は34.1パーセントという高率であった[153]。
佐々はアメリカ留学中に世界に8種あるフィラリア虫の標本をつぶさに観察し続けた結果、一目でどの種類なのかが判別できるようになっていた。今回2年ぶりに採血した八丈小島島民の血液標本中のミクロフィラリアを顕微鏡で覗いた佐々は、すぐに違和感を持ったという[154]。
これはマレー糸状虫だと、とっさに佐々は思った。バンクロフト種は平仮名の「し」の字のように緩やかに湾曲している。それに対してマレー種は細かく何か所も湾曲している。今、目の前にあるミクロフィラリアは明らかにマレー種のものであった[155]。しかし従来の寄生虫学では日本国内に存在するフィラリア症はバンクロフト種のみとされ、これは佐々の留学していたジョンズ・ホプキンズ大学の図書館にあるフィラリア関連の蔵書でも同様であった。日本に存在しないはずのマレー糸状虫が八丈小島に存在するのだろうかと疑問を持ちつつ、昨夜採血した複数の血液標本を次々に検査したが、どれもこれもマレー種ばかりでバンクロフト種はまったく見当たらなかった[154]。八丈小島のバクの正体はマレー種のフィラリアだったのである[156]。
佐々は前回の調査時に、象皮病の症例は確認したものの陰嚢水腫や乳糜尿の患者が見られなかったことを不思議に思ったが、マレー糸状虫であるならその理由も合点がいく[24]。バンクロフト糸状虫は象皮病に加え陰嚢水腫や乳糜尿を起こすが、マレー糸状虫では象皮病は起こしても陰嚢水腫や乳糜尿の症状は起こさないからである。明治期に調査を行った中浜東一郎や、京大や九大の研究記録にも同様の臨床所見があったことは前述したが、これらの所見はマレー種の特徴と合致していた[151][154][157]。
八丈小島と地理的条件が近い青ヶ島や、すぐ隣の八丈島のフィラリアは日本国内他所の流行地と同じバンクロフト糸状虫であるのに、なぜ八丈小島だけ飛び地のようにマレー糸状虫が存在し蔓延していたのかは地理医学上興味深い[158]が、その理由については未だに謎である[159]。発見者の佐々は、八丈小島の島民の祖先は遠く離れた東南アジアのマレー糸状虫流行地から漂流して八丈小島へ住むようになったのかも知れないと推察し[160]、寄生虫学者の森下薫は「八丈小島の島民の祖先が黒潮に乗って遠く南方へ出漁した際に現地で感染し、故郷の八丈小島へ帰った者から広がり土着したとも考えられる。だが、生活環に中間宿主を必要とするこの種のものの土着が難しいことは、バンクロフト糸状虫の場合でも経験されており[† 11]、珍しいという他にない」と指摘している[158]。
マレー糸状虫はそれまで日本国内では発見されておらず、それ以降も八丈小島以外、日本国内の他の場所では見つからなかった[6][162][163][164]。佐々は八丈小島のマレー糸状虫が寄生虫ではなく他の動物であったなら特別天然記念物に指定されたであろうと考え[154][160][165]、この発見に興奮したという[154]。
スパトニン投薬テスト
[編集]
国土交通省 国土地理院 地図・空中写真閲覧サービスの空中写真を基に作成。

マレー糸状虫の歴史的な発見をした佐々であったが、この発見により今回の主目的であるスパトニンを利用した駆除薬テストに小さな懸念が生じた。アメリカのスティーブンソンが南太平洋で行ったDEC投与成功例はバンクロフト糸状虫症患者に対するものであってマレー糸状虫症患者ではない。図らずも今回マレー糸状虫を発見したが、このままスパトニン投与を行ってよいものか、果たしてマレー種にも効果があるのだろうかと佐々は迷った[166]。
しかしバンクロフトもマレーも同じリンパ系フィラリア虫であり、同様の効果が期待できるのではないかと意を決し、1950年(昭和25年)5月12日の朝[167]、前夜の採血検査で陽性であったミクロフィラリア保虫者たちを鳥打小中学校に集め、バクの特効薬である旨の説明とともにスパトニンが分配された。投与量はスティーブンソンに倣い、1回あたりの投薬を0.3グラムに相当するスパトニン3錠、投与期間を10日間とするスパトニンテストが開始された。これは世界初となるDECを使ったフィラリア症への集団投与であり、かつマレー糸状虫症に試みられた世界で最初の事例であった[167][168]。
ところが投薬から5時間ほど経過した昼頃、ボウフラの調査を行っている佐々のもとへ名主が血相を変えてやってきた[166]。投薬を行った島民たちが熱を出したり吐いたり、頭が痛いと訴えているという。佐々はそんなはずはないと思いつつも、恐れていた事態が起こったと思い、急ぎ名主の案内で伝研のメンバーを伴って患者らの家に行くと、布団をかぶってフーフー言っている者、洗面器を抱えて嘔吐している者など、DECを投与した全員が40度近い高熱と戦慄を起こし寝込んでしまっていた[167]。ある青年はこの熱がミツレル熱発作だと思い「先生の薬はバクを治す薬ではなく、バクを起こす薬だ」と佐々に食ってかかったという[54][166][168]。
DEC投与による発熱は副作用のひとつであり、ある理由によって高熱が出ることが後の研究で確認されるのだが、この段階では高熱の原因が分かるはずがなかった。佐々はDECがバンクロフト種にのみ有効だったのかと戸惑い、責任者の立場として10日間にわたる投薬テストを中止しようとした[166][168]。
しかし林は「佐々先生、構わないからどんどんやっちゃいましょう。1回、熱が出ただけで、うまくいくかもしれませんよ[8][169][170]」、と投薬の継続を佐々に主張し、佐藤も「後はピタリと止まってうまくいくかもしれません[169]」と林の主張に賛同した。佐々はDECの駆虫効果について自信を持っていたものの、目の前で起きた発熱の原因が分からず、相談した結果、一部の希望する患者のみ10日間継続することにした[168]。
投薬開始から3日後、DECを続けて飲んだ人はミツレル発作熱と似た症状が続き、一方、薬を止めた人の発熱は止まっていた。5日間飲んで止めてしまった人や10日間飲み続けた人などさまざまであった。佐々たちはこれら被験者全員の耳たぶから1回あたりの採血量を0.03ccと決めて血中のミクロフィラリアを毎日数えた。投薬初日のミクロフィラリアの数は多い人で30匹、少ない人で10匹であった。それが3日間投薬を続けた人は半分近くまでミクロフィラリアは減っており、その時点で中止した人は、一旦減ったミクロフィラリアが2日後に再び増え始めた。しかし10日間飲み続けた人からは完全に消えていて、それから5日後、10日後、15日後の検査でもミクロフィラリアは検出されず、最初の発熱を除けば、その後の体調に大きな変化は見られなかった。当初、回虫駆除の目的で合成されたスパトニンはマレー糸状虫、ひいてはリンパ系フィラリア虫に有効であると実証された[169][171]。
佐々は投薬直後の発熱時、投薬を中止しなくてよかったと後年述べており[168]、もしあの時、構わないから続けましょうと言った林の言葉が無かったら、日本のフィラリア症駆除対策の歴史は変わっていたかもしれないと回想している[170]。
こうして伝研メンバーによる2回目の調査は八丈小島に約2か月間滞在して行われ、世界で初めてDEC(スパトニン)がマレー糸状虫に適用、有効であるという大きな成果を挙げることとなった[168][169][172]。
高熱の解明
[編集]DEC(本節以降はスパトニンと表記する)の効果が分かった佐々は大阪の田辺製薬と連絡を取り合い、フィラリアに対する投薬の検討を行うと共に、『投与量の確立』と『高熱の原因究明』、この2つを重要な課題として意見集約を行った[173]。
佐々は再び加納・林・佐藤を伴い、同年暮れの1950年(昭和25年)12月から2か月間に渡り八丈小島で島民らと共に生活しながら、スパトニンの調査を行った[174]。3度目の調査ではあるが、佐々ら伝研メンバーに対する島民たちの歓待ぶりは変わらなかった。伝研メンバーは疫学的な観点から村の一軒一軒を巡回して、家族のバク病歴や、現在の症状などをつぶさに調査した。特に積極的に調査を行った林滋生は、島の方言までほぼ完璧に覚えたという[175]。獣医学出身の佐藤孝慈は島の乳牛のお産の取り上げをしたり、牛の飼育方法やバターの作り方の指導を無料奉仕するなど、伝研のメンバーたちは皆、空いた時間には子供を相手に遊んだり、小学校で話をしたりして島民たちと交流を続けた。風土病の調査にはその土地の人たちとの信頼関係の構築が先決であり、例え東京の大学から来たからといって、いきなり「血を取らせろ、バクを見せろ」などと交渉しても受け付けられるものではない。あくまでも島の人たちの立場になって考え行動することが重要だ、ということを、佐々をはじめ伝研のメンバーは常に意識していた[175]。
3回目となる八丈小島での調査は、前回スパトニンを飲むのを止めてしまった人を対象に再度採血し、ミクロフィラリアの数を確認してから、スパトニンを投与することから始められた。多くの島民の協力により治験データが集められ、前回の調査と同様に1回3錠(0.3グラム)の割合で7日間以上から10日間継続して投与すれば、ミクロフィラリアを消滅させミツレル様熱発作も出なくなって全快することがほぼ確かめられた[176]。熱が出た日から翌日にかけてミクロフィラリアが急激に減少し、さらに顕微鏡ですぐに確認すると、通常は激しく動くミクロフィラリアの動作(フィラリアダンス)が極めて鈍くなっていた。佐々はこれをミクロフィラリアの神経に作用しているのだと考え、発熱の原因はミクロフィラリアが死ぬ瞬間に発熱物質になるためではないかと予測した[174]。
八丈小島の患者血液サンプルを2か月後に伝研に持って帰ったメンバーは研究を始めた。その結果スパトニン投与により、フィラリアの成虫および幼虫(ミクロフィラリア)の酸素消費量が抑制されると分かった。次に人体のミクロフィラリアに対する抗体が作られ、フィラリアは死滅する。死滅したフィラリアは人体によって異物であるため、抗原となってアレルギー反応を起こさせ発熱を生じさせる。数百万ものミクロフィラリアが同時に死滅するので体温を上昇させるほどの高熱が出るのは当然であった。別の見方をすれば、高熱が出るということは体内のミクロフィラリアの死滅を意味しており、むしろ高熱が起こることは治療が遂行された証明だった。しかも高熱は数日で治まり他の副作用は確認されなかった[174][176]。

なお、スパトニンの当初の開発目的であった回虫駆除については、確かにその効果はあるものの大量の投与が必要な上、吐き気などの副作用が発現した。その後にはさらに簡単な化合物のピペラジンが安価かつ効果も高く副作用もないことが明らかになり、スパトニンは回虫駆除剤としては落第してしまった[177]。また、犬のフィラリアに対しては獣医学者の久米清治がスパトニンを試みたが、一時的にミクロフィラリアが減少することはあってもフィラリア成虫にはまったく効果がなく、それどころかフィラリア犬に投与するとしばしばショック死を起こすため、犬のフィラリアに対するスパトニン利用は禁忌という結論になった[177]。しかし人間のフィラリア症に対するスパトニン治療効果は明らかであり、佐々は同時期に鹿児島県下でバンクロフト種に対するスパトニン投与研究を行っていた鹿児島大学の佐藤八郎[178]と活発に意見交換を行うなど、リンパ系フィラリア症に対するスパトニン治験を進めた。
これらの報告を受けた田辺製薬は1951年(昭和26年)4月からフィラリア治療剤として「スパトニン[147]」の販売開始を決定した。だが、これまでの試験製造と異なり大量製造を始めたことによって合成途中で生じるイペリット状のガスの発生が問題となり、田辺製薬内部でも製造を取りやめるべきか検討が行われた。結論としては、田辺製薬の研究者たちは実験室内の通気性の改善や合成方法の見直しなどを行い、フィラリア撲滅という大きな夢を追いかけることにし、苦労の末スパトニン製造を軌道に乗せた[174]。これまで治療法がないとされてきたフィラリア症がスパトニンによって治療可能な段階に入った。
媒介蚊の特定
[編集]
八丈小島における佐々ら伝研メンバーの次の課題は感染源対策であった。リンパ系フィラリアの伝播動物は、マレー種、バンクロフト種を問わず蚊であることは当時でも既に常識であり、フィラリアの感染駆除対策は蚊やボウフラの駆除ということになる。だがその前に、流行地である八丈小島に生息する蚊を調査する必要があった。つまり、八丈小島のマレー糸状虫を媒介する蚊の特定である[179]。
マレー糸状虫を媒介する蚊は南アジアや中国南部などでは主に、ヌマカ属(学名: Mansonia)やハマダラカ属 (学名: Anopheles)の蚊である。これらの蚊は沼地や水田などの沼沢地周辺に生息しており、患者もその周辺に多く発生している。しかし、八丈小島は急峻な地形の火山島でありそのような沼沢地はまったく存在しない、本来であればマレー糸状虫症が流行するとは考えにくい環境である[24][154][180]。伝研のメンバーは島中を巡ってボウフラと蚊の調査を行った。

ボウフラの発生源のひとつは各家庭にある天水を蓄える天水桶や天水タンクであった。屋根に降った雨水が樋を伝って桶やタンクに集められるようになっているが、そこには落葉が堆積してボウフラも大量に発生している。この島では何よりも水が貴重品であり、雨水を溜めるために、あらゆる容器が軒下に置かれ[36]、それらがすべてボウフラの発生源になっていた[179]。もうひとつ、この島特有のボウフラ発生源として鳥打村の海沿いに広がる溶岩の岩場があった。凹凸の多いこの岩場には雨水や海水が溜まった無数の水溜り(ロックプールと呼ばれた)があり、これを調べるとことごとくボウフラが湧いていた[154]。これで八丈小島のマレー糸状虫の発生源となるボウフラの湧く温床は、雨水を溜める天水タンク類、海岸沿いのロックプール、この2つであると確認された[181]。
次に島内の蚊を屋内から牛小屋までくまなく採集し、八丈小島には6種類の蚊が生息していることが分かり、特にアカイエカ Culex (Culex) pipiens pallens、ヒトスジシマカ Aedes (Stegomyia) albopictus、トウゴウヤブカ Aedes (Finlaya) togoiの3種が多かった[179]。
| 蚊の種類 | 居住域 天水槽 |
居住域 器物 |
居住域 下水 |
居住域 肥料溜 |
森林内 竹筒など |
海岸 岩場(ロックプール) |
|---|---|---|---|---|---|---|
| トウゴウヤブカ Aedes togoi | ++ | ++ | +++ | |||
| ヒトスジシマカ Aedes albopictus | ++ | ++ | ||||
| ヤマダシマカ Aedes flavopictus | + | |||||
| オウクロヤブカ Armigeres subalbatus | ++ | |||||
| アカイエカ Culex pipiens pallens | ++ | + | +++ | |||
| トラフカクイカ Culex (Lutzia) vorax | + | + | + |


集められた各種の蚊合計78匹を解剖して調べると、トウゴウヤブカの中から3匹のミクロフィラリアが見つかった[8][179][183]。
ミクロフィラリアが見つかったことにより媒介蚊はトウゴウヤブカでほぼ間違いないが、佐々はさらにもう一つの方法で媒介蚊を特定する方法を試みた。それはミクロフィラリアを有する島民に被験者になってもらい、実際に蚊を使った吸血によって媒介蚊の種類を特定する方法で、佐々らの熱意に賛同した島の年配女性(マレー糸状虫ミクロフィラリア保虫者)が協力する運びになった。伝研メンバーが島内で集めた無数のボウフラから成虫になった大量の蚊が飛ぶ籠の中に足を挿し入れて血を吸わせる方法である。一度に何十匹もの蚊に刺されるが、この年配女性は気前よく引き受けてくれたと言う。こうして血を吸わせてから2週間ほどおいて、年配女性の血を吸った複数種の蚊を解剖した。その結果、やはりトウゴウヤブカの体内でマレー糸状虫のミクロフィラリアがよく育っていることが分かった[179][181]。
1951年(昭和26年)の時点では、従来から知られていた東南アジア各地のマレー糸状虫流行地の媒介蚊にトウゴウヤブカは含まれておらず、八丈小島のマレー糸状虫媒介蚊がトウゴウヤブカであったことは世界初の発見であった[181]。
長崎大学による症状の再検
[編集]八丈小島における伝研のマレー糸状虫調査研究が知られ始めると、フィラリア症を研究する他の研究機関も八丈小島を訪れその症状の再検を行った。長崎大学の北村精一(後の同大学長[184])と片峰大助(後の熱帯医学研究所所長[185]長崎医科大学 (旧制)#東亜風土病研究所参照)は、九州各地におけるバンクロフト糸状虫症の臨床に関する豊富な経験を基にして、八丈小島のマレー糸状虫症との比較研究を行うため、1952年(昭和27年)9月に八丈小島を訪れ調査を行った[186]。その結果の概略をまとめると次の通りである[† 12]。
- 八丈小島における症状の概略は、バクと呼ばれる初期症状と、ミツレルの名で呼ばれる丹毒様およびこれに続発する四肢の象皮病である。
- 初期症状のバクの後、外傷などの誘因によって突然当該四肢に線状もしくは帯状のリンパ管発疹、さらに広範囲の丹毒様皮膚変化を起こし、悪寒、戦慄、発熱などの全身症状を伴った熱発作が襲来するようになる。島民はこの症状をミツレルと呼称し、バク初期症状と区別している。
- ミツレル丹毒様発作を繰り返しているうちに漸次象皮病に移行することはバンクロフト糸状虫症の場合とほとんど同じである。
- 器質的病変としては四肢の象皮病のみで、他部の象皮病、陰嚢水腫、乳糜尿など一例も発見できなかった。
これにより改めて八丈小島のマレー糸状虫症の症状が明確に把握された。長崎大学の調査では観察した27名すべてバク初発症状を経験しており、そのうち11名がミツレル丹毒様発作を起こしている。残りの16名はバク様発作のみでその後の後遺症はない。また、象皮病の10名はいずれもミツレル丹毒様発作の既往歴があり、象皮病に発展にはミツレル丹毒様発作が欠くことのできない症状と考えられた。なお、バク初発の誘因として労働や疲労に関係することが多いのに対し、ミツレル丹毒様発作では外傷が大きな誘因であることが再確認され、最初のバク発作は季節的に見て夏から秋にかけて発症する例が圧倒的に多いことも確認された[186]。
天敵による捕食とDDTの散布
[編集]
八丈小島のバクと呼ばれた奇病の正体は、トウゴウヤブカがマレー糸状虫を媒介するリンパ系フィラリア症であると判明した。しかもスパトニンという新たな駆虫薬で治療可能な段階に入った。
フィラリア虫が蚊を媒介者とするライフサイクルを持っている以上、蚊およびボウフラを全滅させることが一番確実な方法である。とはいえ、小さな離島であっても蚊やボウフラを全滅させるのは現実的に難しい。しかし、一時的に蚊を減らすことができればその期間中の新たな感染は防げるはずで、スパトニンの服用と蚊の駆除対策を同時進行で数年間根気強く継続すれば、いずれ近い将来、病気をなくすことができるかもしれない。佐々ら伝研のメンバーは島民らのスパトニン服用(マレー糸状虫の駆虫)と併行して、大掛かりな媒介蚊の駆除作戦を計画実行した[187][188]。

1956年(昭和31年)8月5日から15日にかけ、佐々ら伝研関係者は9回目となる八丈小島上陸調査に出向いた。今回は通常の臨床検査に加え媒介蚊の駆除という大きな目的があった。
この計画は大掛かりな準備の下、
大きく分けてこの2つの方法で実行された。
天敵の利用はボウフラ対策として有効な方法であり、佐々が2回目に来島した1950年(昭和25年)5月、既に鳥打村のとある家の天水桶へ3匹の金魚を放していた。しかし、金魚などの淡水魚を東京から遥か離れた絶海の孤島へ生きたまま運ぶのは非常に困難で、2回目に放たれた3匹の金魚以来、天敵の利用は行われていなかった。今回、伝研のメンバーは意を決して金魚50匹、メダカ200匹を大きなバケツに入れ、東京の竹芝桟橋から八丈島行きの定期船に詰め込んだが、八丈島から八丈小島へ金魚とメダカを運ぶのは大変で、八重根港から八丈小島の船着き場まで小舟で渡る2時間は、荒波の中を水がこぼれないよう3人がかりでバケツを押さえ続けたという[187]。鳥打の船着き場からは島の青年たちが集落まで重いバケツを担いで登った[189]。

久し振りの佐々の来島を八丈小島の島民たちは大歓迎で迎え、恒例の歓迎会に続いて早速一行はその夜、採血検査を行ったが、感染率は以前の調査時とあまり変化が無かった[190]。これにはある理由があった。
| 検査/年月 | 1950年 5月 |
1950年 9月 |
1951年 8月 |
1952年 5月 |
1952年 9月 |
1956年 8月 |
1956年 12月 |
|---|---|---|---|---|---|---|---|
| 検査人員 | 93 | 74 | 67 | 88 | 49 | 66 | 66 |
| 陽性者 | 29 | 12 | 14 | 11 | 11 | 22 | 19 |
| 陽性率/%〔ママ〕 | 31.5 | 16.2 | 20.8 | 16.4 | 22.4 | 33.3 | 28.8 |
前述したようにスパトニンを10日以上連続して服用すれば体内のミクロフィラリアは死滅する。したがって保虫者の全員が一様に10日以上連用すれば、当該地域でのマレー糸状虫症の根絶が期待できるが、実際には難しい問題があった。例えば服用後のミツレル様熱発作の誘発に一部の島民が恐れを抱いていること、また、まったく無症状(潜伏期)の保虫者が薬を飲むことに対して抵抗感を持つなど、その普及には心理的な障害があったのである[190][191]。だからこそ住民のスパトニン服用だけではなく、それと連動して蚊やボウフラの駆除による感染源対策が必要であった。

各戸のコンクリートタンクや天水桶を確認すると相変わらず物凄い数のボウフラが湧いていたが、6年前に佐々が3匹の金魚を放した桶にはボウフラは湧いておらず、当時2センチ足らずであった金魚が15センチ程に成長していた[191]。コンクリートタンクの大型のものは幅8メートル、深さ3メートルに及ぶものもあり、鳥打村全戸ではこのようなタンクが31個作られていた[190]。佐々は1つのタンクに金魚2匹、メダカ5匹の割合で放した。メダカを見たことのない島の子供たちの歓声の中、ボウフラは次々に食べられていった[187][189]。


もう一つの駆虫対策であるDDTの散布は大掛かりなものであった。DDTとはdichloro-diphenyl-trichloroethane(ジクロロジフェニルトリクロロエタン)の略で、有機塩素系の殺虫剤であるが、人体への有害性が問題となり1971年(昭和46年)以降、日本国内では製造および使用が禁止されている。しかし、八丈小島で散布が行われた1951年(昭和31年)頃にはそれらの有害性が広く認知されておらず、DDTは主に農業用の殺虫剤として使用されていた。八丈小島で使用されたDDTの粉末総量1トンは金魚やメダカと同じ定期船で八丈島経由で八丈小島まで運ばれた[189]。
前述したように八丈小島でのボウフラ発生源はコンクリートタンクなどの天水桶と、海岸の溶岩地帯に無数に存在するロックプールであった。このうち集落内のDDT散布は人の手で充分可能であるが、推定8万平方メートルほどの溶岩地帯(岩場)は大小さまざまな凸凹のある険しい地形であるため、人の手による散布は困難であった。
ちょうどその1か月ほど前、佐々はバンクロフト糸状虫を調査するため、鹿児島県の奄美大島に滞在していた。おりしも、取材に来ていたNHK科学班長の村野賢哉と名瀬市の食堂で昼食を食べながら八丈小島の話題になった際、ひとつ応援しましょうと村野から申し出があり[192]、NHKのヘリコプターを利用したDDTの空中散布が行われることになった[193][194]。
ロックプールへの空中散布に使用された薬剤は10パーセントDDT粉剤で、DDT協会の斡旋により、日本曹達、味の素、呉羽化学(現クレハ)、大阪化成、旭硝子(現AGC)の各社より提供された[193]。使用した機材は日本ヘリコプター所属のベル47で、東京から伊豆大島、三宅島を経由し、八丈島飛行場(現八丈島空港)を基地として、DDT粉剤を搭載し八丈小島のロックプールへ向かった。
DDT搭載量は1回あたり90キログラムずつ2回行われ、計180キログラムのDDT粉剤が散布された。空中散布が行われたのは1956年(昭和31年)8月9日の午前9時から10時の間で、風速は4メートルから6メートル、気温摂氏28度、天候は快晴であった。ヘリコプターの翼圧によって粉剤はよく地表に叩きつけられ、岩場全体にほぼ均一に散布された。トウゴウヤブカのボウフラは1時間後には既に中毒の症状を起こし、7時間後、24時間後と観察を続けた結果、ロックプール一帯のボウフラはほぼ全滅したことが確認された[193][195]。
続いて人の手による鳥打村集落内へのDDT散布が行われたが、こちらは主に成虫である蚊に対して行われた。もちろん生活用水となっている天水にDDTがかからないよう、天水桶やタンクなどにはしっかりとフタがされた。佐々らが行ったのはDDTの残留噴霧という散布方法であった。この方法がマラリアの予防に顕著な成果をもたらしたこと(DDT#イタリアにおけるDDT屋内残留噴霧 (マラリア根絶を目的としたもの)参照)は[193]、寄生虫学者や公衆衛生学者の間で知られ始めており、フィラリア駆除対策においても同様の成果が期待され、佐々は八丈小島においてこれを実行したいと考え、鳥打村の人家30軒あまりと、役場や小中学校など1軒残らず屋内残留噴霧法によるDDT散布を行い、村中の家の内壁や天井などが真っ白になった[189]。
これまで八丈小島では殺虫剤の類はまったく使用されたことがなかったため、殺虫効果はてきめんで[194]、DDT散布の当日から蚊もハエも見られなくなったが、これは1度だけの散布であり殺虫効果は一時的なものであった[195]。
後に島民が語ったところによれば、10月末頃までは蚊もハエもいない状態が続いたが、それ以降徐々に出現し始めたという。同年12月に林が再調査に訪れた際には集落内の蚊だけでなく、海岸のロックプールにも再びボウフラが湧き始めていた。予想されてはいたが、DDT散布の効果は一時的なものであることが確認された[196]。
日本国内のフィラリア症対策の進展
[編集]厚生省によるフィラリア症流行地対策の本格化
[編集]1948年(昭和23年)から数年間にわたり八丈小島でのフィールドワークと研究を実施した佐々を中心とする伝研の関係者は、これまでの基礎研究によって得られたデータや経験に基づいて『八丈小島におけるマレー糸状虫症及び媒介蚊の地域的駆除の試み』と題する論文を1957年(昭和32年)に発表した。その中でフィラリア症の地域的駆除についての見解と今後の対策について次のように述べている[188]。
| 項目 | 目的 | 対象 | 手段 |
|---|---|---|---|
| 基礎調査 | 患者・保虫者の確認 媒介蚊調査 |
住民 環境 |
夜間採血・昼間検診 成虫および幼虫の採集・同定 |
| マレー糸状虫駆除 | 感染源除去 患者・保虫者の治療 |
住民 | スパトニン投与 |
| 媒介蚊駆除 | 幼虫対策 | 天水槽 集落内水たまり 海岸のロックプール |
施設改良、メダカ放養 水たまり除去、DDTペースト投入 DDT粉剤ヘリコプター散布 |
| 成虫対策 | 人家内 屋外 |
DDTペースト残留噴霧 DDT粉剤ヘリコプター散布 |
- 糸状虫症(フィラリア症)の流行を阻止するには、「保虫者の駆虫」または「媒介蚊成虫または幼虫の駆除」、このいずれか一つでも完全に行えば、理論上その感染経路が遮断されて目的を達成できるはずである。しかし現実には、熱発作を恐れてスパトニンの服用に抵抗感を持つ患者が一定数いるように、いずれも完全を期するなど不可能であると考えられる[196]。
- そこで実行可能な範囲で考えられる合理的な方法を複数併用して実行した。八丈小島において実際に行った具体的な試みは以下の内容である。
- 保虫者および媒介蚊の基礎調査
- 保虫者のスパトニンによる駆虫
- 天水槽への天敵の放養
- 人家内のDDT残留噴霧
- 集落内水溜まりなどのボウフラ発生源に対するDDTペーストの混入
- 海岸のロックプール一帯へのDDT粉剤ヘリコプター散布
これらの結果、いずれも予想したような成果をあげた反面、同年12月の再調査では、スパトニン服用の不徹底から依然として保虫者がいること、DDT散布からおよそ2か月後より殺虫効果が薄れ始め、蚊やハエなどの活動が再開されたことが確認され、糸状虫(フィラリア)の根絶のためには、これらの総合的な対策を年に数回の割合で繰り返し定期的に実施する必要があると考えられる[196]。
このようにまとめており、ここで提唱された「スパトニンの服用による駆虫」と「媒介蚊(ボウフラを含む)の駆除」の2つを総合的に繰り返し実施するという方法がモデルとなり、その後、日本各地のフィラリア症流行地で実施されていくことになった。
佐々は何度も八丈小島へ通い研究を重ね、その病態の解明とスパトニンによる治療、そして感染源の駆除方法を見出したが、伝研が東京大学の機関であるとは言え、一研究者が毎年訪問して治療を行う事には限界があった。かねてより佐々は行政へ全権を委ねようと、これまでに得たデータを携え何度も都庁を訪れていた。離島とは言え八丈小島は東京都の一部であり、行政主導による対策の必要性を訴えたが、毎回、予算がないの一点張りで話が先に進まなかった[189]。佐々はある時「東京都は八丈小島のマレー糸状虫を天然記念物にするつもりなのか」と予防部長に詰め寄ったという[197]。
佐々ら伝研の関係者は八丈小島での研究と並行して1953年(昭和28年)12月の奄美返還以降、奄美大島でのバンクロフト糸状虫の調査を行っており[8]、同様に鹿児島県下でフィラリア研究を行っていた鹿児島大学の佐藤八郎、尾辻義人[198]らと1957年(昭和32年)より話し合いを行い、翌1958年(昭和33年)4月より奄美大島の4つの各地区で、100名ほどの住民を対象にしたスパトニン投薬による本格的なフィラリア駆除が開始された。これは文部省の科学研究費の補助を仰ぎ実行されたものであった[199]。その後も各研究機関や医療関係者らは予算的な問題を抱えながらも努力を重ね、愛媛県佐田岬半島や、長崎県五島列島での集団検診やDDT噴霧など、フィラリア症防圧に向けた対策が日本の各地で行われていった。そのような中、フィラリア症対策の国家事業化に向けた要請を伝研の佐々、長崎大学の北村、鹿児島大学の佐藤らは厚生省に何度も申し出ていた[200]。
防圧活動の成果が日本各地から届く中の1961年(昭和36年)8月、太平洋学術会議がハワイのホノルルで開かれ、日本からは佐々をはじめ厚生省、各大学、沖縄からは琉球衛生研究所の担当者が参加した。議題に挙げられたフィラリア対策の各国の現況などが報告され、日本でのスパトニンの投与法とDDT残留噴霧法のデータとその効果が示されると、座長のカリフォルニア大学のJ・F・ケッセル[† 13]はこれを絶賛し、早速ケッセルはそれを英文の原稿にまとめ、ハワイ滞在中に佐々らに内容のチェックを依頼した[200]。このように日本のフィラリア対策の実績が国際的に評価されはじめた1962年(昭和37年)、フィラリア対策は厚生省認可の国庫補助事業となり、日本全国のフィラリア症流行地を対象に大規模な対策が始まった[54][200][203]。
八丈小島における研究と検診の継続
[編集]
八丈小島では、1956年(昭和31年)にヘリコプターなどを使って行われた大規模な駆除作業の後にも、伝研の関係者による研究は継続されていた。1961年(昭和36年)に新人教員として鳥打小中学校へ赴任した児童文学作家の漆原智良は著書『黒潮の瞳とともに』の中で、八丈小島赴任中の1962年(昭和37年)11月に行われた集団採血検査の様子を語っている[204]。この時の八丈小島で採血検査を行ったのは佐々の門下生の1人[205]である神田錬蔵[206]を中心とする伝研の一行であり、鳥打小中学校を検査場に夜8時過ぎから島民の採血が行われ[207]、漆原は当時結婚したばかりの妻とともに検査を受けた[208]。
教員であった漆原は会場となった学校の発電機の当番であったため、検査終了後もその場に残り、ギムザ染色などを行う伝研関係者の検査を見守っていると、神田から顕微鏡を覗くよう促され、血液の中に小さな虫が何十匹ものたうち回っているのを見て仰天する[207]。検査で採血される血液はわずか0.03cm3であるが、その中に170匹もバク虫(ミクロフィラリア)がいるという。人間の血液を約5リットルとして、約17万倍を掛けると2800万匹ものバク虫が体内にいる計算になる[207][208]。
翌朝、漆原は神田から保虫者名簿を見せられ再び仰天する[209]。今回の採血検査で見つかった15名の保虫者の中に漆原の妻が含まれていたからである。漆原の妻は半年ほど前に八丈小島へ来たばかり、それなのにバク虫に体内が侵されていたのに対し、島で1年半以上暮らしている漆原本人は陰性であった。保虫者名簿の横には0.03 cm3の採血中のバク虫の数が記されており、最低が2匹、最高が180匹、漆原の妻は7匹であったという[209]。幸い1962年(昭和37年)は厚生省によるフィラリア対策がスタートした年で、スパトニンによる駆虫薬を使った治療方法はほぼ確立されており、その日のうちに漆原のもとへ神田から直接スパトニンが届けられ、服用方法の説明を受けて事なきを得たという[209][210]。かつて不治の病であったフィラリア症も、自覚症状が現れる前の段階で感染の有無が分かり、スパトニンの服用によって完治する時代になっていたのである。
八丈小島のマレー糸状虫消滅と集団離島
[編集]新規感染者ゼロになった八丈小島
[編集]
1963年(昭和38年)8月、寄生虫学者の森下薫[79]は東京寄生虫予防協会による糸状虫症(フィラリア症)予防作業の一環として同協会の稲見一清らとともに八丈島および八丈小島を訪れた[211]。この訪問は八丈島でのバンクロフト糸状虫症の調査が主な目的であったが、以前より八丈小島のマレー糸状虫症に興味を持っていた森下は、是非この機会に八丈小島へ渡ろうと計画していた。しかし八丈小島への渡船は昔と変わらず波や風が大きな障害となっており、八丈島の滞在中に出航ができるのか気をもんでいたが、8月11日の朝には風は強いが渡れそうとの連絡が入り、急いで八重根港へ向かって稲沢や東京都虫疫課職員らと漁船へ乗り込み、八丈小島へ向かった[212]。

1時間ほどで鳥打の船着場に到着し、集落への道を登り始めると、ちょうどこの期間に調査に来ていた伝研の林滋生が駆け降りて来て森下らを出迎え、研究室となっている鳥打小中学校へ案内された。今期は林をリーダーとして伝研の山本久、水谷澄のほか、夏季休暇中の慶応医学部の学生3名を加えた計6名で2週間にわたって調査を行っていた[23][213]。森下が訪れた1963年(昭和38年)は日本各地で急速にフィラリア対策が進んでいた時期であり、八丈小島でもこれまでと同様にスパトニンの服用や媒介蚊の駆除が継続されていた。林によれば1963年の時点の鳥打の住民70名の検査で未だ14名にミクロフィラリアが見つかり、予防作業が思うように進まない現状を語った。その一方で、見方を変えれば研究材料にはまだ事欠かないということで、森下が訪れた時には媒介蚊であるトウゴウヤブカを採集し、それらを解剖して感染した蚊の発育状態を調べる仕事を行っていた[214]。この時、伝研メンバーによる八丈小島での研究を見学した森下は後年、次のように述べている。
ところでこの人達の目的は何かというと、結局は糸状虫予防対策事業の一環としてこの島の同虫をなくすことにあるのだが、
何分日本では他の地域にはないマレー糸状虫であるのでなくしてしまうのは惜しいという思いはあるものの、
そうもゆかないのでそれまでに精々研究すべきことはやって置こうということだった。 — 森下薫 『ある医学史の周辺』より、引用[215]
これらの研究と並行して伝研メンバーは保虫者に対するスパトニン服用を説得することも大きな仕事でもあった[214]。発作熱の副作用を嫌う一部の人たちへの説得は依然として骨の折れることであったが、その後急速に保虫者は減少し続け、1965年(昭和40年)には八丈小島全体のミクロフィラリア保虫者の割合が0パーセント台まで下がり[216]、そして1968年(昭和43年)の検査では保虫者はゼロ、島民の誰からもミクロフィラリアが検出されなくなった[217]。島民や伝研メンバーらの長い努力が報われ「八丈小島のバク」と呼ばれた奇病は姿を消したのである[171][218][† 14]。
これで八丈小島の人々は何世代も続いたバクの苦悩からはじめて解放され、島での明るい生活、島での新しい未来が始まるはずだった[217]。
集団離島
[編集]
国土交通省 国土地理院 地図・空中写真閲覧サービスの空中写真を基に作成。
八丈小島のマレー糸状虫対策が進んだ1960年代の日本は高度成長期の只中にあり、日本人の暮らしが大きく変革を遂げていく中で、小島の子供たちは中学校を卒業すると八丈島の高校に進学したり、東京の会社へ就職したまま島へは戻らなくなる若者が増加し始めていた[220]。古くから自給自足に近い暮らしの小島には、これと言った産業は皆無に等しかったのである[221]。島の将来に不安を持ち始めた島民たちの間で全員移住という話が具体的に持ち上がりはじめ、鳥打地区、宇津木地区の代表は島民たちの声を取りまとめ1966年(昭和41年)3月、八丈町議会に全員離島請願書を提出した[222]。
島民たちの請願内容を要約すると、
- 電気、水道、医療の施設がない。
- 生活水準格差の増大。
- 過疎の傾向が甚大である。
- 子弟の教育の隘路[† 15]。
このようなものであった[† 16]。

同年6月、八丈町議会は八丈小島島民の請願を採択した。同町長池田要太は早速上京し、東京都に対して小島住民の意思を伝え移住費の協力を求めた[222]。太平洋戦後、日本政府は日本各地に多数ある離島の生活支援のため、離島振興法を1953年(昭和28年)に制定したものの、人口の少ない八丈小島はその恩恵に与ることもなくここまで来てしまっていた。9月には八丈町による東京都への「八丈小島住人の全員離島の実施にともなう八丈町に対する援助」の陳情が行われ、翌1968年(昭和43年)東京都は「全員離島対策措置費」を都の年度予算に計上し島民との交渉が開始された。先行きの見えない将来に不安を持つ島民らと行政側による交渉や議論が重ねられ、同年10月16日、東京都八丈支庁において鳥打地区、宇津木地区各1名の代表を含む八丈小島民代表13名は、「全員離島・移転条件」を呑み合意書に署名した[224]。
東京都が示した条件は
- 3.3m2(1坪)あたり93円で、島民の所有地(全面積140万m2)を買い上げる。
- 買い上げ金が50万円に満たない場合は、生活つなぎ資金を支給し、総額で50万円を下回らないようにする。
- ひとり10万円の生活資金と、一世帯あたり50万円の生業資金を融資する。
- 都知事からひとり5千円、1戸3万円の見舞金を支給する[† 17]。
また、八丈町からは
というものであった[† 18]。

こうして八丈小島からの全員離島が正式に決定された。これは日本全国初事例となる全員離島であった[226][227]。
1969年(昭和44年)3月31日[228]、24世帯91人は、先祖の遺骨を抱いて島を離れ八丈小島は無人島になった[229]。同島でのフィラリア対策は無人島となったことで事実上の終了を迎えた。寄生虫学者の藤田紘一郎は「1969年の島民の離島により、事実上のフィラリア対策を打ち切っている」と述べ[230]、八丈小島での調査を長年にわたり率いてきた佐々学は自著の中で「全員移住により無人島となると共に、その流行地は消滅したことになる。」とだけ述べ、全員離島そのものについては語っていない[218]。八丈小島のマレー糸状虫対策は成功したが、インフラ未発達のため、島民は島を出ていってしまった。皮肉なことにこの島からマレー糸状虫がいなくなったのとほぼ同時に、人間もこの島からいなくなってしまったのである。
八丈小島忘れじ
[編集]
八丈小島が無人島になった後、日本の各地ではフィラリア症の防圧が進み、1976年(昭和51年)の愛媛県三崎町(現伊方町)での根絶宣言を皮切りに、鹿児島県、長崎県、熊本県と続き、1988年(昭和63年)11月25日に沖縄県宮古島平良市中央公民館で開催された「第20回沖縄県公衆衛生大会」において沖縄県内のフィラリアの根絶が宣言されたことにより、日本は世界で初めてリンパ系フィラリア症を根絶した国になった[231][232]。
根絶宣言が行われた各地では、その業績が称えられ記念碑が建立された[232][233]が、そこでの治療法や媒介蚊駆除の道筋が確立されたのは、佐々学ら研究者の努力もさることながら、数年間にわたり、採血検査、スパトニン治験、媒介蚊特定のために、その身を挺して協力を惜しまなかった八丈小島の人々の存在がなくては成し得ないものであった。
無人島となった八丈小島は磯釣りやトレッキングなどに訪れる人が時折いるだけで[17]、その後も無人島のままであるが、全員離島から45年後の2014年(平成26年)11月2日、『八丈小島忘れじの碑』が建立された[234]。この記念碑は八丈小島旧島民や所縁のある有志によって、八丈小島を正面に見渡せる八丈島南岸の南原千畳敷の一角に設置された。碑文には離島の際、当時の鳥打村村長鈴木文吉が鳥打小中学校校舎の内壁にペンキで書き記した詩文が刻まれ、無人島となった故郷の島や島民を偲ぶ場所となった[235]。
八丈小島でのフィラリア症根絶は、愛媛、鹿児島、沖縄各地のように根絶記念碑が建てられることはなく、根絶宣言が行われることもなかった。しかし八丈小島で培われたDEC(スパトニン)服用による駆虫と媒介蚊の駆除の併用によるフィラリア防圧モデル[236]は、根絶した日本国内に留まらず世界各地のフィラリア流行地での防圧活動に活かされている。
脚注
[編集]注釈
[編集]- ^ 「バク」の語源については渉猟した資料、文献中に記載などがなく不明である。
- ^ 防圧とは寄生虫疾患の流行制圧の意味として使用されることのある言葉。実例を挙げると、多田功、「日本熱帯医学会 日本における寄生虫防圧とその特質」 Tropical Medicine and Health. 2008 年 36 巻 3SUPPLEMENT 号 p. S49-S67, doi:10.2149/tmh.3SUPPLEMENT36-S49、砂川恵、 「フィラリア防圧・沖縄方式」 フィラリア防圧 沖縄方式, 1988、平成12年に外務省が作成した沖縄感染症対策イニシアティブ (PDF) 4ページ目の(*5)文中記載参照。などがある。
- ^ 本記事での『治験』の表記は「治療の臨床試験」の略として扱っており、医薬品医療機器等法上の『治験』の定義とは異なる臨床研究も含まれる。
- ^ 八丈島や八丈小島の人々は「八丈小島」を単に「小島」と呼ぶことが多い[26]。
- ^ 九州南部や沖縄ではこの症状を「クサブルイ(草ふるい)」と呼んでいた。八丈小島を主題とする本記事では「ミツレル」と表現する。
- ^ リンパ系フィラリア症は蚊を媒介者とする寄生虫病である。したがってボウフラの成育する環境が不可欠であり、河川や湖沼などの自然内水面のない八丈小島では各戸にあった天水桶がボウフラ発生の温床であった。
- ^ バクの初期症状を吉永と帖佐は丹毒様発作と記録に記述した。
- ^ 佐々学 『日本に於けるバンクロフト糸状虫症の分布』(1962年) より作成。
- ^ この夜間検査は末梢血中のミクロフィラリア確認であるが、あくまでも検査時点でのミクロフィラリア保虫有無の確認である。宿主体内でのフィラリア虫の寿命は5年程度であり、フィラリア症末期の象皮病に進行する頃には虫体はリンパ管に潜伏し末梢血管に現れなかったり、死んでしまっていることが多く、その場合は血液検査でミクロフィラリアは見つからない[122]。血中にミクロフィラリアが見つかっても、まだ症状を出していない感染初期患者も、血中からミクロフィラリアが見つからない末期の象皮病患者も広義のフィラリア症である[123]。
- ^ 佐々はペナン島滞在時、任務終了後の夕方から英語を話すインド人コーチ相手にテニスをして体を鍛え、夜は士官クラブでイギリス人を父に、マレー人を母に持つ綺麗なキングズイングリッシュを話す複数のホステスたちとの英会話が連日続いた。また戦時中で金策に困っていた彼女たちから中古の英文タイプライターを買わされ、暇な時間はひたすらタイピング練習を続け、そのおかげで自分の考えていることをそのまま英語でタイプに打てるようになったという[138]。
- ^ フィラリアの感染は蚊に刺されて始まるが、蚊に1回刺されただけではせいぜい1匹か数匹のミクロフィラリアが侵入するに過ぎず発病には到らない。発症に至るには流行地に長期間滞在し、絶えず繰り返し感染を受けねばならない[161]。
- ^ 一部省略改変の上、引用[186]。
- ^ ケッセルは1956年(昭和31年)にタヒチでバンクロフト種へのDEC集団投薬を行い駆除を試みたアメリカの研究者である[201][202]。
- ^ スパトニンによる治療目的は体内のフィラリア虫の駆虫であり、象皮病など身体外表の形状・醜状を治療するものではない。象皮病や陰嚢水腫の治療は形成外科の範疇である。陰嚢水腫は外科的に治療されるが象皮病にはよい治療法がなく、2次感染を防いだり患部の皮膚を清潔に保つなど病状の悪化を防ぐ対症療法しかない[219]。
- ^ あいろ 狭い道・進行の難所、転じて困難な問題であること
- ^ 一部省略改変の上、引用[223]。
- ^ 当時の東京都知事は美濃部亮吉である。
- ^ 一部省略改変の上、引用[225]。
出典
[編集]- ^ 漆原 1966, p. 165.
- ^ a b 厚生労働省「疾病、傷害及び死因分類」 2017年9月27日閲覧
- ^ 吉村, 上村 & 近藤 1991, p. 83.
- ^ 小林 1994, p. 101.
- ^ 藤田 1999, p. 565.
- ^ a b c 多田 & 大友 2002, p. 153.
- ^ 小林 1994, pp. 33–34.
- ^ a b c d e f 佐々 1982, pp. 10–11.
- ^ 小林 1994, p. 34.
- ^ 小林 1994, p. 339.
- ^ 小林 1994, pp. 347–354.
- ^ 藤田 1999, pp. 567–568.
- ^ a b c “Eisai ATM Navigator”. Eisai ATM Navigator. 2023年3月1日閲覧。
- ^ a b c 佐々 1978, p. 15.
- ^ “八丈町の概要”. www.town.hachijo.tokyo.jp. 2023年3月1日閲覧。
- ^ 八丈島誌 1993, p. 21.
- ^ a b c 澤田 1981, pp. 1–4.
- ^ a b 漆原 1966, pp. 23–25.
- ^ にっぽん島の旅1 1984, p. 137.
- ^ a b c d 松平 2015, p. 161.
- ^ 漆原 1966, p. 13.
- ^ 漆原 1996, pp. 31–32.
- ^ a b 松平 2015, p. 163.
- ^ a b c 佐々 1982, p. 9.
- ^ 小林 1994, p. 54.
- ^ 小林 1994, p. 53.
- ^ 松平 2015, p. 172.
- ^ a b 森下 1972, p. 2.
- ^ a b c 小林 1994, p. 59.
- ^ 小林 1994, p. 60.
- ^ 漆原 1996, p. 44.
- ^ 日本残酷物語 1961, pp. 267–268.
- ^ 八丈島誌 1993, pp. 327–332.
- ^ a b 森下 1972, p. 8.
- ^ 澤田 1981, pp. 21–22.
- ^ a b 澤田 1981, p. 25.
- ^ 日本残酷物語 1961, pp. 258–261.
- ^ 松岡編 ‐ 一盛和世 長崎大学熱帯医学研究所・フィラリアNTD室(2016)、p.108
- ^ 小林 1994, p. 347.
- ^ a b 佐々 1985, p. 80.
- ^ a b c 吉村, 上村 & 近藤 1991, p. 81.
- ^ a b c d e f 小林 1994, pp. 61–64.
- ^ a b c 佐々, 海老沢 & 神田 1967, pp. 223–226.
- ^ 横川, 森下 & 横川 1975, pp. 249–250.
- ^ a b c d 小林 1994, pp. 68–70.
- ^ a b 多田 & 大友 2002, p. 152.
- ^ a b c 横川, 森下 & 横川 1975, pp. 250–251.
- ^ a b c 加納 & 田中 1988, pp. 189–190.
- ^ 国立国会図書館デジタル化資料 病草紙:異本 37コマ目
- ^ a b c Otsuji, Yoshihito (2011-3). “History, Epidemiology and Control of Filariasis”. Tropical Medicine and Health 39 (1 Suppl 2): 3–13. doi:10.2149/tmh.39-1-suppl_2-3. ISSN 1348-8945. PMC 3153148. PMID 22028595.
- ^ 小林 1994, pp. 29–30.
- ^ a b c 小島 2010, p. 49.
- ^ 小林 1994, pp. 31–32.
- ^ a b c d 東京大学医学部・医学部付属病院(2011)
- ^ 小林 1994, pp. 16–17.
- ^ 小林 1994, pp. 7–18.
- ^ “リンパ系フィラリア症について”. 厚生労働省検疫所FORTH. 厚生労働省 (2017年10月). 2023年3月1日閲覧。
- ^ a b 小林 1994, pp. 32–33.
- ^ 加納 & 田中 1988, p. 185.
- ^ 横川, 森下 & 横川 1975, pp. 243–244.
- ^ a b c Filariasis history スタンフォード大学 2017年10月17日閲覧
- ^ 佐々 1978, p. 17.
- ^ 横川, 森下 & 横川 1975, p. 253.
- ^ 加納 & 田中 1988, p. 187.
- ^ Supali, T., H. Wibowo; P. Rückert, K. Fischer, I.S. Ismid, Purnomo, Y. Djuardi, and P. Fischer (2002) High prevalence of Brugia timori infection in the highland of Alor Island, Indonesia. American Journal of Tropical Medicine and Hygiene 66(5):560-565.
- ^ 佐々 1962, p. 4.
- ^ 小林 1994, p. 51.
- ^ 森下 1972, pp. 2–3.
- ^ a b 森下 1972, pp. 3–4.
- ^ 森下 1972, p. 11.
- ^ 森下 1972, pp. 11–12.
- ^ a b 森下 1972, p. 5.
- ^ 森下 1972, pp. 5–6.
- ^ 森下 1972, p. 9.
- ^ 森下 1972, p. 7.
- ^ a b c 森下 1972, pp. 9–11.
- ^ “詳細情報:京都大学大学文書館 所蔵資料検索システム”. kensaku.kua1.archives.kyoto-u.ac.jp. 2023年3月1日閲覧。
- ^ 森下 1972, p. 13.
- ^ a b 「森下薫」『デジタル版 日本人名大辞典+Plus』。コトバンクより2022年3月8日閲覧。
- ^ a b c d e 森下 1972, pp. 13–14.
- ^ a b c d e f g 佐々 1962, pp. 4–6.
- ^ a b c d e f 森下 1972, pp. 14–15.
- ^ 佐々 1959, p. 87.
- ^ 森下 1972, p. 15.
- ^ a b c 佐々 1978, p. 19.
- ^ a b 森下 1972, p. 16.
- ^ “佐々学誕100年記念事業”. www.sasaseitan100.com. 2023年3月1日閲覧。
- ^ 哲, 篠永 (2000). “加納六郎先生を偲んで”. 衛生動物 51 (4): i–ii. doi:10.7601/mez.51.i.
- ^ 佐々 1982, p. 8.
- ^ 「佐々学」『デジタル版 日本人名大辞典+Plus』。コトバンクより2022年3月8日閲覧。
- ^ 小林 1994, pp. 42–43.
- ^ 佐々 1985, pp. 17–21.
- ^ 小林 1994, pp. 44–46.
- ^ a b c 佐々 1985, pp. 22–25.
- ^ 小林 1994, pp. 47–49.
- ^ 小林 1994, p. 49.
- ^ a b 佐々 1985, p. 25.
- ^ 小林 1994, p. 50.
- ^ 佐々 1985, pp. 25–27.
- ^ 小林 1994, p. 41.
- ^ 小林 1994, p. 40.
- ^ 佐々 1960, p. 97.
- ^ 小林 1994, pp. 40–41.
- ^ a b 佐々 1959, pp. 102–103.
- ^ 佐々 1960, pp. 97–98.
- ^ a b 小林 1994, pp. 53–54.
- ^ 佐々 1960, p. 100.
- ^ 佐々 1985, p. 3.
- ^ 佐々 1960, pp. 98–99.
- ^ 小林 1994, p. 55.
- ^ a b c 小林 1994, pp. 56–57.
- ^ a b 佐々 1959, p. 105.
- ^ a b c 佐々 1960, p. 101.
- ^ 榎澤 2011, pp. 111–113.
- ^ a b c d e 小林 1994, p. 58.
- ^ 榎澤 2011, p. 109.
- ^ a b c 佐々 1959, p. 104.
- ^ 佐々 1960, pp. 101–102.
- ^ a b 小林 1994, pp. 59–61.
- ^ a b c 佐々 1960, p. 103.
- ^ 小林 1994, p. 64.
- ^ 吉村, 上村 & 近藤 1991, pp. 81–82.
- ^ 佐々 1959, p. 110.
- ^ 横川, 森下 & 横川 1975, pp. 246–247.
- ^ 佐々 1985, pp. 95–96.
- ^ 佐々 1985, p. 97.
- ^ a b c 小林 1994, pp. 65–66.
- ^ a b c 佐々 1960, p. 104.
- ^ 「八丈ショメ節」『デジタル大辞泉プラス』。コトバンクより2022年3月8日閲覧。
- ^ “「わたし遺産」:第1回大賞作品”. 三井住友信託銀行. 2023年3月1日閲覧。
- ^ 佐々 1977, pp. 57–58.
- ^ a b c d 小林 1994, pp. 67–68.
- ^ a b 佐々 1959, p. 106.
- ^ 漆原 1996, p. 48.
- ^ a b c 佐々 1959, p. 107.
- ^ 佐々 1985, pp. 81–82.
- ^ 小林 1994, p. 71.
- ^ 佐々 1985, pp. 28–29.
- ^ 佐々 1985, pp. 29–30.
- ^ a b c 小林 1994, pp. 93–94.
- ^ a b c 小林 1994, pp. 95–96.
- ^ 「菅沢重彦」『日本大百科全書(ニッポニカ)、デジタル版 日本人名大辞典+Plus』。コトバンクより2022年3月8日閲覧。
- ^ a b c 佐々 1978, pp. 19–20.
- ^ a b c d 小林 1994, pp. 96–97.
- ^ 佐藤 1962, p. 3.
- ^ 小林 1994, p. 87.
- ^ a b 日本薬局方 ジエチルカルバマジンクエン酸塩錠 スパトニン錠50mg田辺三菱製薬株式会社 (PDF) 2017年11月7日閲覧
- ^ a b 小林 1994, p. 98.
- ^ 漆原 1996, p. 70.
- ^ a b 佐々 1959, p. 109.
- ^ a b 佐々 2011, p. 105.
- ^ a b 小林 1994, p. 99.
- ^ 森下 1972, p. 18.
- ^ a b c d e f g 小林 1994, pp. 100–101.
- ^ 佐々 1959, pp. 107–108.
- ^ 蚊媒介性感染症はなぜ日本で減ったのか? 丸三製薬バイオテック株式会社学術顧問 上村清 (PDF) 2017年11月19日閲覧
- ^ 佐々 1978, p. 18.
- ^ a b 森下 1972, p. 17.
- ^ 哲夫, 森下 (1960). “東南アジアの糸状虫症”. 熱帯医学会報 1 (1): 10–11. doi:10.14876/tmh1960.1.10.
- ^ a b 佐々 1959, p. 102.
- ^ 佐々, 海老沢 & 神田 1967, p. 224.
- ^ “わが国の輸入フィラリア症”. idsc.nih.go.jp. 国立感染症研究所感染症情報センター. 2023年3月1日閲覧。
- ^ 寄生現象の不思議 p.594早崎峯夫 日本獣医臨床寄生虫学研究会会長・CHDラボ (PDF) 2017年11月19日閲覧
- ^ “ミクロフィラリア(フィラリア)”. uwb01.bml.co.jp. 2023年3月1日閲覧。
- ^ 佐々 1960, p. 106.
- ^ a b c d 小林 1994, pp. 101–102.
- ^ a b c 佐々 1959, p. 112.
- ^ a b c d e f 佐々 2011, pp. 107–108.
- ^ a b c d 小林 1994, pp. 103–104.
- ^ a b 佐々 1985, pp. 80–83.
- ^ a b 影井 & 林 1999, p. 658.
- ^ 佐藤 1962, p. 4.
- ^ 小林 1994, p. 110.
- ^ a b c d 小林 1994, pp. 111–114.
- ^ a b 佐々 1959, pp. 109–110.
- ^ a b 佐々 1959, p. 113.
- ^ a b 佐々 1978, p. 20.
- ^ 鹿児島大学大学院医歯学総合研究課 教室のあゆみ 2017年11月17日閲覧
- ^ a b c d e 佐々 1959, pp. 110–112.
- ^ 佐々 1978, pp. 18–19.
- ^ a b c 佐々 2011, pp. 109–110.
- ^ a b 学, 佐々; 滋生, 林; 猛, 鈴木; 昭子, 三浦; 庸治, 上野; 英文, 田中 (1957). “八丈小島におけるマレー糸状虫症及びその媒介蚊の地域的駆除の試み: とくに Ddt 粉剤のヘリコプター撒布について”. 衛生動物 8 (1): 5–10. doi:10.7601/mez.8.5.
- ^ 大島正治「葛島の蚊族について」『長崎医学会雑誌』第27巻第4号、長崎大学風土病研究所業績、1952年4月25日、278頁、hdl:10069/4814、2021年12月25日閲覧。 著者は長崎大学風土病研究所衛生動物学研究室所属。
- ^ “歴代学長|学長室|大学案内|長崎大学”. www.nagasaki-u.ac.jp. 2023年3月1日閲覧。
- ^ “歴代所長”. 長崎大学. 2023年3月1日閲覧。
- ^ a b c 森下 1972, pp. 18–19.
- ^ a b c 佐々 2011, pp. 110–112.
- ^ a b 佐々学, 林滋生, 鈴木猛, 三浦昭子 ほか、「八丈小島におけるマレー糸状虫症及びその媒介蚊の地域的駆除の試み」 『衛生動物』 1957年 8巻 1号 p.5-10, doi:10.7601/mez.8.5
- ^ a b c d e 小林 1994, pp. 142–145.
- ^ a b c 東京大学伝染病研究所寄生虫研究部『八丈小島におけるマレー糸状虫症及びその媒介蚊の地域的駆除の試み』(1957)、p.7
- ^ a b 佐々 1959, pp. 115–116.
- ^ 佐々 1959, p. 114.
- ^ a b c d 東京大学伝染病研究所寄生虫研究部『八丈小島におけるマレー糸状虫症及びその媒介蚊の地域的駆除の試み』(1957)、p.8
- ^ a b 佐々 2011, pp. 112–115.
- ^ a b 佐々 1959, pp. 115–118.
- ^ a b c 東京大学伝染病研究所寄生虫研究部『八丈小島におけるマレー糸状虫症及びその媒介蚊の地域的駆除の試み』(1957)、p.9
- ^ 佐々 1960, p. 111.
- ^ 南さつま市名誉市民尾辻義人氏を偲ぶお別れの会 2017年11月21日閲覧
- ^ 小林 1994, pp. 154–156.
- ^ a b c 小林 1994, pp. 220–222.
- ^ 小林 1994, pp. 152–153.
- ^ 佐々 1985, p. 87.
- ^ 佐々 1982, p. 12.
- ^ 漆原 1996, p. 30.
- ^ “主な門下生-佐々学生誕100年記念事業”. www.sasaseitan100.com. 2023年3月1日閲覧。[リンク切れ]
- ^ “神田, 錬蔵, 1924-2001”. 国立国会図書館典拠データ検索提供サービス. 国立国会図書館. 2023年3月1日閲覧。
- ^ a b c 漆原 1996, pp. 190–194.
- ^ a b 漆原 1966, pp. 166–168.
- ^ a b c 漆原 1996, pp. 194–197.
- ^ 漆原 1966, pp. 168–171.
- ^ 森下 1972, p. 22.
- ^ 森下 1972, p. 23.
- ^ 森下 1972, pp. 24–25.
- ^ a b 森下 1972, pp. 26–27.
- ^ 森下 1972, p. 26.
- ^ 小林 1994, p. 334.
- ^ a b 森下 1972, pp. 28–29.
- ^ a b 佐々 1978, p. 270.
- ^ 多田 & 大友 2002, pp. 152–153.
- ^ 漆原 1996, pp. 216–217.
- ^ 日本の離島 1965, pp. 167–171.
- ^ a b 漆原 1996, pp. 218–222.
- ^ 漆原 1996, p. 221.
- ^ 漆原 1996, pp. 226–228.
- ^ 漆原 1996, pp. 227–228.
- ^ 漆原 1996, p. 3.
- ^ 漆原 1998, p. 6.
- ^ 八丈島誌 1993, p. 332.
- ^ 漆原 1996, p. 229.
- ^ 藤田 1999, p. 566.
- ^ 小林 1994, pp. 337–338.
- ^ a b 影井 & 林 1999, pp. 661–665.
- ^ 小林 1994, pp. 352–354.
- ^ “「八丈小島忘れじの碑」除幕式”. www.town.hachijo.tokyo.jp. 2023年3月1日閲覧。
- ^ 松平 2015, pp. 173–174.
- ^ 影井 & 林 1999, p. 659.
参考文献
[編集]以下の文献・論文・資料などを主に用いた(五十音順)。
- 漆原智良『黒潮の瞳とともに - 八丈小島は生きていた』たま出版、1996年1月19日。ISBN 4-88481-432-0。
- 加納六郎、田中寛著『新寄生虫病学』森下哲夫 監修(第10版第3版発行)、南山堂、1988年4月25日。ISBN 4-525-17010-7。
- 厚生労働省検疫所 (2017年3月). “リンパ系フィラリア症について(ファクトシート)”. FORTH 海外で健康に過ごすために. 2017年10月1日閲覧。
- 小林照幸『フィラリア - 難病根絶に賭けた人間の記録』(初版)TBSブリタニカ、1994年6月9日。ISBN 4-484-94210-0。
- 佐々学「八丈小島におけるマレー糸状虫症及びその媒介蚊の地域的駆除の試み : とくに DDT 粉剤のヘリコプター撒布について」『衛生動物』第8巻第1号、日本衛生動物学会、1957年、5-10頁、doi:10.7601/mez.8.5、2017年11月19日閲覧。
- 佐々学『日本の風土病』法政大学出版局、1959年12月。全国書誌番号:60003272。
- 佐々学『風土病との闘い』岩波新書、1960年3月17日。全国書誌番号:60005331。
- 佐々学 (1962年2月1日). “日本における寄生虫学の研究第2巻 日本に於けるバンクロフト糸状虫症の分布” (PDF). 目黒寄生虫館アーカイブ. 2017年10月13日閲覧。
- 佐々学 (1982年4月). “私の歩んだ道 - 系統分類学の医学・環境科学への展開” (PDF). 佐々学生誕100年記念事業実行委員会. 2017年9月26日閲覧。
- 佐々学『アジアの疾病』新宿書房、1978年9月1日。全国書誌番号:78031098。
- 佐々学『自然こそわが師- 医学と動物学の接点を歩んで』東京大学出版会、1985年7月25日。ISBN 4-13-002041-2。
- 多田功、大友弘士 編『第3版 エッセンシャル寄生虫病学』医歯薬出版、2002年2月20日。ISBN 4-263-20133-7。
- 藤田紘一郎 (1999年2月1日). “日本における寄生虫学の研究第7巻 リンパ性フィラリア症” (PDF). 目黒寄生虫館アーカイブ. 2017年10月13日閲覧。
- 森下薫『ある医学史の周辺 - 風土病を追う人と事蹟の発掘』日本新薬、1972年4月1日。全国書誌番号:69014924。
- 横川定、森下薫、横川宗雄『人体寄生虫学提要』杏林書院、1975年5月1日。全国書誌番号:69020695。
- 吉村裕之、上村清、近藤力王至『寄生虫学新書 - 第8版』文光堂、1991年10月5日。ISBN 4-8306-0507-3。
さらに補足として以下の文献・資料を参照(五十音順)
- アドユー企画編『廃村をゆく - 消えゆく日本の村々を巡る』イカロス出版、2011年6月25日。ISBN 978-4-86320-439-3。
- 漆原智良『愛と黒潮の瞳 - 東京の孤島・八丈小島の教師の記録』華書房、ハナ・ブックス、1966年6月3日。全国書誌番号:66007487。
- 漆原智良『ふるさとはヤギの島に - 八丈小島へ帰りたい』あかね書房、1998年12月25日。ISBN 4-251-03911-4。
- 榎澤幸広「地方自治法下の村民総会の具体的運営と問題点:八丈小島・宇津木村の事例から」『名古屋学院大学論集 社会科学篇』第47巻第3号、名古屋学院大学総合研究所、2011年、93-118頁、doi:10.15012/00000227、ISSN 0385-0048、NAID 120006009799。
- 影井昇 (1999年1月). “日本における寄生虫学の研究第7巻 日本における寄生虫病のコントロール” (PDF). 目黒寄生虫館アーカイブ. 2017年11月24日閲覧。
- 小島荘明『寄生虫の話 - 身近な虫たちの脅威』中央公論新社、2010年10月25日。ISBN 978-4-12-102078-9。
- 『にっぽん島の旅1 - 太平洋の島々 陽光そそぐ黒潮のかなた』團伊玖磨 監修、中央公論新社、1984年6月1日。ISBN 978-4124024517。
- 東京大学医学部・医学部付属病院 (2011年1月). “感染症への挑戦 - フィラリアの根絶” (PDF). 健康と医学の博物館 第1回企画展(2011年1月20日~6月30日). 2017年9月26日閲覧。
- 佐々学、海老沢功、神田錬蔵『熱帯病学』東京大学出版会、1967年6月10日。全国書誌番号:68012821。
- 佐々学『熱帯への郷愁』新宿書房、1977年3月1日。ISBN 4-13-002041-2。全国書誌番号:77020891。
- 佐藤八郎 (1962年2月1日). “日本における寄生虫学の研究第2巻 糸状虫症の治療” (PDF). 目黒寄生虫館アーカイブ. 2017年11月23日閲覧。
- 澤田裕之「東京都八丈小島における経済活動と集落」『立正大学文学部論叢』第69号、立正大学文学部、1981年1月、1-31頁、ISSN 0485215X、NAID 110000476633、2022年1月23日閲覧。
- 清水浩史『秘島図鑑』河出書房新社、2015年7月30日。ISBN 978-4-309-27615-1。
- 東京都八丈島八丈町教育委員会『八丈島誌』(改訂増補版)東京都八丈島八丈町役場、1993年1月18日。/全国書誌番号:73007179
- 団体著者標目/平凡社『日本残酷物語 - 現代篇 第2 - 不幸な若者たち』平凡社、1961年1月26日。全国書誌番号:50001878。ASIN B000JBHLRU
- 林滋生『本邦における人獣共通寄生虫症』文永堂、1983年3月10日。ISBN 4-8300-1009-6。
- 松岡裕之編『衛生動物学の進歩 第2集』三重大学出版会、2016年3月14日。ISBN 978-4-903866-34-5。
- 松平信久「全村離島とその住民意識 : 経済成長期初期における一島嶼の事例から」『立教大学教育学科研究年報』第58号、2015年、159-177頁、NAID 120005695544、2021年9月16日閲覧。
- 法政大学カメラ部編集 編『日本の離島』宮本常一監修、角川文庫、1965年6月20日。ASIN B000JAD0RG。
外部リンク
[編集]- lymphatic_filariasis WHO
- LF-NTD Unit:フィラリアNTD室 長崎大学熱帯医学研究所
- リンパ系フィラリア症 顧みられない熱帯病と三大感染症について エーザイ株式会社
- わが国における蚊が媒介する寄生虫症 東京都感染症情報センター
座標: 北緯33度7分32.0秒 東経139度41分17.0秒 / 北緯33.125556度 東経139.688056度

