血圧
| 血圧 | |
|---|---|
| 医学的診断 | |
 血圧計で血圧を測定している。 | |
| MeSH | D001795 |
| MedlinePlus | 007490 |
| LOINC | 35094-2 |
血圧(けつあつ、英: blood pressure、略称:BP)とは、血管、特に動脈の壁に対して血液により加えられる圧力である[1]。心筋の強さ、血液量とその粘度、年齢や健康状態、血管壁の状態などによって変化する[1]。
概要
[編集]特に断りなく使用される場合、「血圧」という用語は、最も一般的に測定される上腕動脈の圧力を指す。血圧は通常、収縮期血圧(1心拍中の最高血圧)が前、拡張期血圧(2心拍間の最低血圧)が後に表記される[2]。正式でない通称として、それぞれ最高血圧(又は「上の血圧」)、最低血圧(又は「下の血圧」)とも呼ばれる[3]。単位は周囲の大気圧に対する圧力差のミリメートル水銀柱(mmHg)、またはキロパスカル(kPa)で表される。収縮期圧と拡張期圧の差は脈圧として知られ[4]、心周期の平均圧は平均動脈圧として知られる[5]。
平均動脈圧は電気回路のオームの法則に類似した以下の式に従う[6]。
血圧は心臓のポンプ作用によって生じるが、心臓が収縮していない時期の血圧、すなわち拡張期血圧は動脈の弾性とその復元力によって生じる(ウインドケッセルモデル)。
血圧は、呼吸数、心拍数、酸素飽和度[注釈 1]、体温とともに、医療従事者が患者の健康状態を評価する際に使用するバイタルサインの1つである[8]。成人の正常な安静時血圧は、収縮期血圧が約120ミリメートル水銀柱(16kPa)、拡張期血圧が約80ミリメートル水銀柱(11kPa)であり、「120/80mmHg」と表記される。水銀柱式血圧計は1881年に発明され、以後、標準的な血圧計として長く使われたものの、水銀に関する水俣条約により、各国で製造が中止され、日本では2021年より輸出入禁止となっている。
血圧は一般的には動脈の血圧を意味するが、循環器系の全ての内腔には圧力が存在し、その場所に応じて、肺動脈圧、肺静脈圧、中心静脈圧、左室圧、右室圧などと命名されている。動脈圧は肺動脈圧よりも高く、静脈の圧はこれらの圧よりも低い。
血圧の一般的な測定方法は、上腕にカフを巻き付け、血流の振動によって引き起こされるカフ圧の振動を器械で検知する自動血圧計によるものであるが、カフによる圧迫で上腕動脈の血流音の消失を聴診する、旧来の聴診法も行われている。この方法は1905年に、ニコライ・コロトコフが考案した方法である。また、動脈にカテーテルを留置して血圧を直接測定する方法もあり、手術室や集中治療室で用いられている。カフによる一般的な血圧測定は非観血的血圧測定、カテーテルによる直接的な血圧測定は観血的血圧測定と呼ばれる。歴史上、最初の血圧測定はスティーブン・ヘールズによりウマに対して1733年に行われた観血的血圧測定であった。
血圧は、心拍出量、体血管抵抗、血液量、および動脈硬化の影響を受け[9]、患者の状況、感情状態、活動、および相対的な健康状態または疾患状態によって変化する。短期的には、血圧は自律神経系や圧受容器によって調節される。中、長期的には内分泌物質である、バソプレシンやレニン・アンジオテンシン・アルドステロン系によって調節される。
血圧が低すぎる状態を低血圧(hypotension)、常に高すぎる状態を高血圧(hypertension)、正常ならば正常血圧(normotension)という[10]。高血圧症および低血圧症には多くの原因があり、突然発症する場合もあれば、長期間持続する場合もある。慢性の高血圧は、脳卒中、心臓病、腎不全など多くの疾患の危険因子である。低血圧はショックや心不全などの症状があれば医学的な介入を必要とする。一方、慢性高血圧は無症状でも治療の対象である。血圧は一般的に家庭よりも医療機関受診時に高い傾向があり、診療ガイドラインによっては家庭での24時間自由行動下血圧の使用を推奨している。高血圧は生活習慣病の1つであり、日本人成人の6割近くが罹患している。
正常値、異常値
[編集]基準値
[編集]血圧の基準値は学会によって若干異なる。また、学会の診療ガイドライン改訂に伴って基準値が変更されることもある。
| 分類 | 収縮期血圧、mmHg | かつ/または | 拡張期血圧、mmHg | ||
|---|---|---|---|---|---|
| 測定方法 | 外来 | 24時間自由行動下血圧 | 外来 | 24時間自由行動下血圧 | |
| 低血圧[11] | <110 | <100 | または | <70 | <60 |
| アメリカ心臓病学会(ACC)/アメリカ心臓協会(AHA) (2017)[12] | |||||
| 正常 | <120 | <115 | かつ | <80 | <75 |
| 高値 | 120–129 | 115–124 | かつ | <80 | <75 |
| 高血圧、ステージ1 | 130–139 | 125–129 | または | 80–89 | 75–79 |
| 高血圧、ステージ2 | ≥140 | ≥130 | または | ≥90 | ≥80 |
| ヨーロッパ高血圧学会(ESH)(2023)[13] | |||||
| 最適 | <120 | N/A | かつ | <80 | N/A |
| 正常 | 120–129 | N/A | かつ/または | 80–84 | N/A |
| 正常高値血圧 | 130–139 | N/A | かつ/または | 85–89 | N/A |
| 高血圧、グレード1 | 140–159 | ≥130 | かつ/または | 90–99 | ≥80 |
| 高血圧、グレード2 | 160–179 | N/A | かつ/または | 100–109 | N/A |
| 高血圧、グレード3 | ≥180 | N/A | かつ/または | ≥110 | N/A |
| 日本高血圧学会(2019)[14] | |||||
| 正常 | <120 | <115 | かつ | <80 | <75 |
| 正常高値 | 120–129 | 115-124 | かつ | <80 | <75 |
| 高値 | 130–139 | 125-134 | かつ/または | 80-89 | 75-84 |
| Ⅰ度高血圧 | 140–159 | 135-144 | かつ/または | 90-99 | 85-89 |
| Ⅱ度高血圧 | 160–179 | 145-159 | かつ/または | 100-109 | 90-99 |
| Ⅲ度高血圧 | ≥180 | ≥160 | かつ/または | ≥110 | ≥100 |
| (孤立性)収縮期高血圧 | ≥140 | ≥135 | かつ | <90 | <85 |
*N/A: 該当なし

心血管系疾患のリスクは115/75mmHgを超えると漸増するが[15]、これ以下ではエビデンスが限られている[16]。
高血圧、特に高齢者の血圧を低下させる薬剤を使用する際に目標とすべき最適な血圧レベルについては、現在も医学的な議論が続いている[17]。
血圧は通常は24時間の概日リズムを示し[18]、早朝と夕方に最高値を示し、夜間に最低値を示す[19][20]。夜間の血圧の正常な低下が無くなることは、将来の心血管疾患のリスクと関連しており、夜間の血圧が昼間の血圧よりも心血管イベントの強力な予測因子であるというエビデンスがある[21]。血圧はより長い期間(数ヵ月から数年)にわたって変動し、この変動から有害な転帰を予測できる[22]。 血圧はまた、温度、騒音、感情的ストレス、食物または液体の摂取、食事因子、身体活動、姿勢の変化(立ち上がりなど)、医薬品、および疾患にも反応して変化する[23]。血圧の変動性と自由行動下血圧のより優れた予測値により、英国国立医療技術評価機構(NICE)などの一部の当局は、高血圧の診断に望ましい方法として自由行動下血圧の使用を推奨している[24]。
低血圧の診断基準は認められていないが、90/60未満の血圧は一般的に低血圧とみなされる[25]。一般臨床では、実際に血圧が低すぎると多くの医師が判断するのは、低血圧による症状が現れている場合だけである[26]。
血管の部位と血圧の関係
[編集]左腕と右腕の血圧測定値は同じとは限らないが、その差が10mmHg未満ならば生理的な範囲内である[27]。末梢動脈疾患、閉塞性動脈疾患、大動脈解離などでは、10mmHgを超える一貫した差があり、追加検査が必要な場合もある[28][29][30][31]。

上肢下肢血圧比(ankle brachial pressure index: ABI)とは上腕動脈の血圧に対する足首での血圧の割合である[32]。末梢動脈疾患の診断に用いられる[32]。通常、足首での収縮期血圧は上腕のそれより10-15mmHg程度高いが、ABIが0.9以下であれば、下肢動脈に50%以上の狭窄が存在する感度は90%、特異度は95%である[32]。末梢動脈疾患患者は全身の動脈硬化を合併しているため、5年生存率は70%程度と不良である[32]。ABIは小さければ小さいほど、末梢動脈疾患が重度であり、予後が不良であることが示唆される[32]。
血圧と年齢の関係
[編集]胎児の血圧
[編集]胎児の心血管系の発生は胎生3週末から4週目のはじめに始まり、8週目以降に胎児の心血管系はガス交換(酸素と二酸化炭素の交換)の役割を果たすようになる[33]。妊娠全経過を通じて、母体は胎盤を通じて胎児に栄養や酸素を送り、老廃物や二酸化炭素を受け取っている[34]。胎児大動脈の血圧は、妊娠20週で約30mmHgであり、妊娠40週で約45mmHgまで上昇する[35]。
- 収縮期 65–95 mmHg
- 拡張期 30–60 mmHg
小児
[編集]| Stage | 年齢 | 収縮期血圧
mmHg |
拡張期血圧
mmHg |
|---|---|---|---|
| 乳児 | 0–12 ヶ月 | 75–100 | 50–70 |
| 幼児 | 1–5 才 | 80–110 | 50–80 |
| 学童 | 6–12 才 | 85–120 | 50–80 |
| 思春期 | 13–18 才 | 95–140 | 60–90 |
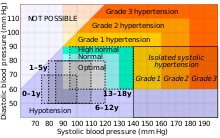
小児の血圧の正常範囲は成人よりも低く、身長によって異なる[38]。各国の小児の血圧の分布に基づいて、それぞれの国の小児の血圧の基準値が作成されている[39]。
加齢の影響
[編集]ほとんどの社会の成人では、収縮期血圧は成人期早期以降、少なくとも70歳まで上昇する傾向がある[40][41]。拡張期血圧も同時に上昇し始める傾向があるが、中年期、約55歳で、より早く低下し始める[41]。平均血圧は成人期早期から上昇し、中年期でプラトーとなるが、脈圧は40歳以降にかなり顕著に上昇する。その結果、多くの高齢者では、収縮期血圧が成人の正常範囲を超えることが多く[41]、拡張期血圧が正常範囲であれば、これは収縮期高血圧と呼ばれる。加齢に伴う脈圧の上昇は、動脈硬化の進行に起因するものである[42]。加齢に伴う血圧の上昇は健康的なものとは考えられておらず、孤立した未開の地域社会では観察されないこともある[43]。
測定
[編集]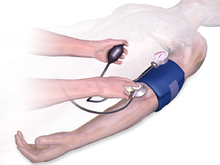

最も一般的な自動血圧測定技術は、オシロメトリック法、すなわち血流の振動によって引き起こされる血圧計のカフ圧の振動検知に基づくものである[44]。1981年以来、完全自動のオシロメトリック測定が可能になった[45]。この原理は最近、スマートフォンでの血圧測定に使用されている[46]。
従来、医療従事者は、心臓に近い、すなわち上腕の動脈を、血圧計(アネロイド式または水銀管式)を用いて圧迫する際の音を聴診器を通して聴き取ることにより、非侵襲的に血圧を測定していた[47]。この聴診法による血圧測定は、一般に、臨床における非侵襲的血圧測定の精度のゴールドスタンダードであるとまだ考えられている[48]。しかし、半自動化された方法が一般的になってきたのは、主に潜在的な水銀毒性に対する懸念が原因であるが[49]、コスト、使いやすさ、自由行動下血圧(ambulatory blood pressure)または家庭血圧測定への適用可能性もこの傾向に影響を与えている[50]。水銀管血圧計に代わる初期の自動化された血圧計は、しばしば著しく不正確であったが、国際基準で認証された最新の装置は、2つの標準化された測定方法間の平均差は5mmHg以下、標準偏差は8mmHg以下である[50]。これらの半自動化された方法のほとんどは、オシロメトリー(装置のカフ内の圧力変換器により、心拍による各脈拍量の変化に伴うカフ内圧の小さな振動を測定する)を使用して血圧を測定する[51]。
測定するために動脈内にカテーテルを留置する侵襲的な血圧測定法もあるが[52]、通常は手術室や集中治療室で用いられる[52]。
現在、動脈壁を貫通せず、患者の身体に圧力をかけずに血圧を測定する新しい方法が研究されている[53]。いわゆるカフレス測定と呼ばれるこれらの方法は、より快適で受け入れやすい血圧モニターへの扉を開くものである。一例として、光学センサのみを使用する手首のカフレス血圧モニタがある[54]。
人手による血圧測定における問題の1つは、末端数字傾向(terminal digit preference)、すなわち、水銀柱の読みが0や5に偏りがちになるということである[55]。ある研究によると、記録された測定の約40%がゼロで終わっていたのに対し、「バイアスがなければ、測定の10~20%がゼロで終わると予想される」[56]。自動血圧計は、この点において人手による測定よりも優れている[55]。
血管による血圧の違い
[編集]静脈の血圧
[編集]| 部位 | 正常 範囲 単位 (mmHg)[57] | |
|---|---|---|
| 中心静脈圧 | 3–8 | |
| 右室圧 | 収縮期 | 15–30 |
| 拡張期 | 3–8 | |
| 肺動脈圧 | 収縮期 | 15–30 |
| 拡張期 | 4–12 | |
| 肺静脈/ |
2–15 | |
| 左室圧 | 収縮期 | 100–140 |
| 拡張期 | 3–12 | |
血圧は一般に体循環における動脈圧を指す。静脈系や肺循環の圧力の測定は集中治療医学において重要な役割を果たしているが、カテーテルを用いた侵襲的な圧力測定が必要である[58]。
静脈圧とは、静脈または心臓の右心房内の圧のことである。動脈圧よりはるかに低く、一般的な値は右心房で3mmHg、左心房では8mmHgである[59]。
静脈圧の種類には以下のものがある。
肺動脈圧
[編集]
通常、肺動脈の圧力は安静時で約15mmHgである[63]。肺動脈の圧力を実測するには肺動脈カテーテル(別名スワン・ガンツカテーテル)と呼ばれる長いカテーテルを、静脈から右心室を経由して肺動脈にまで入れねばならない[64]。
肺の毛細血管内の血圧が上昇すると肺高血圧症を引き起こし、その圧力が20mmHg以上になると間質性浮腫に、25mmHg以上になると肺水腫に至る[65]。
大動脈圧
[編集]大動脈圧は大動脈中心血圧または中心血圧とも呼ばれ、大動脈の付け根の血圧である。大動脈圧の上昇は、末梢血圧(上腕動脈を通じて測定するなど)よりも、心血管イベントと死亡率の両方、および心臓の構造的変化のより正確な予測因子であることが判明している[66][67]。 従来、大動脈圧を測定するには侵襲的な手技が必要であったが、現在では、大きな誤差を生じることなく間接的に測定できる非侵襲的な方法がある[68][69]。
ある研究者は、医師は、臨床判断の指針として末梢血圧ではなく大動脈圧を使用し始めるべきであると主張している[70][67]。降圧薬が末梢血圧に及ぼす影響は、大動脈圧中枢に及ぼす影響とは大きく異なることが多い[71]。
平均体循環充満圧
[編集]心臓が停止すると血圧は低下するが、ゼロにはならない。心臓の拍動が停止し、血液が循環全体に再分配された後に測定される残りの圧力は、平均体循環充満圧と呼ばれる[72]。典型的には心臓の近くで7mmHg以下である[72]。
生理学
[編集]


循環中の血圧は、主に心臓のポンプ作用によるものである[73]が、動脈も大きな役割を果たす。すなわち、動脈には弾性があり、収縮期には拡張して心臓から送り出される血液の一部を一時的に血管内に蓄え、拡張期には逆に収縮して、血流の拍動性を緩和させて下流の器官に血液を供給する[74]。このような機能はウィンドケッセル機能と呼ばれる[74]。大動脈を空気溜のような膨張・収縮する弾性槽、末梢血管を一定の流動抵抗Rを持つ剛管と仮定し、弾性槽へ流入する血流量をQ、槽内の静圧をp、弾性槽の体積変化が静圧変化dp/dtに比例すると仮定し、比例定数をKとすると、下式が成り立つ[75]。
Q = K(dp/dt)+p/R
血圧は、心臓から遠ざかるにつれて低下するが、低下の大部分は小動脈と細動脈で起こる[76]。脈動性も動脈循環の細い部分で低下するが(右図参照)、毛細血管でも脈動そのものは観察される[77]。
重力は静水圧(例えば、起立時)を介して血圧に影響し、静脈の弁、呼吸、骨格筋の収縮によるポンプ作用も、特に静脈の血圧に影響する[73]。
血行動態
[編集]全身性動脈圧の血行動態を単純に考えると、平均動脈圧(MAP)と脈圧が中心となる。血圧に及ぼすほとんどの影響は、心拍出量[78]、体血管抵抗、または動脈スティッフネス(動脈コンプライアンスの逆数)への影響という観点から理解することができる。心拍出量は一回拍出量と心拍数の積である。一回拍出量は、
1)拡張末期容積またはフランク・スターリング機構を介して作用する心室の充満圧-これは血液量に影響される
2)心収縮力
3)後負荷(循環によってもたらされる血流に対するインピーダンス)
に影響される[79]。短期的には、血液量が多いほど心拍出量は多くなる[80]。このことは、食塩の多量摂取と血圧上昇の関係を説明するものとして提唱されている[80]。しかし、食塩の多量摂取に対する反応は個人差があり、自律神経系の反応とレニン-アンジオテンシン系に大きく依存する[81][82][83]。血漿浸透圧も重要かもしれない[84]。長期的には、容積と血圧の関係はより複雑である[85]。簡単に言えば、体血管抵抗は、主に小動脈と細動脈の口径によって決定される。血管に起因する抵抗は、ハーゲン・ポアズイユの式(抵抗∝1/半径4)で記述されるように、その半径に依存する。したがって、半径が小さいほど抵抗は大きくなる。抵抗に影響する他の物理的因子には、血管の長さ(血管が長いほど抵抗は大きくなる)[86]、血液の粘度(粘度が高いほど抵抗は大きくなる)が挙げられる[86][87]。重度の動脈狭窄が存在すると、流れに対する抵抗が増大するが、この抵抗の増大は、下流の流れを大きく減少させることはあっても、全身血管抵抗に対する寄与は小さいため、体血圧を上昇させることはほとんどない[88]。血管収縮薬と呼ばれる物質は、血管の口径を減少させ、それによって血圧を上昇させる[89]。血管拡張薬(ニトログリセリンなど)は血管の口径を広げ、動脈圧を低下させる[89]。血管収縮薬、血管拡張薬は血管作動薬と総称される[89]。長期的には、リモデリングと呼ばれる過程も小血管の口径を変化させ、血管作動薬に対する抵抗性および反応性に影響を及ぼす[90][91]。毛細血管希薄化と呼ばれる毛細血管密度の低下も、状況によっては血管抵抗の増加に寄与することがある[92]。
脈圧
[編集]
脈圧は、測定された収縮期圧と拡張期圧の差である[93]。
脈圧は心拍出量、すなわち心拍の拍動の産物である。脈圧の大きさは、通常、心臓の一回拍出量、動脈系のコンプライアンス(拡張能力)-主に大動脈と太い弾性動脈に起因する-、および動脈樹の流れに対する抗力の相互作用に起因する[93]。
脈圧の臨床的意義
[編集]健康な脈圧は約40mmHgである[4]。脈圧が常に60mmHg以上である場合は疾患と関連している可能性が高く、脈圧が50mmHg以上である場合は心血管疾患だけでなく、眼疾患や腎疾患などの他の合併症のリスクが高くなる[94]。脈圧は、収縮期の25%未満であれば低値とみなされる(例えば、収縮期血圧が120mmHgの場合、30mmHgは120の25%であるため、30mmHg未満であれば低値とみなされる)[95]。
脈圧が非常に低い場合は、うっ血性心不全などの疾患の症状である可能性がある[94]。 脈圧の上昇は、特に高齢者集団において、収縮期血圧、拡張期血圧、平均動脈圧よりも強い、心血管イベントの独立した予測因子であることが判明している[94][96]。このリスク上昇は男女ともに存在し、他の心血管危険因子が存在しない場合でも存在する。また、収縮期血圧が安定したまま拡張期血圧が経時的に低下する場合にも、リスクの増加がみられる[97][98]。
2000年のメタアナリシスでは、脈圧が10mmHg上昇すると心血管系死亡リスクが20%上昇し、すべての冠動脈エンドポイントのリスクが13%上昇することが示された。この研究の著者らは、収縮期血圧が高いほど心血管エンドポイントのリスクは増加するが、収縮期血圧がどのような値であっても、主要な心血管エンドポイントのリスクは拡張期血圧が低いほど減少するのではなく、むしろ増加することも指摘している。このことは、収縮期血圧を低下させることなく拡張期血圧を低下させる(したがって、脈圧を低下させる)介入は、実際には逆効果になる可能性があることを示唆している[99]。現在、脈圧を低下させる薬剤として承認されているものはないが、降圧薬の中には脈圧をわずかに低下させるものがある一方で、血圧全体を低下させる薬剤が実際には脈圧を上昇させるという逆効果をもたらす場合もある[100]。
敗血症患者では、血行動態 の悪化の程度に応じて、脈圧が拡大することもあれば縮小することもある。敗血症患者の脈圧が70mmHgを超えると、生存の可能性が高まり、輸液反応性がより良好になることと相関している[101][102]。
平均動脈圧
[編集]平均動脈圧(MAP)は、一心周期の血圧の平均であり、心拍出量(CO)、体血管抵抗(SVR)、および中心静脈圧(CVP)によって下式で表される[5][103][104]。
実際にはCVPは低値で上式への寄与は小さく、一般的には無視される。
MAPは収縮期圧の測定値 と拡張期圧の測定値 から下式で推定されることが多い[104]。
k = 0.333であるが、他の値も提唱されている[105][106]。
血圧の調節
[編集]平均動脈圧と同様、組織の局所の血流も以下の関係式に従う[107]。
局所の血流 ≒ 動脈血圧/局所の血管抵抗
上記の生体による調節機構には、短期的、中期的、長期的な機構がある[107]。短期的機構の例としては圧受容器による循環反射や防衛反応(後述)、フランク・スターリングの心臓の法則が挙げられる[107]。中期的な機構としては内因性の血管収縮物質であるバソプレシン、長期的な機構の例としては、レニン・アンジオテンシン・アルドステロン系や局所における血管新生や心臓肥大がある[107]。
自律神経による血圧変化
[編集]精神的・物理的ストレスを受けると以下のような変化が循環器系に起こる[108]。闘争と闘争(fight and flight)を準備するような反応、すなわち防衛反応と呼ばれている[108]。交感神経が全体的に興奮したときの反応である[108]。
- 交感神経性血管収縮線維の興奮により、血管収縮と体血管抵抗の増加が起こる。
- 心臓交感神経の興奮によって、心臓の収縮性が上がり、心拍出量が増える。
- 上記1と2により、血圧が上昇する。
- 心臓迷走神経の抑制により、心拍数が増加する。
- 他の血管が収縮する中で、骨格筋の血管だけは拡張する。
圧受容器や内分泌物質による血圧調節
[編集]動脈圧の内因性恒常性調節は、以下のような調節機構がよく知られている。
- 圧受容器反射:圧受容器が動脈圧の変化を動脈壁の伸張として感知する[109]。最も重要な動脈圧受容器は、左右の頸動脈洞と大動脈弓にある[109]。これらの圧受容器は最終的に脳幹の延髄、特に吻側延髄腹外側野(rostral ventrolateral medulla: RVLM)に信号を送る。髄質は自律神経系を介して、心臓の収縮力と速度、および全身の血管抵抗を変化させることにより、平均動脈圧を調節する[109]。 圧受容器の最も重要な役割は動脈圧の急激な低下に応答することである[109]。 たとえば、人が突然立ち上がったときや、出血の際に、自律神経の活動を変化させ、血管を収縮させ、 脈拍を増加させ、心筋収縮力を増大させる[109]。結果として低下した血圧の回復につながる[109]。圧受容器は血圧の変動を秒や分のオーダーで急速に修正することができる[110]。
- 低圧受容器領域の圧受容器は、心房、心室、および肺血管系内にある[111]。受容器は血圧の低い領域にあるので低圧受容器と呼ばれ、前述の頚動脈洞や動脈弓の受容器は高圧受容器と呼ばれる[112]。この受容器は自律神経系に体内の血液量を知らせる機能を持つ[111]。血液量が減少した状態では、循環器系と腎臓の変化により、腎臓内の塩分と水分の吸収が増加し、塩分と水の経口摂取量が増加し、より遅く、長期的な平均血圧の変化が起こる[111]。
- ノルアドレナリンとアドレナリン:どちらも血管収縮作用を持つホルモンである[113]。ストレス時や運動時に交感神経系が刺激されると、交感神経末端からはノルアドレナリン[114]、副腎髄質からはアドレナリンとノルアドレナリンが分泌される[114]。結果として交感神経を直接刺激したときと同様の効果を循環系に起こす[114]。
- バソプレシン:抗利尿ホルモンとも呼ばれる[114]。その役割は腎臓の尿細管で、水の再吸収を増やして血液に戻すことである[114]。また、強力な血管収縮作用を持つ[114]。脱水の際はバソプレシンが多く分泌され、下がった血圧を戻す[115]。バソプレシンは脳の視床下部で産生され、下垂体後葉から分泌される[114]。
- レニン・アンジオテンシン・アルドステロン系:このシステムは一般に、動脈圧を長期的に調整することで知られている[107]。この系は内分泌物質による強力な血圧上昇機構で、腎血流が減少するとその調節機能が発揮される[116]。
- アルドステロン:このステロイドホルモンは、レニン-アンジオテンシン系の活性化、血清カリウム値の上昇、または副腎皮質刺激ホルモン(ACTH)の上昇に反応して副腎皮質から放出される[117]。
血圧が下がると、血圧をより適切なレベルに戻すために、レニン・アンジオテンシン・アルドステロン系による、以下の生理的カスケードが始まる[116]。
- 血圧が下がると腎血流が減少する。
- 同時に、腎血流が減少すると、傍糸球体細胞は血圧の低下を感知し、レニンを放出する。
- レニンはアンジオテンシノーゲン(不活性型)をアンジオテンシンI(活性型)に変換する[118]。
- アンジオテンシンIは血液中を流れ、肺の毛細血管に達し、そこでアンジオテンシン変換酵素(ACE)が働き、アンジオテンシンIIに変換する[118]。
- アンジオテンシンIIは血管収縮物質であり、血圧を上昇させる。
- アンジオテンシンIIはまた、副腎皮質にシグナルを送り、アルドステロンを放出させる[119]。
- アルドステロンはさらに、ネフロンの遠位尿細管におけるNa+の再吸収を増加させ、細胞外液量を増加させ[117]、血圧を上昇させる。
- アルドステロンはまた、血管平滑筋に対する直接的な収縮増強作用、および交感神経系の活動に対する中枢作用を発揮することがある[120]。
日常における血圧の変動
[編集]睡眠中は血圧が、覚醒時に比べて10-20%低下する[121]。排便時は収縮期圧/拡張期圧が、健常者でそれぞれ平均20/15mmHg、最大では110/80mmHgも上昇したことが報告されている[122]。
血圧異常の分類
[編集]血圧コントロールの障害には、高血圧、低血圧、過度または不適応な変動などがある。
高血圧
[編集]
動脈の高血圧は、他の問題の指標となることがあり、長期的な悪影響を及ぼすことがある。血圧が180/120mmHgを超える高血圧性緊急症 (hypertensive emergency)のように、急性の問題となることもある[123]。無症状でも高血圧は治療の対象である[124][125]。
高血圧の持続は、脳卒中、心筋梗塞、心不全、動脈瘤の危険因子の一つであり、慢性腎不全の主な原因である[123]。中等度の動脈圧の上昇でも、平均余命の短縮をもたらす[123]。平均動脈圧が一般集団の平均を50%以上上回るような重度の高血圧では、適切な治療を受けない限り、数年しか生きられないと予想される[126]。高血圧患者にとって、心拍変動(heart rate variability: HRV)が高いことは心房細動の危険因子である[127]。収縮期血圧高値と脈圧(収縮期血圧と拡張期血圧の数値差)高値の両方共に危険因子である[123]。脈圧の上昇は、収縮期血圧、拡張期血圧、平均動脈圧よりも、特に高齢者集団において心血管イベントの独立した強力な危険因子であることが判明している[94][96][98][97]。場合によっては、収縮期血圧と拡張期血圧の差(すなわち、脈圧の拡大)が増大するためと思われるが、過度の拡張期血圧の低下が実際にリスクを増大させることがある。拡張期血圧が正常(90mmHg未満)で収縮期血圧が高い(140mmHg超)場合は、収縮期高血圧と呼ばれ、健康上の懸念を呈する可能性がある[123][128]。2017年の米国心臓協会の血圧ガイドラインによると、拡張期血圧が80~89mmHgで収縮期血圧が130~139mmHgの場合は「高血圧ステージ1」であるとしている[123][129]。
日本において、20歳以上、2577人を対象とした国民健康・栄養調査によると、正常高値血圧も含めると、調査対象者の58.3%が高血圧を有していた(2019年)[130]。高血圧は喫煙と並んで、日本人にとって最大の生活習慣病リスク要因である[131]。
低血圧
[編集]低すぎる血圧は低血圧(症)として知られている。これは、めまい、失神、極端な場合にはショックなどの徴候や症状を引き起こす場合、医学的に問題となる[132]。
低血圧の原因は、循環血液量減少[133]、妊娠[134]、血管拡張、医薬品の副作用[135]、重度の脱水[136]、貧血[137]、ビタミンB12欠乏症[136][138]、アナフィラキシー[139]、ショック[140]、内分泌疾患[141]など多岐にわたる。原因不明の低血圧は本態性低血圧と呼ばれる[142]。本態性低血圧は若い女性に多く、生命予後に悪影響は及ぼさない[142]。
起立性低血圧
[編集]起立時に血圧が大きく低下すること(収縮期/拡張期血圧が20/10mmHg以上持続的に低下すること)は、起立性低血圧(体位性低血圧)と呼ばれ、循環に対する重力の影響を身体が代償できないことを表す[143]。
急激な起立を行うと,下肢および体幹の静脈に血液が貯留(1/2~1L)する[143]。続いて、静脈還流量が一時的に減少した結果心拍出量が低下し,その結果血圧が低下する。この変化に反応して,大動脈弓および頸動脈洞の圧受容器が自律神経反射を亢進させることで,血圧は速やかに正常化する[143]。つまり、交感神経系により心拍数と心収縮力が亢進し,体血管抵抗が上昇する。同時に副交感神経が抑制され,心拍数を増加させる[143]。ほとんどの人では,起立時にみられる血圧および心拍数の変化は最小限かつ一過性であり,症状は発生しない[143]。これらの代償機転により、通常、血圧は1分以内に安定する[144]。これらの代償機序が破綻し、動脈圧と血流量がある一定以上低下すると、脳の灌流が決定的に低下し(すなわち、血液供給が十分でなくなる)、立ちくらみ、めまい、脱力、失神に至る[145]。代償機序の破綻の原因としては、疾患や薬物による自律神経反射の障害、心筋収縮性や血管の反応性の低下、循環血液量減少、またはホルモン応答の欠陥などがある[143]。
血圧の変動
[編集]血圧の多少の変動やばらつきは正常である。正常値よりも有意に大きい血圧の変動は、動揺性高血圧として知られ、平均血圧とは独立に心血管疾患[146]、脳小血管疾患[147]、認知症[148]のリスク増加と関連している。臨床試験から得られた最近のエビデンスでは、血圧の変動も死亡[149][150]、脳卒中[151]、心不全[152]、および心不全を生じさせる可能性のある心臓の病変と関連している[153]。これらのデータは、正常血圧の高齢者であっても過度の血圧変動を治療すべきかどうかについての議論を促している[154]。
高齢者や血圧の薬物治療を受けている人は、血圧の変動が大きくなりやすく[155]、降圧薬の違いによって血圧の変動に対する効果が異なるというエビデンスもある[148]。しかし、これらの違いが転帰の利益につながるかどうかは不明である[148]。
動物
[編集]ヒト以外の哺乳類の血圧は、種によって異なる。心拍数は、主に動物の大きさによって著しく異なる(大きい動物は心拍数が遅い)[156]。キリンの動脈圧は約190mmHgと明らかに高く、2mの長い首から頭部への血液灌流を可能にしている[157]。樹上性のヘビなど、体位性血圧変化にさらされる他の種では、血圧は非樹上性のヘビよりも高い[158]。頭に近い心臓(心臓から頭への距離が短い)と引き締まった外皮を持つ長い尾では、頭への血液灌流が優先される[159][160]。
ヒトと同様に、動物の血圧は年齢、性別、時間帯、環境条件によって異なる[161][162]。実験室や麻酔下で測定された値は、自由生活条件下での値を代表するものではない可能性がある。ラット、マウス、イヌ、ウサギは、血圧調節の研究に広く使用されている[163]。
| 種 | 血圧
mmHg |
心拍数
回/分 | |
|---|---|---|---|
| 収縮期 | 拡張期 | ||
| 仔牛 | 140 | 70 | 75–146 |
| 猫 | 155 | 68 | 100–259 |
| 犬 | 161 | 51 | 62–170 |
| ヤギ | 140 | 90 | 80–120 |
| モルモット | 140 | 90 | 240–300 |
| マウス | 120 | 75 | 580–680 |
| ブタ | 169 | 55 | 74–116 |
| ウサギ | 118 | 67 | 205–306 |
| ラット | 153 | 51 | 305–500 |
| アカゲザル | 160 | 125 | 180–210 |
| ヒツジ | 140 | 80 | 63–210 |
犬・猫の高血圧
[編集]犬猫の高血圧は、一般的に血圧が150mmHg[164](収縮期)以上であれば診断されるが、視覚ハウンドは他の犬種よりも血圧が高く、これらの犬では収縮期血圧が180mmHgを超えると異常とみなされる[165]。
魚類の血圧
[編集]陸棲動物、特に哺乳類や鳥類は重力に抗して血液を体内で循環させねばならず、強いポンプ作用を持つ、厚く密集した筋繊維からなる心筋が発達しているが、魚類は浮力により重力の影響を免れている[166]。そのため、多くの魚類の血圧は約20mmHg程度と低く、心室筋もまばらである[166]。
歴史
[編集]血圧についての理解、測定技術の発展は高血圧や腎疾患の疾患概念の発達と密接に関わっている。イギリスの聖職者スティーブン・ヘールズは、1733年に初めて血圧の測定を発表した[167][168]。牝馬の動脈にチューブを挿入し、12フィートのガラスチューブ内で血液が拍動したのを観察したのである[169]。しかし、この方法は侵襲的であり、動脈損傷や血栓症、感染症などのリスクがあった[170]。後世、観血的血圧測定または侵襲的血圧測定と呼ばれる方法であるが、現在主流の血圧測定法である非侵襲的血圧測定が発明されるのはおよそ150年後である[171]。後に高血圧と呼ばれるようになるものについての記述は、とりわけ1808年のトマス・ヤング、そして特に1836年のリチャード・ブライトによってなされた[167]。ブライトは、心肥大と腎臓病との間の関連性を指摘した[172]。浮腫、アルブミン尿、腎障害を三徴とする疾患がブライト病と呼ばれた[173]。1850年、ジョージ・ジョンソンは、ブライト病における腎臓の肥厚した血管は、血圧上昇に対する適応である可能性を示唆した[174]。 1855年のウィリアム・センハウス・カークスと1856年のルートヴィヒ・トラウベもまた、病理学的観察に基づいて、ブライト病における左室肥大と腎臓障害の関連は、血圧上昇によって説明できると提唱した[175]。 一方、サミュエル・ウィルクスは、左室肥大と動脈の疾患は必ずしも腎臓の疾患と関連していないことを観察し、腎臓が正常な人でも高血圧が起こる可能性があることを示唆した[176]。腎臓疾患の徴候がない人の血圧上昇の最初の報告は、1874年にスフィグモグラフ(血圧計のプロトタイプ)を用いてフレデリック・アクバル・マホメドによってなされた[177]。 一般的な循環器疾患としての高血圧性疾患の概念は、トーマス・オルバットによって取り上げられ、彼はその状態を"hyperpiesia"と呼んだ[178][179]。1881年にはサムエル・ジークフリート・カール・フォン・バッシュにより水銀柱式血圧計が発明された[171]。
1896年にシピオネ・リヴァ・ロッチによってカフを使用する血圧計が発明され、これにより診療所での血圧測定が可能になったことから、医学的実体概念としての高血圧が生まれた[180]。1905年、ニコライ・コロトコフは、血圧計のカフが脱気している間に聴診器で動脈を聴診したときに聞こえる音(コロトコフ音)を記述することによって、この血圧測定技術を改善し[168]、それまでは不可能であった拡張期血圧の測定を可能とした[181]。また、この血圧測定方法(聴診法)は以後の標準的な血圧測定法となった[181]。
血圧計のカフの振動を利用する測定法、すなわちオシロメトリック法の原理の提案は1870年代に遡るが[182]、この方式による製品が発売されたのはおよそ100年後の1976年である[183]。インテルのマイクロプロセッサと小型の圧トランスデューサーが利用できるようになったために製品化が実現した[183]。
1981年には、正確な全自動オシロメトリック血圧計装置が発明され、経時的な血圧測定技術が改良された[184]。水銀血圧計は140年以上使われてきたが[171]、2021年から日本では輸出入禁止となった[185]。2013年、水銀が環境問題の高まりから世界各国で敬遠され、水銀に関する水俣条約が国際条約として採択されたことを受けてのものである[185]。
世界的に見ると、年齢で調整した平均血圧は、1975年以来現在に至るまでほぼ同じで、男性で約127/79mmHg、女性で約122/77mmHgであるが、これらの平均データからは、地域によって大きく異なる傾向は分からない[186]。
脚注
[編集]注釈
[編集]- ^ 酸素飽和度は第5のバイタルサインと呼ばれる[7]。パルスオキシメーターが開発され、販売される前は測定不能であった。
出典
[編集]- ^ a b “Definition of BLOOD PRESSURE” (英語). www.merriam-webster.com (2024年7月29日). 2024年8月2日閲覧。
- ^ “How to Take Your Blood Pressure at Home: Automated and Manual” (英語). Healthline (2018年1月26日). 2024年7月18日閲覧。
- ^ “知っておきたい「血圧」のこと”. 読みもの 調べもの. 2024年5月30日閲覧。
- ^ a b Homan TD, Bordes SJ, Cichowski E (12 July 2022). "Physiology, Pulse Pressure". StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. PMID 29494015. NCBI Bookshelfより2019年7月21日閲覧。
- ^ a b Mayet J, Hughes A (September 2003). "Cardiac and vascular pathophysiology in hypertension". Heart. 89 (9): 1104–1109. doi:10.1136/heart.89.9.1104. PMC 1767863. PMID 12923045。
- ^ “血圧|循環 | 看護roo![カンゴルー]”. 看護roo! (2016年8月9日). 2024年7月19日閲覧。
- ^ “第5のバイタルサイン 血中酸素飽和度とは? | 医療・健康Tips”. 毎日新聞「医療プレミア」. 2024年5月28日閲覧。
- ^ 鈴木俊明『臨床理学療法評価法』エンタプライズ、2004年、83-84頁。
- ^ 鈴木俊明『臨床理学療法評価法』エンタプライズ、2004年、90頁。
- ^ Dorland's illustrated medical dictionary (32nd ed.). Philadelphia, PA: Saunders/Elsevier. (2012). ISBN 978-1-4160-6257-8. OCLC 706780870
- ^ Divisón-Garrote, Juan A.; Banegas, José R.; De la Cruz, Juan J.; Escobar-Cervantes, Carlos; De la Sierra, Alejandro; Gorostidi, Manuel; Vinyoles, Ernest; Abellán-Aleman, José et al. (2016-09-01). “Hypotension based on office and ambulatory monitoring blood pressure. Prevalence and clinical profile among a cohort of 70,997 treated hypertensives”. Journal of the American Society of Hypertension: JASH 10 (9): 714–723. doi:10.1016/j.jash.2016.06.035. ISSN 1878-7436. PMID 27451950.
- ^ Whelton, Paul K; Carey, Robert M; Mancia, Giuseppe; Kreutz, Reinhold; Bundy, Joshua D; Williams, Bryan (2022-09-14). “Harmonization of the American College of Cardiology/American Heart Association and European Society of Cardiology/European Society of Hypertension Blood Pressure/Hypertension Guidelines” (英語). European Heart Journal 43 (35): 3302–3311. doi:10.1093/eurheartj/ehac432. ISSN 0195-668X. PMC 9470378. PMID 36100239.
- ^ Mancia, Giuseppe; Kreutz, Reinhold; Brunström, Mattias; Burnier, Michel; Grassi, Guido; Januszewicz, Andrzej; Muiesan, Maria Lorenza; Tsioufis, Konstantinos et al. (2023-12-01). “2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA)”. Journal of Hypertension 41 (12): 1874–2071. doi:10.1097/HJH.0000000000003480. ISSN 1473-5598. PMID 37345492.
- ^ “一般向け「高血圧治療ガイドライン 2019」解説冊子 高血圧の話”. 日本高血圧学会. 2024年7月20日閲覧。
- ^ Appel LJ, Brands MW, Daniels SR, Karanja N, Elmer PJ, Sacks FM (February 2006). "Dietary approaches to prevent and treat hypertension: a scientific statement from the American Heart Association". Hypertension. 47 (2): 296–308. CiteSeerX 10.1.1.617.6244. doi:10.1161/01.HYP.0000202568.01167.B6. PMID 16434724. S2CID 1447853。
- ^ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (December 2002). "Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies". Lancet. 360 (9349): 1903–1913. doi:10.1016/S0140-6736(02)11911-8. PMID 12493255. S2CID 54363452。
- ^ Yusuf S, Lonn E (November 2016). "The SPRINT and the HOPE-3 Trial in the Context of Other Blood Pressure-Lowering Trials". JAMA Cardiology. 1 (8): 857–858. doi:10.1001/jamacardio.2016.2169. PMID 27602555。
- ^ Smolensky MH, Hermida RC, Portaluppi F (June 2017). "Circadian mechanisms of 24-hour blood pressure regulation and patterning". Sleep Medicine Reviews. 33: 4–16. doi:10.1016/j.smrv.2016.02.003. PMID 27076261。
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (October 2008). "Relationship between waking-sleep blood pressure and catecholamine changes in African-American and European-American women". Blood Pressure Monitoring. 13 (5): 257–262. doi:10.1097/MBP.0b013e3283078f45. PMC 2655229. PMID 18799950.
Table2: Comparison of ambulatory blood pressures and urinary norepinephrine and epinephrine excretion measured at work, home, and during sleep between European–American (n = 110) and African–American (n = 51) women
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (October 2008). "Relationship between waking-sleep blood pressure and catecholamine changes in African-American and European-American women". Blood Pressure Monitoring. 13 (5): 257–262. doi:10.1097/MBP.0b013e3283078f45. PMC 2655229. PMID 18799950. NIHMS90092。
- ^ Hansen TW, Li Y, Boggia J, Thijs L, Richart T, Staessen JA (January 2011). "Predictive role of the nighttime blood pressure". Hypertension. 57 (1): 3–10. doi:10.1161/HYPERTENSIONAHA.109.133900. PMID 21079049。
- ^ Rothwell PM (June 2011). "Does blood pressure variability modulate cardiovascular risk?". Current Hypertension Reports. 13 (3): 177–186. doi:10.1007/s11906-011-0201-3. PMID 21465141. S2CID 207331784。
- ^ Temporal Variations of the Cardiovascular System. Berlin, Heidelberg: Springer Berlin Heidelberg. (1992). ISBN 978-3-662-02748-6. OCLC 851391490
- ^ National Clinical Guideline Centre (UK) (2011). Hypertension: The Clinical Management of Primary Hypertension in Adults: Update of Clinical Guidelines 18 and 34. National Institute for Health and Clinical Excellence: Guidance. London: Royal College of Physicians (UK). PMID 22855971. オリジナルの2022-08-12時点におけるアーカイブ。 2019年1月28日閲覧。
- ^ Sharma S, Bhattacharya PT (19 February 2023). "Hypotension". Hypotension. StatPearls Publishing. PMID 29763136. 2024年7月18日閲覧。
- ^ Mayo Clinic staff (2009年5月23日). “Low blood pressure (hypotension) – Causes”. MayoClinic.com. Mayo Foundation for Medical Education and Research. 2021年11月17日時点のオリジナルよりアーカイブ。2010年10月19日閲覧。
- ^ “Q&A Vol.313 【左右差はどのくらいまでOK?】循環アセスメントに関するQ&A | 日本離床学会”. www.rishou.org. 2024年7月20日閲覧。
- ^ Eguchi K, Yacoub M, Jhalani J, Gerin W, Schwartz JE, Pickering TG (February 2007). "Consistency of blood pressure differences between the left and right arms". Archives of Internal Medicine. 167 (4): 388–393. doi:10.1001/archinte.167.4.388. PMID 17325301。
- ^ Agarwal R, Bunaye Z, Bekele DM (March 2008). "Prognostic significance of between-arm blood pressure differences". Hypertension. 51 (3): 657–662. CiteSeerX 10.1.1.540.5836. doi:10.1161/HYPERTENSIONAHA.107.104943. PMID 18212263. S2CID 1101762。
- ^ Clark CE, Campbell JL, Evans PH, Millward A (December 2006). "Prevalence and clinical implications of the inter-arm blood pressure difference: A systematic review". Journal of Human Hypertension. 20 (12): 923–931. doi:10.1038/sj.jhh.1002093. PMID 17036043。
- ^ Clark CE, Warren FC, Boddy K, McDonagh ST, Moore SF, Goddard J, et al. (February 2021). "Associations Between Systolic Interarm Differences in Blood Pressure and Cardiovascular Disease Outcomes and Mortality: Individual Participant Data Meta-Analysis, Development and Validation of a Prognostic Algorithm: The INTERPRESS-IPD Collaboration". Hypertension. 77 (2): 650–661. doi:10.1161/HYPERTENSIONAHA.120.15997. PMC 7803446. PMID 33342236。
- ^ a b c d e “ABI|循環器系の検査 | 看護roo![カンゴルー]”. 看護roo! (2015年9月7日). 2024年7月27日閲覧。
- ^ “Fetal circulation” (英語). Kenhub. 2024年7月18日閲覧。
- ^ “Fetal Circulation - Health Encyclopedia - University of Rochester Medical Center”. www.urmc.rochester.edu. 2024年7月18日閲覧。
- ^ Struijk PC, Mathews VJ, Loupas T, Stewart PA, Clark EB, Steegers EA, Wladimiroff JW (October 2008). "Blood pressure estimation in the human fetal descending aorta". Ultrasound in Obstetrics & Gynecology. 32 (5): 673–681. doi:10.1002/uog.6137. PMID 18816497. S2CID 23575926。
- ^ Sharon SM, Emily SM (2006). Foundations of Maternal-Newborn Nursing (4th ed.). Philadelphia: Elsevier. p. 476.
- ^ Pediatric Age Specific Archived 2017-05-16 at the Wayback Machine., p. 6. Revised 6/10. By Theresa Kirkpatrick and Kateri Tobias. UCLA Health System
- ^ National Heart Lung and Blood Institute. “Blood pressure tables for children and adolescents”. 2014年6月18日時点のオリジナルよりアーカイブ。2008年9月23日閲覧。 (The median blood pressure is given by the 50th percentile and hypertension is defined by the 95th percentile for a given age, height, and sex.)
- ^ Chiolero A (March 2014). "The quest for blood pressure reference values in children". Journal of Hypertension. 32 (3): 477–479. doi:10.1097/HJH.0000000000000109. PMID 24477093. S2CID 1949314。
- ^ Wills AK, Lawlor DA, Matthews FE, Sayer AA, Bakra E, Ben-Shlomo Y, et al. (June 2011). "Life course trajectories of systolic blood pressure using longitudinal data from eight UK cohorts". PLOS Medicine. 8 (6): e1000440. doi:10.1371/journal.pmed.1000440. PMC 3114857. PMID 21695075。
- ^ a b c Franklin SS, Gustin W, Wong ND, Larson MG, Weber MA, Kannel WB, Levy D (July 1997). "Hemodynamic patterns of age-related changes in blood pressure. The Framingham Heart Study". Circulation. 96 (1): 308–315. doi:10.1161/01.CIR.96.1.308. PMID 9236450. S2CID 40209177。
- ^ Franklin SS (1 May 2008). "Beyond blood pressure: Arterial stiffness as a new biomarker of cardiovascular disease". Journal of the American Society of Hypertension. 2 (3): 140–151. doi:10.1016/j.jash.2007.09.002. PMID 20409896。
- ^ Gurven M, Blackwell AD, Rodríguez DE, Stieglitz J, Kaplan H (July 2012). "Does blood pressure inevitably rise with age?: longitudinal evidence among forager-horticulturalists". Hypertension. 60 (1): 25–33. doi:10.1161/HYPERTENSIONAHA.111.189100. PMC 3392307. PMID 22700319。
- ^ Forouzanfar M, Dajani HR, Groza VZ, Bolic M, Rajan S, Batkin I (1 January 2015). "Oscillometric Blood Pressure Estimation: Past, Present, and Future". IEEE Reviews in Biomedical Engineering. 8: 44–63. doi:10.1109/RBME.2015.2434215. PMID 25993705. S2CID 8940215。
- ^ “Apparatus and method for measuring blood pressure”. 2022年10月26日時点のオリジナルよりアーカイブ。2019年1月12日閲覧。
- ^ Chandrasekhar A, Kim CS, Naji M, Natarajan K, Hahn JO, Mukkamala R (March 2018). "Smartphone-based blood pressure monitoring via the oscillometric finger-pressing method". Science Translational Medicine. 10 (431): eaap8674. doi:10.1126/scitranslmed.aap8674. PMC 6039119. PMID 29515001。
- ^ Booth J (November 1977). "A short history of blood pressure measurement". Proceedings of the Royal Society of Medicine. 70 (11): 793–799. doi:10.1177/003591577707001112. PMC 1543468. PMID 341169。
- ^ Grim CE, Grim CM (March 2016). "Auscultatory BP: still the gold standard". Journal of the American Society of Hypertension. 10 (3): 191–193. doi:10.1016/j.jash.2016.01.004. PMID 26839183。
- ^ O'Brien E (January 2001). "Blood pressure measurement is changing!". Heart. 85 (1): 3–5. doi:10.1136/heart.85.1.3. PMC 1729570. PMID 11119446。
- ^ a b Ogedegbe G, Pickering T (November 2010). "Principles and techniques of blood pressure measurement". Cardiology Clinics. 28 (4): 571–586. doi:10.1016/j.ccl.2010.07.006. PMC 3639494. PMID 20937442。
- ^ Alpert BS, Quinn D, Gallick D (December 2014). "Oscillometric blood pressure: a review for clinicians". Journal of the American Society of Hypertension. 8 (12): 930–938. doi:10.1016/j.jash.2014.08.014. PMID 25492837。
- ^ a b Saugel, Bernd; Kouz, Karim; Meidert, Agnes S.; Schulte-Uentrop, Leonie; Romagnoli, Stefano (2020-04-24). “How to measure blood pressure using an arterial catheter: a systematic 5-step approach”. Critical Care 24 (1): 172. doi:10.1186/s13054-020-02859-w. ISSN 1364-8535. PMC PMC7183114. PMID 32331527.
- ^ Solà J, Delgado-Gonzalo R (2019). The Handbook of Cuffless Blood Pressure Monitoring. Springer International Publishing. ISBN 978-3-030-24701-0. 2021年6月17日時点のオリジナルよりアーカイブ。2020年1月29日閲覧。
- ^ Sola J, Bertschi M, Krauss J (September 2018). "Measuring Pressure: Introducing oBPM, the Optical Revolution for Blood Pressure Monitoring". IEEE Pulse. 9 (5): 31–33. doi:10.1109/MPUL.2018.2856960. PMID 30273141. S2CID 52893219。
- ^ a b “クリニックの自動血圧計の血圧値は医師の測定より高精度”. 日経メディカル. 2024年7月27日閲覧。
- ^ Foti KE, Appel LJ, Matsushita K, Coresh J, Alexander GC, Selvin E (May 2021). "Digit Preference in Office Blood Pressure Measurements, United States 2015-2019". American Journal of Hypertension. 34 (5): 521–530. doi:10.1093/ajh/hpaa196. PMC 8628654. PMID 33246327。
- ^ Table 30-1 in: Trudie A Goers; Klingensmith, Mary E; Li Ern Chen; Sean C Glasgow (2008). The Washington manual of surgery. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. ISBN 0-7817-7447-0
- ^ “Pulmonary Artery/Central Venous Pressure Monitoring in Adults” (英語). Critical Care Nurse 36 (4): e12–e18. (2016-08-01). doi:10.4037/ccn2016268. ISSN 0279-5442.
- ^ “Table:心臓および大血管の正常圧”. MSDマニュアル プロフェッショナル版. 2024年7月27日閲覧。
- ^ “Central Venous Catheter Physiology”. 2008年8月21日時点のオリジナルよりアーカイブ。2009年2月27日閲覧。
- ^ Tkachenko BI, Evlakhov VI, Poyasov IZ (October 2002). "Independence of changes in right atrial pressure and central venous pressure". Bulletin of Experimental Biology and Medicine. 134 (4): 318–320. doi:10.1023/A:1021931508946. PMID 12533747. S2CID 23726657。
- ^ “Esophageal Varices : Article Excerpt by: Samy A Azer”. eMedicine. 2008年10月7日時点のオリジナルよりアーカイブ。2011年8月22日閲覧。
- ^ “What Is Pulmonary Hypertension?”. From Diseases and Conditions Index (DCI). National Heart, Lung, and Blood Institute. (September 2008). 27 April 2012時点のオリジナルよりアーカイブ。6 April 2009閲覧。
- ^ “Pulmonary Artery Catheterization - Pulmonary Artery Catheterization” (英語). MSD Manual Consumer Version. 2024年7月4日閲覧。
- ^ Adair OV (2001). "Chapter 41". Cardiology secrets (2nd ed.). Philadelphia: Hanley & Belfus. p. 210. ISBN 978-1-56053-420-4。
- ^ Roman, Mary J.; Devereux, Richard B.; Kizer, Jorge R.; Lee, Elisa T.; Galloway, James M.; Ali, Tauqeer; Umans, Jason G.; Howard, Barbara V. (2007). “Central Pressure More Strongly Relates to Vascular Disease and Outcome Than Does Brachial Pressure”. Hypertension (Ovid Technologies (Wolters Kluwer Health)) 50 (1): 197–203. doi:10.1161/hypertensionaha.107.089078. ISSN 0194-911X.
- ^ a b Kesten, Steven; Qasem, Ahmad; Avolio, Alberto (2022-10-20). “Viewpoint: The Case for Non-Invasive Central Aortic Pressure Monitoring in the Management of Hypertension”. Artery Research 28 (4): 128–139. doi:10.1007/s44200-022-00023-z. ISSN 1876-4401.
- ^ Avolio, Alberto (2008). “Central Aortic Blood Pressure and Cardiovascular Risk: A Paradigm Shift?”. Hypertension 51 (6): 1470–1471. doi:10.1161/HYPERTENSIONAHA.107.108910. ISSN 0194-911X.
- ^ Chen, Chen-Huan; Nevo, Erez; Fetics, Barry; Pak, Peter H.; Yin, Frank C.P.; Maughan, W. Lowell; Kass, David A. (1997). “Estimation of Central Aortic Pressure Waveform by Mathematical Transformation of Radial Tonometry Pressure”. Circulation (Ovid Technologies (Wolters Kluwer Health)) 95 (7): 1827–1836. doi:10.1161/01.cir.95.7.1827. ISSN 0009-7322.
- ^ McEniery, Carmel M.; Cockcroft, John R.; Roman, Mary J.; Franklin, Stanley S.; Wilkinson, Ian B. (23 Jan 2014). “Central blood pressure: current evidence and clinical importance”. European Heart Journal (Oxford University Press (OUP)) 35 (26): 1719–1725. doi:10.1093/eurheartj/eht565. ISSN 1522-9645. PMC 4155427.
- ^ The CAFE Investigators; CAFE Steering Committee and Writing Committee; Williams, Bryan; Lacy, Peter S.; Thom, Simon M.; Cruickshank, Kennedy; Stanton, Alice; Collier, David et al. (2006-03-07). “Differential Impact of Blood Pressure–Lowering Drugs on Central Aortic Pressure and Clinical Outcomes: Principal Results of the Conduit Artery Function Evaluation (CAFE) Study”. Circulation 113 (9): 1213–1225. doi:10.1161/CIRCULATIONAHA.105.595496. ISSN 0009-7322.
- ^ a b Rothe CF (February 1993). "Mean circulatory filling pressure: its meaning and measurement". Journal of Applied Physiology. 74 (2): 499–509. doi:10.1152/jappl.1993.74.2.499. PMID 8458763。
- ^ a b Caro CG (1978). The Mechanics of The Circulation. Oxford [Oxfordshire]: Oxford University Press. ISBN 978-0-19-263323-1。
- ^ a b “ウィンドケッセル理論 | 医学書院_医療情報サービス”. imis.igaku-shoin.co.jp. 2024年7月28日閲覧。
- ^ “ウインドケッセルモデル [JSME Mechanical Engineering Dictionary]”. www.jsme.or.jp. 2024年7月28日閲覧。
- ^ Klabunde R (2005). Cardiovascular Physiology Concepts. Lippincott Williams & Wilkins. pp. 93–94. ISBN 978-0-7817-5030-1。
- ^ Mahler F, Muheim MH, Intaglietta M, Bollinger A, Anliker M (June 1979). "Blood pressure fluctuations in human nailfold capillaries". The American Journal of Physiology. 236 (6): H888–H893. doi:10.1152/ajpheart.1979.236.6.H888. PMID 443454。
- ^ Guyton AC (December 1981). "The relationship of cardiac output and arterial pressure control". Circulation. 64 (6): 1079–1088. doi:10.1161/01.cir.64.6.1079. PMID 6794930。
- ^ Milnor WR (May 1975). "Arterial impedance as ventricular afterload". Circulation Research. 36 (5): 565–570. doi:10.1161/01.res.36.5.565. PMID 1122568。
- ^ a b Hall 2018, pp. 208–209.
- ^ Freis ED (April 1976). "Salt, volume and the prevention of hypertension". Circulation. 53 (4): 589–595. doi:10.1161/01.CIR.53.4.589. PMID 767020。
- ^ Caplea A, Seachrist D, Dunphy G, Ely D (April 2001). "Sodium-induced rise in blood pressure is suppressed by androgen receptor blockade". American Journal of Physiology. Heart and Circulatory Physiology. 4. 280 (4): H1793–H1801. doi:10.1152/ajpheart.2001.280.4.H1793. PMID 11247793. S2CID 12069178。
- ^ Houston MC (January 1986). "Sodium and hypertension. A review". Archives of Internal Medicine. 1. 146 (1): 179–185. doi:10.1001/archinte.1986.00360130217028. PMID 3510595。
- ^ Kanbay M, Aslan G, Afsar B, Dagel T, Siriopol D, Kuwabara M, et al. (October 2018). "Acute effects of salt on blood pressure are mediated by serum osmolality". Journal of Clinical Hypertension. 20 (10): 1447–1454. doi:10.1111/jch.13374. PMC 8030773. PMID 30232829。
- ^ Titze J, Luft FC (June 2017). "Speculations on salt and the genesis of arterial hypertension". Kidney International. 91 (6): 1324–1335. doi:10.1016/j.kint.2017.02.034. PMID 28501304。
- ^ a b “18.4A: Introduction to Blood Flow, Pressure, and Resistance” (英語). Medicine LibreTexts (2018年7月21日). 2024年7月28日閲覧。
- ^ Lee AJ (December 1997). "The role of rheological and haemostatic factors in hypertension". Journal of Human Hypertension. 11 (12): 767–776. doi:10.1038/sj.jhh.1000556. PMID 9468002。
- ^ Coffman JD (December 1988). "Pathophysiology of obstructive arterial disease". Herz. 13 (6): 343–350. PMID 3061915。
- ^ a b c 川崎孝一、上村裕一「血管作動薬の基礎と臨床」『日本臨床麻酔学会誌』第23巻第10号、2003年、297–307頁、doi:10.2199/jjsca.23.297。
- ^ Korner PI, Angus JA (1992). "Structural determinants of vascular resistance properties in hypertension. Haemodynamic and model analysis". Journal of Vascular Research. 29 (4): 293–312. doi:10.1159/000158945. PMID 1391553。
- ^ Mulvany MJ (January 2012). "Small artery remodelling in hypertension". Basic & Clinical Pharmacology & Toxicology. 110 (1): 49–55. doi:10.1111/j.1742-7843.2011.00758.x. PMID 21733124。
- ^ de Moraes R, Tibirica E (2017). "Early Functional and Structural Microvascular Changes in Hypertension Related to Aging". Current Hypertension Reviews. 13 (1): 24–32. doi:10.2174/1573402113666170413095508. PMID 28412915。
- ^ a b Klabunde RE (2007). "Cardiovascular Physiology Concepts – Pulse Pressure". 2009年10月18日時点のオリジナルよりアーカイブ。2008年10月2日閲覧。
- ^ a b c d “Pulse pressure”. Cleveland Clinic (28 July 2021). 10 February 2023閲覧。
- ^ Liaw SY, Scherpbier A, Klainin-Yobas P, Rethans JJ (September 2011). "A review of educational strategies to improve nurses' roles in recognizing and responding to deteriorating patients". International Nursing Review. 58 (3): 296–303. doi:10.1111/j.1466-7657.2011.00915.x. PMID 21848774。
- ^ a b Mitchell, Gary F.; Izzo, Joseph L.; Lacourcière, Yves; Ouellet, Jean-Pascal; Neutel, Joel; Qian, Chunlin; Kerwin, Linda J.; Block, Alan J. et al. (25 Jun 2002). “Omapatrilat Reduces Pulse Pressure and Proximal Aortic Stiffness in Patients With Systolic Hypertension”. Circulation (Ovid Technologies (Wolters Kluwer Health)) 105 (25): 2955–2961. doi:10.1161/01.cir.0000020500.77568.3c. ISSN 0009-7322. PMID 12081987.
- ^ a b Franklin, Stanley S.; Khan, Shehzad A.; Wong, Nathan D.; Larson, Martin G.; Levy, Daniel (27 Jul 1999). “Is Pulse Pressure Useful in Predicting Risk for Coronary Heart Disease?”. Circulation (Ovid Technologies (Wolters Kluwer Health)) 100 (4): 354–360. doi:10.1161/01.cir.100.4.354. ISSN 0009-7322. PMID 10421594.
- ^ a b Benetos, Athanase; Safar, Michel; Rudnichi, Annie; Smulyan, Harold; Richard, Jacques-Lucien; Ducimetière, Pierre; Guize, Louis (1997). “Pulse Pressure”. Hypertension (Ovid Technologies (Wolters Kluwer Health)) 30 (6): 1410–1415. doi:10.1161/01.hyp.30.6.1410. ISSN 0194-911X. PMID 9403561.
- ^ Blacher J, Staessen JA, Girerd X, Gasowski J, Thijs L, Liu L, et al. (April 2000). "Pulse pressure not mean pressure determines cardiovascular risk in older hypertensive patients". Archives of Internal Medicine. 160 (8): 1085–1089. doi:10.1001/archinte.160.8.1085. PMID 10789600。
- ^ Cushman, William C.; Materson, Barry J.; Williams, David W.; Reda, Domenic J. (1 Oct 2001). “Pulse Pressure Changes With Six Classes of Antihypertensive Agents in a Randomized, Controlled Trial”. Hypertension 38 (4): 953–957. doi:10.1161/hy1001.096212. PMID 11641316.
- ^ Khilnani P, Singhi S, Lodha R, Santhanam I, Sachdev A, Chugh K, Jaishree M, Ranjit S, Ramachandran B, Ali U, Udani S, Uttam R, Deopujari S (January 2010). "Pediatric Sepsis Guidelines: Summary for resource-limited countries". Indian J Crit Care Med. 14 (1): 41–52. doi:10.4103/0972-5229.63029. PMC 2888329. PMID 20606908。
- ^ Al-Khalisy H, Nikiforov I, Jhajj M, Kodali N, Cheriyath P (11 December 2015). "A widened pulse pressure: a potential valuable prognostic indicator of mortality in patients with sepsis. J Community Hosp Intern Med Perspect". J Community Hosp Intern Med Perspect. 5 (6): 29426. doi:10.3402/jchimp.v5.29426. PMC 4677588. PMID 26653692。
- ^ Granger JP, Hall JE (2007). "Role of the Kidney in Hypertension". Comprehensive Hypertension. Elsevier. pp. 241–263. doi:10.1016/b978-0-323-03961-1.50026-x. ISBN 978-0-323-03961-1。
- ^ a b Klabunde RE (2007). "Cardiovascular Physiology Concepts – Mean Arterial Pressure". 2009年10月2日時点のオリジナルよりアーカイブ。2008年9月29日閲覧。
- ^ Bos WJ, Verrij E, Vincent HH, Westerhof BE, Parati G, van Montfrans GA (April 2007). "How to assess mean blood pressure properly at the brachial artery level". Journal of Hypertension. 25 (4): 751–755. doi:10.1097/HJH.0b013e32803fb621. PMID 17351365. S2CID 23155959。
- ^ Meaney E, Alva F, Moguel R, Meaney A, Alva J, Webel R (July 2000). "Formula and nomogram for the sphygmomanometric calculation of the mean arterial pressure". Heart. 84 (1): 64. doi:10.1136/heart.84.1.64. PMC 1729401. PMID 10862592。
- ^ a b c d e 本郷利憲 1993, pp. 517–519.
- ^ a b c 本郷利憲 1993, pp. 527–528.
- ^ a b c d e f Klabunde RE (2007). "Cardiovascular Physiology Concepts – Arterial Baroreceptors". 2009年12月23日時点のオリジナルよりアーカイブ。2008年9月9日閲覧。
- ^ 本郷利憲 1993, p. 523.
- ^ a b c Armstrong, Maggie; Kerndt, Connor C.; Moore, Ross A. (2024), Physiology, Baroreceptors, StatPearls Publishing, PMID 30844199 2024年7月20日閲覧。
- ^ 本郷利憲 1993, p. 526.
- ^ Hall 2018, p. 192.
- ^ a b c d e f g Hall 2018, p. 193.
- ^ “The Link Between Dehydration and Blood Pressure”. クリーブランド・クリニック. 2024年7月31日閲覧。
- ^ a b 本郷利憲 1993, pp. 530–531.
- ^ a b Hall 2018, p. 887.
- ^ a b “アンジオテンシノーゲン”. e-ヘルスネット 情報提供. 厚生労働省. 2024年7月20日閲覧。
- ^ Fountain J, Lappin SL (January 2022). "Physiology, Renin Angiotensin System.". StatPearls. Treasure Island, FL: StatPearls Publishing. PMID 29261862. 2019年4月29日時点のオリジナルよりアーカイブ。2022年11月18日閲覧。
- ^ Feldman RD (January 2014). "Aldosterone and blood pressure regulation: recent milestones on the long and winding road from electrocortin to KCNJ5, GPER, and beyond". Hypertension. 63 (1): 19–21. doi:10.1161/HYPERTENSIONAHA.113.01251. PMID 24191283。
- ^ “Sleep and Blood Pressure: Lower Your Risk and Get Quality Sleep” (英語). NCOA Adviser. 2024年7月2日閲覧。
- ^ Klinefelter, Edmund W. (1937-01-01). “Blood pressure changes during defecation” (英語). The American Journal of Digestive Diseases 4 (1): 12–13. doi:10.1007/BF03000409. ISSN 1573-2568.
- ^ a b c d e f g “The facts about high blood pressure”. American Heart Association (2023年). 14 May 2023時点のオリジナルよりアーカイブ。14 May 2023閲覧。
- ^ Gauer, Robert (2017-04-15). “Severe Asymptomatic Hypertension: Evaluation and Treatment” (英語). American Family Physician 95 (8): 492–500.
- ^ “Do You Need Medication If You Have High Blood Pressure but No Symptoms?” (英語). Verywell Health. 2024年7月28日閲覧。
- ^ Guyton AC (2006). Textbook of Medical Physiology (11th ed.). Philadelphia: Elsevier Saunders. p. 220. ISBN 978-0-7216-0240-0。
- ^ Kim SH, Lim KR, Chun KJ (2022). "Higher heart rate variability as a predictor of atrial fibrillation in patients with hypertensione". Scientific Reports. 12 (1): 3702. doi:10.1038/s41598-022-07783-3. PMC 8904557. PMID 35260686。
- ^ “Isolated systolic hypertension: A health concern?”. MayoClinic.com. 2013年12月28日時点のオリジナルよりアーカイブ。2018年1月25日閲覧。
- ^ Tan JL, Thakur K (2022). "Systolic Hypertension". StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 29494079. 2022年10月3日閲覧。
- ^ “国民健康・栄養調査55 高血圧症有病者の状況 - 高血圧症有病者の状況,年齢階級別,人数,割合 - 総数・男性・女性,20歳以上 | 統計表・グラフ表示”. 政府統計の総合窓口. 2024年8月4日閲覧。
- ^ “高血圧”. e-ヘルスネット 情報提供. 厚生労働省. 2024年8月4日閲覧。
- ^ “Diseases and conditions index – hypotension”. National Heart Lung and Blood Institute (September 2008). 2012年4月27日時点のオリジナルよりアーカイブ。2008年9月16日閲覧。
- ^ Kalkwarf, Kyle J.; Cotton, Bryan A. (December 2017). “Resuscitation for Hypovolemic Shock”. The Surgical Clinics of North America 97 (6): 1307–1321. doi:10.1016/j.suc.2017.07.011. ISSN 1558-3171. PMID 29132511.
- ^ Health, Narayana (2020年4月28日). “Low Blood Pressure: Can it affect your pregnancy?” (英語). Narayana Health Care. 2023年7月31日閲覧。
- ^ Oparil, Suzanne; Acelajado, Maria Czarina; Bakris, George L.; Berlowitz, Dan R.; Cífková, Renata; Dominiczak, Anna F.; Grassi, Guido; Jordan, Jens et al. (22 March 2018). “Hypertension”. Nature Reviews. Disease Primers 4: 18014. doi:10.1038/nrdp.2018.14. ISSN 2056-676X. PMC 6477925. PMID 29565029.
- ^ a b Mayo Clinic staff (May 23, 2009). “Low blood pressure (hypotension) — Causes”. MayoClinic.com. Mayo Foundation for Medical Education and Research. October 19, 2010閲覧。
- ^ Vieth, Julie T.; Lane, David R. (December 2017). “Anemia”. Hematology/Oncology Clinics of North America 31 (6): 1045–1060. doi:10.1016/j.hoc.2017.08.008. ISSN 1558-1977. PMID 29078923.
- ^ “How a Vitamin B Deficiency Affects Blood Pressure” (英語). LIVESTRONG.COM. 2021年9月6日閲覧。
- ^ Mayo Clinic staff (May 23, 2009). “Low blood pressure (hypotension) — Causes”. MayoClinic.com. Mayo Foundation for Medical Education and Research. October 19, 2010閲覧。
- ^ Tewelde, Semhar Z.; Liu, Stanley S.; Winters, Michael E. (February 2018). “Cardiogenic Shock”. Cardiology Clinics 36 (1): 53–61. doi:10.1016/j.ccl.2017.08.009. ISSN 1558-2264. PMID 29173681.
- ^ Bornstein, Stefan R.; Allolio, Bruno; Arlt, Wiebke; Barthel, Andreas; Don-Wauchope, Andrew; Hammer, Gary D.; Husebye, Eystein S.; Merke, Deborah P. et al. (February 2016). “Diagnosis and Treatment of Primary Adrenal Insufficiency: An Endocrine Society Clinical Practice Guideline”. The Journal of Clinical Endocrinology and Metabolism 101 (2): 364–389. doi:10.1210/jc.2015-1710. ISSN 1945-7197. PMC 4880116. PMID 26760044.
- ^ a b “本態性低血圧|電子コンテンツ|日本医事新報社”. www.jmedj.co.jp. 2024年7月20日閲覧。
- ^ a b c d e f “起立性低血圧 - 04. 心血管疾患”. MSDマニュアル プロフェッショナル版. 2024年5月30日閲覧。
- ^ Ricci F, De Caterina R, Fedorowski A (August 2015). "Orthostatic Hypotension: Epidemiology, Prognosis, and Treatment". Journal of the American College of Cardiology. 66 (7): 848–860. doi:10.1016/j.jacc.2015.06.1084. PMID 26271068。
- ^ Franco Folino A (2007). "Cerebral autoregulation and syncope". Progress in Cardiovascular Diseases. 50 (1): 49–80. doi:10.1016/j.pcad.2007.01.001. PMID 17631437。
- ^ Stevens SL, Wood S, Koshiaris C, Law K, Glasziou P, Stevens RJ, McManus RJ (August 2016). "Blood pressure variability and cardiovascular disease: systematic review and meta-analysis". BMJ. 354: i4098. doi:10.1136/bmj.i4098. PMC 4979357. PMID 27511067。
- ^ Tully PJ, Yano Y, Launer LJ, Kario K, Nagai M, Mooijaart SP, et al. (January 2020). "Association Between Blood Pressure Variability and Cerebral Small-Vessel Disease: A Systematic Review and Meta-Analysis". Journal of the American Heart Association. 9 (1): e013841. doi:10.1161/JAHA.119.013841. PMC 6988154. PMID 31870233。
- ^ a b c Messerli FH, Hofstetter L, Rimoldi SF, Rexhaj E, Bangalore S (May 2019). "Risk Factor Variability and Cardiovascular Outcome: JACC Review Topic of the Week". Journal of the American College of Cardiology. 73 (20): 2596–2603. doi:10.1016/j.jacc.2019.02.063. PMID 31118154。
- ^ Chiriacò M, Pateras K, Virdis A, Charakida M, Kyriakopoulou D, Nannipieri M, et al. (December 2019). "Association between blood pressure variability, cardiovascular disease and mortality in type 2 diabetes: A systematic review and meta-analysis". Diabetes, Obesity & Metabolism. 21 (12): 2587–2598. doi:10.1111/dom.13828. hdl:11568/996646. PMID 31282073. S2CID 195829708。
- ^ Nuyujukian DS, Newell MS, Zhou JJ, Koska J, Reaven PD (May 2022). "Baseline blood pressure modifies the role of blood pressure variability in mortality: Results from the ACCORD trial". Diabetes, Obesity & Metabolism. 24 (5): 951–955. doi:10.1111/dom.14649. PMC 8986598. PMID 35014154. S2CID 245896131。
- ^ Muntner P, Whittle J, Lynch AI, Colantonio LD, Simpson LM, Einhorn PT, et al. (September 2015). "Visit-to-Visit Variability of Blood Pressure and Coronary Heart Disease, Stroke, Heart Failure, and Mortality: A Cohort Study". Annals of Internal Medicine. 163 (5): 329–338. doi:10.7326/M14-2803. PMC 5021508. PMID 26215765。
- ^ Nuyujukian DS, Koska J, Bahn G, Reaven PD, Zhou JJ (July 2020). "Blood Pressure Variability and Risk of Heart Failure in ACCORD and the VADT". Diabetes Care. 43 (7): 1471–1478. doi:10.2337/dc19-2540. hdl:10150/641980. PMC 7305004. PMID 32327422。
- ^ Nwabuo CC, Yano Y, Moreira HT, Appiah D, Vasconcellos HD, Aghaji QN, et al. (July 2020). "Association Between Visit-to-Visit Blood Pressure Variability in Early Adulthood and Myocardial Structure and Function in Later Life". JAMA Cardiology. 5 (7): 795–801. doi:10.1001/jamacardio.2020.0799. PMC 7160747. PMID 32293640。
- ^ Parati G, Ochoa JE, Lombardi C, Bilo G (March 2013). "Assessment and management of blood-pressure variability". Nature Reviews. Cardiology. 10 (3): 143–155. doi:10.1038/nrcardio.2013.1. PMID 23399972. S2CID 22425558。
- ^ Brickman AM, Reitz C, Luchsinger JA, Manly JJ, Schupf N, Muraskin J, et al. (May 2010). "Long-term blood pressure fluctuation and cerebrovascular disease in an elderly cohort". Archives of Neurology. 67 (5): 564–569. doi:10.1001/archneurol.2010.70. PMC 2917204. PMID 20457955。
- ^ Prothero JW (22 October 2015). The design of mammals : a scaling approach. Cambridge. ISBN 978-1-107-11047-2. OCLC 907295832。
- ^ Brøndum E, Hasenkam JM, Secher NH, Bertelsen MF, Grøndahl C, Petersen KK, et al. (October 2009). "Jugular venous pooling during lowering of the head affects blood pressure of the anesthetized giraffe". American Journal of Physiology. Regulatory, Integrative and Comparative Physiology. 297 (4): R1058–R1065. doi:10.1152/ajpregu.90804.2008. PMID 19657096。
- ^ Seymour RS, Lillywhite HB (December 1976). "Blood pressure in snakes from different habitats". Nature. 264 (5587): 664–666. Bibcode:1976Natur.264..664S. doi:10.1038/264664a0. PMID 1004612. S2CID 555576。
- ^ Nasoori A, Taghipour A, Shahbazzadeh D, Aminirissehei A, Moghaddam S (September 2014). "Heart place and tail length evaluation in Naja oxiana, Macrovipera lebetina, and Montivipera latifii". Asian Pacific Journal of Tropical Medicine. 7S1: S137–S142. doi:10.1016/s1995-7645(14)60220-0. PMID 25312108。
- ^ Seymour RS (1987). "Scaling of cardiovascular physiology in snakes". American Zoologist. 27 (1): 97–109. doi:10.1093/icb/27.1.97. ISSN 0003-1569。
- ^ a b Gross DR (2009). Animal Models in Cardiovascular Research (3rd ed.). Dordrecht: Springer. p. 5. ISBN 978-0-387-95962-7. OCLC 432709394。
- ^ “Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats”. Journal of Veterinary Internal Medicine 21 (3): 542–558. (2007). doi:10.1111/j.1939-1676.2007.tb03005.x. PMID 17552466.
- ^ Lerman LO, Chade AR, Sica V, Napoli C (September 2005). "Animal models of hypertension: an overview". The Journal of Laboratory and Clinical Medicine. 146 (3): 160–173. doi:10.1016/j.lab.2005.05.005. PMID 16131455。
- ^ “AKC Canine Health Foundation | Hypertension in Dogs”. www.akcchf.org. 2022年10月3日時点のオリジナルよりアーカイブ。2022年10月3日閲覧。
- ^ Acierno MJ, Brown S, Coleman AE, Jepson RE, Papich M, Stepien RL, Syme HM (November 2018). "ACVIM consensus statement: Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats". Journal of Veterinary Internal Medicine. 32 (6): 1803–1822. doi:10.1111/jvim.15331. PMC 6271319. PMID 30353952。
- ^ a b 竹井祥郎 (2010). “比較内分泌学からの発信”. 比較内分泌学 36: 184-191.
- ^ a b Esunge PM (October 1991). "From blood pressure to hypertension: the history of research". Journal of the Royal Society of Medicine. 84 (10): 621. doi:10.1177/014107689108401019. PMC 1295564. PMID 1744849。
- ^ a b Kotchen TA (October 2011). "Historical trends and milestones in hypertension research: a model of the process of translational research". Hypertension. 58 (4): 522–38. doi:10.1161/HYPERTENSIONAHA.111.177766. PMID 21859967。
- ^ “History of Medicine: First Measurement of Blood Pressure | Columbia Surgery”. columbiasurgery.org. 2024年7月24日閲覧。
- ^ Noh, Su A.; Kim, Hwang-Soo; Kang, Si-Hyuck; Yoon, Chang-Hwan; Youn, Tae-Jin; Chae, In-Ho (2024-04-01). “History and evolution of blood pressure measurement”. Clinical Hypertension 30 (1): 9. doi:10.1186/s40885-024-00268-7. ISSN 2056-5909. PMC PMC10983645. PMID 38556854.
- ^ a b c Booth, Jeremy (1977-11). “A Short History of Blood Pressure Measurement” (英語). Proceedings of the Royal Society of Medicine 70 (11): 793–799. doi:10.1177/003591577707001112. ISSN 0035-9157.
- ^ “A treatise on Bright's disease and diabetes: with especial reference to pathology and therapeutics”. archive.org. 23 July 2016閲覧。
- ^ Millard, Henry B. (1 January 1884). A treatise on Bright's disease of the kidneys; its pathology, diagnosis, and treatment ... New York, W. Wood & Company
- ^ Johnson G (1850). "On the proximate cause of albuminous urine and dropsy, and on the pathology of the renal blood-vessels in Bright's Disease". Medico-Chirurgical Transactions. 33: 107–20. doi:10.1177/095952875003300109. PMC 2104234. PMID 20895925。
- ^ Cameron JS, Hicks J (February 2000). "High blood pressure and the kidney: the forgotten contribution of William Senhouse Kirkes". Kidney International. 57 (2): 724–34. doi:10.1046/j.1523-1755.2000.00895.x. PMID 10652052。
- ^ Cameron JS, Hicks J (May 1996). "Frederick Akbar Mahomed and his role in the description of hypertension at Guy's Hospital". Kidney International. 49 (5): 1488–506. doi:10.1038/ki.1996.209. PMID 8731118。
- ^ Swales JD, ed (1995). Manual of hypertension. Oxford: Blackwell Science. pp. xiii. ISBN 978-0-86542-861-4
- ^ Shaw, H. Batty (1922). Hyperpiesia and hyperpiesis (hypertension) : a clinical, pathological & experimental study. University of California Libraries. London : Frowde and Hodder & Stoughton
- ^ Freis, Edward (1995). “Historical Development of Antihypertensive Treatment”. In Laragh, John. Hypertension : pathophysiology, diagnosis, and management (2nd ed.). New York: Raven Press. pp. 2742. ISBN 9780781701570. OCLC 30894228
- ^ Postel-Vinay N, ed (1996). A century of arterial hypertension 1896–1996. Chichester: Wiley. p. 213. ISBN 978-0-471-96788-0
- ^ a b Shevchenko, Yury L.; Tsitlik, Joshua E. (1996-07-15). “90th Anniversary of the Development by Nikolai S. Korotkoff of the Auscultatory Method of Measuring Blood Pressure” (英語). Circulation 94 (2): 116–118. doi:10.1161/01.CIR.94.2.116. ISSN 0009-7322.
- ^ Ej, Marey (1876). “Pression et vitesse du sang”. Physiologie Experimentale: 307–343.
- ^ a b Noh, Su A.; Kim, Hwang-Soo; Kang, Si-Hyuck; Yoon, Chang-Hwan; Youn, Tae-Jin; Chae, In-Ho (2024-04-01). “History and evolution of blood pressure measurement”. Clinical Hypertension 30 (1): 9. doi:10.1186/s40885-024-00268-7. ISSN 2056-5909. PMC PMC10983645. PMID 38556854.
- ^ “Apparatus and method for measuring blood pressure”. Google Patents. 2024年7月24日閲覧。
- ^ a b “水銀血圧計の使用と水銀血圧計に代わる血圧計について”. 日本高血圧学会. 2024年7月30日閲覧。
- ^ Zhou B, Bentham J, Di Cesare M, Bixby H, Danaei G, Cowan MJ, et al. (NCD Risk Factor Collaboration (NCD-RisC)) (January 2017). "Worldwide trends in blood pressure from 1975 to 2015: a pooled analysis of 1479 population-based measurement studies with 19·1 million participants". Lancet. 389 (10064): 37–55. doi:10.1016/S0140-6736(16)31919-5. PMC 5220163. PMID 27863813。
参考文献
[編集]- Hall, Jhon E. 著、石川義弘 訳『ガイトン生理学』(13版)エルゼビア・ジャパン、2018年3月20日。ISBN 9784860347741。
- 本郷利憲『標準生理学』(3版)医学書院、1993年3月1日。ISBN 4260101307。
関連文献
[編集]- Pickering TG, Hall JE, Appel LJ, Falkner BE, Graves J, Hill MN, et al. (January 2005). Subcommittee of Professional Public Education of the American Heart Association Council on High Blood Pressure Research. "Recommendations for blood pressure measurement in humans and experimental animals: Part 1: blood pressure measurement in humans: a statement for professionals from the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research". Hypertension. 45 (1): 142–161. doi:10.1161/01.HYP.0000150859.47929.8e. PMID 15611362。
関連項目
[編集]外部リンク
[編集]






