「肥満」の版間の差分
Anesth Earth (会話 | 投稿記録) →脂肪細胞との関わり: 脂肪細胞との重複を確認。{{重複}}テンプレート貼付。 |
Anesth Earth (会話 | 投稿記録) m →外部リンク タグ: 2017年版ソースエディター |
||
| (同じ利用者による、間の3版が非表示) | |||
| 1行目: | 1行目: | ||
'''肥満'''(ひまん、''Obesity'', ''Corpulence'')とは、「体内に脂肪が過剰に蓄積している」<ref>{{Cite web |url=https://www.merriam-webster.com/dictionary/obesity |title="obesity" |work=Merriam Webster |access-date=2023-10-24}}</ref>、または「健康が脅かされるほどに太っている」<ref>{{Cite web |url=https://dictionary.cambridge.org/ja/dictionary/english/obesity |title="obesity" |work=Cambridge University Press |access-date=2023-10-24}}</ref>状態である。 |
|||
{{出典の明記| date = 2024年8月}} |
|||
== 概要 == |
|||
{{Infobox medical condition |
{{Infobox medical condition |
||
| |
| name = 肥満 |
||
| ICD10 = {{ICD10|E|66| |e|65}} |
|||
| ICD9 = {{ICD9|278}} |
|||
| MedlinePlus = 007297 |
|||
| OMIM = 601665 |
|||
| eMedicineSubj = med |
|||
| eMedicineTopic = 1653 |
|||
| MeshName = Obesity |
|||
| MeshNumber = C23.888.144.699.500 |
|||
| name = 肥満症 |
|||
| image = Obesity-waist circumference.svg |
| image = Obesity-waist circumference.svg |
||
| alt = Three silhouettes depicting the outlines of |
| alt = Three silhouettes depicting the outlines of an optimally sized (left), overweight (middle), and obese person (right). |
||
| caption = |
| caption = 図のシルエットと[[ウエスト周囲径]]はそれぞれ、正常、{{仮リンク|過体重|en|overweight|redirect=1}}、そして肥満を表す。 |
||
| field = [[内分泌学]] |
|||
| symptoms = 体脂肪増加<ref name=WHO2015/> |
|||
| complications = [[心血管疾患]]、 [[2型糖尿病]]、{{仮リンク|閉塞性睡眠時無呼吸症候群|en|obstructive sleep apnea|redirect=1}}、[[悪性腫瘍]]、[[変形性関節症]]、[[抑うつ]]<ref name=HaslamJames/><ref name=Luppino2010rev/> |
|||
| onset = |
|||
| duration = |
|||
| types = |
|||
| causes = カロリーの高い食品の過剰消費、座りがちな仕事と[[生活習慣]]、運動不足、交通手段の変化、都市化、支援政策の欠如、健康的な食事へのアクセスの欠如、遺伝<ref name=WHO2015/> |
|||
| risks = |
|||
| diagnosis = [[ボディマス指数|BMI]] > {{Val|30|ul=kg/m2}}<ref name=WHO2015/> |
|||
| differential = |
|||
| prevention = 社会の変化、食品業界の変化、健康的なライフスタイルへのアクセス、個人の選択 <ref name=WHO2015/> |
|||
| treatment = 食事、運動、投薬、手術<ref name=Yan2014/><ref name=Col2014/> |
|||
| medication = |
|||
| prognosis = [[平均余命|余命]]短縮<ref name=HaslamJames/> |
|||
| frequency = 10億人以上 / 12.5% (2022年)<ref name="Worldwide trends">{{Cite journal |last1=NCD Risk Factor Collaboration |title=Worldwide trends in underweight and obesity from 1990 to 2022: a pooled analysis of 3663 population-representative studies with 222 million children, adolescents, and adults |journal=The Lancet |date=February 29, 2024 |volume=403 |issue=10431 |pages=1027–1050 |doi=10.1016/S0140-6736(23)02750-2|pmid=38432237 |pmc=7615769 |issn = 0140-6736 }}</ref> |
|||
| deaths = 年間280万人<ref name=WHO2022>{{Cite web |title=Obesity |url=https://www.who.int/news-room/facts-in-pictures/detail/6-facts-on-obesity |website=who.int |access-date=9 September 2022 |language=en}}</ref> |
|||
}} |
}} |
||
<!-- [[:en:Template:Human body weight]] |
|||
'''肥満'''(ひまん、''Obesity'', ''Corpulence'')とは、一般的に、正常な状態に比べて[[体重]]が多い状況、あるいは[[体脂肪]]が過剰に蓄積した状況。体重や体脂肪の増加に伴った症状の有無は問わない。体内に脂肪が過剰に蓄積しており<ref>{{Cite web |url = https://www.merriam-webster.com/dictionary/obesity |title = "obesity" |work = Merriam Webster |access-date = 2023-10-24 }}</ref>。「健康が脅かされるほどに太っている」状態を指す<ref>{{Cite web |url = https://dictionary.cambridge.org/ja/dictionary/english/obesity |title = "obesity" |work = Cambridge University Press |access-date = 2023-10-24 }}</ref>。肥満はあらゆる病気の原因でもある。厚生労働省は肥満を「生活習慣病」の1つに含めている<ref>{{Cite web|和書|url = https://www.mhlw.go.jp/www1/houdou/0812/1217-4.html |title = 生活習慣に着目した疾病対策の基本的方向性について(意見具申) |date = 18 December 1996 |website = |work = |publisher = 厚生省保健医療局疾病対策課 |archive-url = https://web.archive.org/web/20210419031925/https://www.mhlw.go.jp/www1/houdou/0812/1217-4.html |archive-date = 19 April 2021 |access-date = 10 November 2022 }}</ref>。 |
|||
Causes, Prevention & Treatment --> |
|||
{{仮リンク|ペットの肥満|en|Obesity in pets}}も参照。 |
|||
日本人の平均[[体格指数]](BMI)は先進国中で最低水準だが、増加傾向であり、成人の27.2%が[[日本肥満学会|日本肥満学]]会の基準では肥満である。世界では10億人以上が太っており、その数は上昇の一途を辿っている。[[世界保健機関]]をはじめとして[[公衆衛生]]上の大問題と認識されている。肥満には個人的、社会経済的、環境的原因がある。既知の原因は、[[食事]]、[[身体活動レベル|身体活動]]、[[自動化]]、[[都市化]]、[[遺伝]]的素因、[[医薬品|投薬]]、[[精神障害]]、[[経済政策]]、{{仮リンク|内分泌障害|en|Endocrine disease|redirect=1}}、[[内分泌攪乱物質|内分泌撹乱物質]]への暴露である<ref name="WHO2015">{{Cite web |url=https://www.who.int/mediacentre/factsheets/fs311/en/ |title=Obesity and overweight Fact sheet N°311 |date=January 2015 |website=WHO |access-date=2 February 2016}}</ref><ref>{{Cite journal|date=August 2020|title=Endocrine-disrupting chemicals: economic, regulatory, and policy implications|journal=The Lancet. Diabetes & Endocrinology|volume=8|issue=8|pages=719–730|doi=10.1016/S2213-8587(20)30128-5|pmc=7437819|pmid=32707119|vauthors=Kassotis CD, Vandenberg LN, Demeneix BA, Porta M, Slama R, Trasande L}}</ref><ref name="Ble2008">{{Cite journal|year=2008|title=Why is the developed world obese?|journal=Annual Review of Public Health|volume=29|pages=273–295|doi=10.1146/annurev.publhealth.29.020907.090954|pmid=18173389|vauthors=Bleich S, Cutler D, Murray C, Adams A|doi-access=free|type=Research Support}}</ref>。逆に、生活活動を含む日常の身体活動量の増加は肥満を抑制する。定期的な運動と食事介入の併用は肥満予防効果を高める{{Sfn|日本肥満学会|2022|p=|pp=34-35}}。 |
|||
<!--Treatment & Prevention--> |
|||
肥満者の大多数は常に[[減量]]を試み、しばしば成功するが、減量を長期的に維持することはまれである。短期的には減量できる<ref name="Strychar" />が、減量した体重を維持するのはなかなか難しく、運動と減食を続けるように患者は求められることが多い。肥満予防には、社会、[[地域]]、[[家族]]、および[[個人]]レベルでの介入を含む複雑なアプローチが必要である<ref name="WHO2015" /><ref name=":0" />。医療専門家が推奨する主な治療法は、[[フィジカルトレーニング|運動]]だけでなく[[ダイエット|食事]]の変更である<ref name="HaslamJames">{{Cite journal|date=October 2005|title=Obesity|journal=Lancet|volume=366|issue=9492|pages=1197–1209|doi=10.1016/S0140-6736(05)67483-1|pmid=16198769|vauthors=Haslam DW, James WP|type=Review|s2cid=208791491}}</ref>。食事の質は、脂肪や糖分の多い食品など[[カロリー]]の高い食品の摂取を減らし、[[食物繊維]]の摂取を増やすことによって改善できる(このような食事の選択肢が利用可能で、手頃な価格で、準備できれば)<ref name="WHO2015" />。食欲を減らしたり、脂肪の吸収を減らしたりするために、適切な食事と一緒に、{{仮リンク|抗肥満薬|en|Anti-obesity medication|redirect=1}}を使用してもよい<ref name="Yan2014">{{Cite journal|date=January 2014|title=Long-term drug treatment for obesity: a systematic and clinical review|journal=JAMA|volume=311|issue=1|pages=74–86|doi=10.1001/jama.2013.281361|pmc=3928674|pmid=24231879|vauthors=Yanovski SZ, Yanovski JA|type=Review}}</ref>{{Efn|日本においては、糖尿病を合併しない高度肥満に対しては保険適用のある治療薬は存在しなかった{{Sfn|日本肥満学会|2022|p=70}}が、2023年、[[セマグルチド]]の保険適用が決定された<ref name="ウゴービ">{{Cite web |title=肥満症に30年ぶり新薬、ウゴービを保険適用へ…ダイエット目的の使用に懸念も |url=https://www.yomiuri.co.jp/medical/20231115-OYT1T50199/ |website=読売新聞オンライン |access-date=2024-08-18}}</ref>。}}。食事療法、運動療法、薬物療法が効果的でない場合は、胃の容積または長さを減少させるために、{{仮リンク|肥満手術|en|bariatric surgery|redirect=1|label=手術}}が行われる<ref name="Col2014">{{Cite journal|date=August 2014|title=Surgery for weight loss in adults|journal=The Cochrane Database of Systematic Reviews|volume=2014|issue=8|pages=CD003641|doi=10.1002/14651858.CD003641.pub4|pmc=9028049|pmid=25105982|vauthors=Colquitt JL, Pickett K, Loveman E, Frampton GK|type=Meta-analysis, Review}}</ref>。 |
|||
肥満は世界的に[[防ぎうる死|予防可能な主要死因]]であるが、その割合は成人でも{{仮リンク|小児肥満|en|childhood obesity|redirect=1|label=小児}}でも増加している。今日、肥満は世界のほとんどで{{仮リンク|肥満スティグマ|en|Social stigma of obesity|redirect=1|label=スティグマ}}を持たれている。逆に、過去も現在も、肥満を富と豊穣の象徴とみなして好意的にとらえている文化もある<ref name="HaslamJames" /><ref name="Woodhouse">{{Cite book |title=Obesity in art: a brief overview |vauthors=Woodhouse R |chapter=Obesity in Art – A Brief Overview |year=2008 |isbn=978-3-8055-8429-6 |series=Frontiers of Hormone Research |volume=36 |pages=271–86 |doi=10.1159/000115370 |pmid=18230908 |chapter-url=https://books.google.com/books?id=nXRU4Ea1aMkC&pg=PA271}}</ref>。[[世界保健機関]](WHO)、米国、カナダ、日本、ポルトガル、ドイツ、[[欧州議会]]、[[米国医師会]]などの医学会は、肥満を疾病として分類している。英国のように、公的には肥満が疾病に分類されていない国もある<ref>{{Cite journal|last=Luli|first=Migena|last2=Yeo|first2=Giles|last3=Farrell|first3=Emma|last4=Ogden|first4=Jane|last5=Parretti|first5=Helen|last6=Frew|first6=Emma|last7=Bevan|first7=Stephen|last8=Brown|first8=Adrian|last9=Logue|first9=Jennifer|date=2023-04|title=The implications of defining obesity as a disease: a report from the Association for the Study of Obesity 2021 annual conference|url=https://linkinghub.elsevier.com/retrieve/pii/S2589537023001396|journal=eClinicalMedicine|volume=58|pages=101962|doi=10.1016/j.eclinm.2023.101962|issn=2589-5370|pmc=PMC10119881|pmid=37090435}}</ref><ref name="USGuidelines2013" /><ref name="NYTimes20130618">{{Cite news |vauthors=Pollack A |url=https://www.nytimes.com/2013/06/19/business/ama-recognizes-obesity-as-a-disease.html |title=A.M.A. Recognizes Obesity as a Disease |date=18 June 2013 |work=The New York Times |url-status=dead |archive-url=https://web.archive.org/web/20130624124034/http://www.nytimes.com/2013/06/19/business/ama-recognizes-obesity-as-a-disease.html?_r=1& |archive-date=24 June 2013}}</ref><ref>{{Cite web |url=http://www.hhnmag.com/hhnmag/HHNDaily/HHNDailyDisplay.dhtml?id=5870001020 |title=The Facts About Obesity |vauthors=Weinstock M |date=21 June 2013 |website=H&HN |publisher=American Hospital Association |access-date=24 June 2013 |archive-date=9 September 2013 |archive-url=https://web.archive.org/web/20130909051439/http://www.hhnmag.com/hhnmag/HHNDaily/HHNDailyDisplay.dhtml?id=5870001020 |url-status=dead}}</ref>。 |
|||
==分類== |
==分類== |
||
{{Main|{{仮リンク|肥満の分類|en|Classification of obesity|redirect=1}}}} |
|||
人間の肥満体型は下記の2種類に分けられる |
|||
{| class="wikitable" style="float: right; margin-left: 1em; text-align:center" |
|||
* リンゴ型:{{ill2|アンドロイド型脂肪分布|en|Android fat distribution}}、男性に多いビール腹・太鼓腹などと言われる{{ill2|腹部肥満|en|Abdominal obesity}}が目立つ体型。別名、内臓脂肪型肥満 |
|||
! 分類<ref>{{Cite book |url=https://apps.who.int/iris/bitstream/handle/10665/43190/9241593024_eng.pdf |title=The SuRF Report 2 |series=The Surveillance of Risk Factors Report Series (SuRF) |page=22 |publisher=World Health Organization |date=2005}}</ref> |
|||
* 洋ナシ型:{{ill2|ガイノイド型脂肪分布|en|Gynoid fat distribution}}、女性に多い腰や臀部回りに脂肪がつく体型。別名、皮下脂肪型肥満 |
|||
! BMI (kg/m<sup>2</sup>) |
|||
|- |
|||
| style="text-align: left;" | [[低体重]] |
|||
| < 18.5 |
|||
|- |
|||
| style="text-align: left;" | 正常体重 |
|||
| {{Nowrap|18.5 – 24.9}} |
|||
|- |
|||
| style="text-align: left;" | 過体重 |
|||
| 25.0 – 29.9 |
|||
|- |
|||
| style="text-align: left;" | 肥満 (クラスI) |
|||
| 30.0 – 34.9 |
|||
|- |
|||
| style="text-align: left;" | 肥満 (クラス II) |
|||
| 35.0 – 39.9 |
|||
|- |
|||
| style="text-align: left;" | 肥満 (クラス III) |
|||
| ≥ 40.0 |
|||
|} |
|||
[[ファイル:Obesity6.JPG|thumb|upright=1.2|alt=A front and side view of a "super obese" male torso. Stretch marks of the skin are visible along with gynecomastia.|BMI 53 kg/m<sup>2</sup>の「超肥満」男性。体重182kg、身長185cm。この男性には、[[線状皮膚萎縮症]](いわゆる妊娠線)と{{仮リンク|Adipomastia|en|Adipomastia|redirect=1|label=肥大した乳房}}が認められる。]] |
|||
肥満は一般的に、[[体脂肪]]が相当に蓄積して健康に影響を及ぼす可能性がある状態と定義される<ref name=WHOsheet/>。医療機関は、体格指数(BMI)-身長([[メートル]])の[[2乗]]に対する体重([[キログラム]])の比率-に基づいて人々を肥満として分類する傾向がある。成人に関しては、[[世界保健機関]](WHO)は、BMI25以上を「{{仮リンク|過体重|en|overweight|redirect=1}}」、BMI30以上を「肥満」と定義している<ref name=WHOsheet>{{Cite web|title=Obesity and overweight |publisher=World Health Organization |date=9 June 2021 |url=https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight |accessdate=16 March 2022}}</ref>。[[米国疾病管理予防センター]](CDC)は、BMIに基づいて肥満をさらに細分化しており、BMI30~35をクラス)肥満、35~40をクラスII肥満、40以上をクラスIII肥満と呼んでいる<ref>{{Cite web|title=Defining Adult Overweight and Obesity |date=7 June 2021 |publisher=U.S. Centers for Disease Control and Prevention |url=https://www.cdc.gov/obesity/adult/defining.html |accessdate=16 March 2022}}</ref>。 |
|||
小児の場合、肥満の指標は身長と体重とともに年齢を考慮する。5~19歳の小児については、WHOはBMIが各年齢集団の[[中央値]]を2×[[標準偏差]]上回るものを肥満と定義している(5歳では、そのBMIは約18、19歳では約30)<ref name="WHOsheet" /><ref>{{Cite web|url=https://www.who.int/toolkits/growth-reference-data-for-5to19-years/indicators/bmi-for-age |accessdate=16 March 2022 |title=BMI-for-age (5–19 years) |publisher=World Health Organization}}</ref>。5歳未満の小児については、WHOは体重が、その身長集団の中央値を3×標準偏差上回るものを肥満と定義している<ref name="WHOsheet" />。 |
|||
== 肥満の診断 == |
|||
[[標準体重]]よりも20%以上体重が超過した辺りからを「肥満」と呼んでいる。 |
|||
WHOの定義に対するいくつかの修正が、特定の団体によって行われている<ref name="Bei2002" /><!-- We describe the organizations that have made modification in the next few sentences -->。外科の文献では、クラスⅡとⅢ、またはクラスⅢの肥満を、さらなるカテゴリーに細分しているが、正確な値はまだ論争がある<ref name="morbid2007">{{Cite journal | vauthors = Sturm R | title = Increases in morbid obesity in the USA: 2000–2005 | journal = Public Health | volume = 121 | issue = 7 | pages = 492–6 | date = July 2007 | pmid = 17399752 | pmc = 2864630 | doi = 10.1016/j.puhe.2007.01.006 }}</ref>。 |
|||
=== 体重による肥満の診断 === |
|||
* BMI が35 または 40 kg/m<sup>2</sup> 以上はいずれも重度肥満。 |
|||
[[File:BodyMassIndex.svg|thumb|right|BMI と肥満度の関係を示したグラフ]] |
|||
* BMIが35 kg/m<sup>2</sup> 以上で、肥満に関連した健康上の問題がある、またはBMIが40 または 45 kg/m<sup>2</sup> 以上ならば病的肥満。 |
|||
体重に基づく肥満診断として、[[ボディマス指数|BMI]] が頻繁に用いられている。BMIの数値が一定以上だと「肥満」と判定される。 |
|||
* BMIが45または 50 kg/m<sup>2</sup> 以上ならば超肥満。 |
|||
アジア人は[[白人]]よりも低いBMIで健康に悪影響を生じるので、一部の国は肥満の定義を変えている。日本はBMIが25 kg/m<sup>2</sup>以上<ref name="Kan2005">{{Cite book |title=Nutrition and Fitness: Obesity, the Metabolic Syndrome, Cardiovascular Disease, and Cancer |vauthors=Kanazawa M, Yoshiike N, Osaka T, Numba Y, Zimmet P, Inoue S |date=2005 |isbn=978-3-8055-7944-5 |series=World Review of Nutrition and Dietetics |volume=94 |pages=1–12 |chapter=Criteria and Classification of Obesity in Japan and Asia-Oceania |doi=10.1159/000088200 |pmid=16145245 |s2cid=19963495}}</ref>の場合を肥満と定義し、中国はBMIが28 kg/m<sup>2</sup>以上の場合を肥満としている<ref name="Bei2002">{{Cite journal | vauthors = Bei-Fan Z | title = Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults: study on optimal cut-off points of body mass index and waist circumference in Chinese adults | journal = Asia Pac J Clin Nutr | volume = 11 | issue = Suppl 8 | pages = S685–93 | date = December 2002 | doi = 10.1046/j.1440-6047.11.s8.9.x }}; Originally printed as {{Cite journal | vauthors = Zhou BF | title = Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults--study on optimal cut-off points of body mass index and waist circumference in Chinese adults | journal = Biomedical and Environmental Sciences | volume = 15 | issue = 1 | pages = 83–96 | date = March 2002 | pmid = 12046553 }}</ref>。学術的によく使われる肥満の指標は[[体脂肪率]](BF%)-体重に対する脂肪の総重量の比率-であり、BMIは単にBF%を近似する方法とみなされている<ref>{{Cite journal|url=http://bmb.oxfordjournals.org/content/53/2/238.full.pdf|title=Assessing obesity: classification and epidemiology| vauthors = Seidell JC, Flegal KM |journal=British Medical Bulletin|year=1997|volume=53 |issue=2 |pages=238–252 |doi=10.1093/oxfordjournals.bmb.a011611 |pmid=9246834 }}</ref>。American Society of Bariatric Physicians(アメリカ肥満医学会)によると、女性で32%、男性で25%を超える体脂肪率は、一般的に肥満を示すと考えられている<ref>{{Cite journal |last1=Lin |first1=Ting-Yun |last2=Lim |first2=Paik-Seong |last3=Hung |first3=Szu-Chun |date=2017-12-23 |title=Impact of Misclassification of Obesity by Body Mass Index on Mortality in Patients With CKD |journal=Kidney International Reports |volume=3 |issue=2 |pages=447–455 |doi=10.1016/j.ekir.2017.12.009 |issn=2468-0249 |pmc=5932305 |pmid=29725649}}</ref>。 |
|||
BMIは、[[除脂肪体重]]、特に[[筋肉]]量の個人差を無視している。重労働やスポーツに従事している人は、脂肪が少ないにもかかわらずBMI値が高いことがある。例えば、BMIによる評価では、[[NFL]]選手の半数以上が「肥満」(BMI≧30)、4人に1人が「極度の肥満」(BMI≧35)に分類される<ref>{{Cite web |url=http://www.webmd.com/fitness-exercise/news/20050301/many-nfl-players-fatter-than-couch-potatoes |title=Regular Exercise: How It Can Boost Your Health |access-date=2005-03-01 |publisher=[[WebMD]] |archive-url=https://web.archive.org/web/20110716061428/http://www.webmd.com/fitness-exercise/news/20050301/many-nfl-players-fatter-than-couch-potatoes |archive-date=2011-07-16 |url-status=dead |url-status-date=2024-08-25}}</ref>。しかし、彼らの平均体脂肪率、14%は、健康的な範囲と考えられている範囲内である<ref>{{Cite web |url=http://health.usnews.com/health-news/family-health/heart/articles/2009/05/26/nfl-players-not-at-increased-heart-risk |title=NFL Players Not at Increased Heart Risk: Study finds they showed no more signs of cardiovascular trouble than general male population |access-date=2024-08-25 |publisher=[[USニューズ&ワールド・レポート]]}}</ref>。同様に、相撲[[力士]]はBMIによって「高度肥満」または「超高度肥満」に分類されるかもしれないが、体脂肪率が代わりに使用される場合、多くの相撲力士は肥満には分類されない(体脂肪率が25%未満)<ref name="Body composition and resting metabo">{{Cite journal | vauthors = Yamauchi T, Abe T, Midorikawa T, Kondo M |title=Body composition and resting metabolic rate of Japanese college Sumo wrestlers and non-athlete students: are Sumo wrestlers obese? |journal=Anthropological Science |date=2004 |volume=112 |issue=2|pages=179–185 |doi=10.1537/ase.040210 |doi-access=free }}</ref>。一部の相撲力士は、力士ではない比較群よりも体脂肪が少なく、除脂肪体重が多いためにBMI値が高いことが判明している<ref name="Body composition and resting metabo" />。 |
|||
'''皮下脂肪型肥満'''よりも'''内臓脂肪型肥満'''の方が、生活習慣病を発症するリスクは高い<ref>{{Cite web |title=肥満と健康 |url=https://www.e-healthnet.mhlw.go.jp/information/food/e-02-001.html |website=e-ヘルスネット 情報提供 |access-date=2024-08-27 |language=ja |publisher=[[厚生労働省]]}}</ref>。 |
|||
==健康への影響== |
|||
<!-- [[Effects of obesity on health]] links here, please make corresponding changes if altering this section title or removing the anchor tag. --> |
|||
肥満は、様々な代謝性疾患、[[心血管疾患]]、[[変形性関節症]]、[[アルツハイマー病]]、[[抑うつ]]、ある種のがんの発症リスクを高める<ref name=Bluher2019/>。肥満の程度や併存疾患の有無にもよるが、肥満は推定2~20年の寿命短縮と関連している<ref name=Lancet2009/><ref name=Bluher2019>{{Cite journal | vauthors = Blüher M | title = Obesity: global epidemiology and pathogenesis | journal = Nature Reviews. Endocrinology | volume = 15 | issue = 5 | pages = 288–298 | date = May 2019 | pmid = 30814686 | doi = 10.1038/s41574-019-0176-8 | s2cid = 71146382 }}</ref>。高BMIは、[[生活習慣病|食事や身体活動によって引き起こされる疾患]]の直接的な原因ではないが、そのリスクの指標となる<ref name=":0">{{Cite journal | vauthors = Chiolero A | title = Why causality, and not prediction, should guide obesity prevention policy | journal = The Lancet. Public Health | volume = 3 | issue = 10 | pages = e461–e462 | date = October 2018 | pmid = 30177480 | doi = 10.1016/S2468-2667(18)30158-0 | doi-access = free }}</ref>。 |
|||
=== 寿命 === |
|||
{{Double image|right|MenBMIMort.png|200|WomenBMIMort.png|200|喫煙しないアメリカの白人男性(左)および白人女性(右)のBMIごとの10年後の相対的死亡リスク<ref name = NEJM10 >{{cite journal |author=Berrington de Gonzalez A |title=Body-Mass Index and Mortality among 1.46 Million White Adults |journal=N. Engl. J. Med. |volume=363 |issue=23 |pages=2211-9 |year=2010 |month=December |pmid=21121834 |doi=10.1056/NEJMoa1000367 |url= |pmc=3066051 |author-separator=, |display-authors=3}}</ref>。最も死亡リスクが低いのはBMI20-22前後である。|||alt=(Left) A graph showing how the risk of death varies with BMI. The lowest risk is found at a BMI of 20 to 25 and increases in both directions. (Right) A graph showing how the risk of death varies with BMI. The lowest risk is found at a BMI of 20 to 25 and increases in both directions.}}肥満は、世界的に、[[防ぎうる死|予防可能な主要死因]]のひとつである<ref name=Barn1999>{{Cite journal | vauthors = Barness LA, Opitz JM, Gilbert-Barness E | title = Obesity: genetic, molecular, and environmental aspects | journal = American Journal of Medical Genetics. Part A | volume = 143A | issue = 24 | pages = 3016–34 | date = December 2007 | pmid = 18000969 | doi = 10.1002/ajmg.a.32035 | s2cid = 7205587 }}</ref><ref>{{Cite journal | vauthors = Mokdad AH, Marks JS, Stroup DF, Gerberding JL | title = Actual causes of death in the United States, 2000 | journal = JAMA | volume = 291 | issue = 10 | pages = 1238–45 | date = March 2004 | pmid = 15010446 | doi = 10.1001/jama.291.10.1238 | s2cid = 14589790 }}</ref><ref name=Allison>{{Cite journal | vauthors = Allison DB, Fontaine KR, Manson JE, Stevens J, VanItallie TB | title = Annual deaths attributable to obesity in the United States | journal = JAMA | volume = 282 | issue = 16 | pages = 1530–8 | date = October 1999 | pmid = 10546692 | doi = 10.1001/jama.282.16.1530 | doi-access = free }}</ref>。死亡リスクは、非喫煙者ではBMI20~25 kg/m<sup>2</sup>で、喫煙者ではBMI24~27kg/m<sup>2</sup>で最も低く<ref>{{Cite journal | vauthors = Aune D, Sen A, Prasad M, Norat T, Janszky I, Tonstad S, Romundstad P, Vatten LJ | title = BMI and all cause mortality: systematic review and non-linear dose-response meta-analysis of 230 cohort studies with 3.74 million deaths among 30.3 million participants | journal = BMJ | volume = 353 | pages = i2156 | date = May 2016 | pmid = 27146380 | pmc = 4856854 | doi = 10.1136/bmj.i2156 }}</ref><ref name=Lancet2009>{{Cite journal | vauthors = Whitlock G, Lewington S, Sherliker P, Clarke R, Emberson J, Halsey J, Qizilbash N, Collins R, Peto R | title = Body-mass index and cause-specific mortality in 900 000 adults: collaborative analyses of 57 prospective studies | journal = Lancet | volume = 373 | issue = 9669 | pages = 1083–96 | date = March 2009 | pmid = 19299006 | pmc = 2662372 | doi = 10.1016/S0140-6736(09)60318-4 }}</ref><ref name=Lancet2016Mort/>、大小どちらの方向への変化にも伴ってリスクは増加する<ref>{{Cite journal | vauthors = Calle EE, Thun MJ, Petrelli JM, Rodriguez C, Heath CW | title = Body-mass index and mortality in a prospective cohort of U.S. adults | journal = The New England Journal of Medicine | volume = 341 | issue = 15 | pages = 1097–105 | date = October 1999 | pmid = 10511607 | doi = 10.1056/NEJM199910073411501 | doi-access = free }}</ref><ref name=Euro2008>{{Cite journal | vauthors = Pischon T, Boeing H, Hoffmann K, Bergmann M, Schulze MB, Overvad K, van der Schouw YT, Spencer E, Moons KG, Tjønneland A, Halkjaer J, Jensen MK, Stegger J, Clavel-Chapelon F, Boutron-Ruault MC, Chajes V, Linseisen J, Kaaks R, Trichopoulou A, Trichopoulos D, Bamia C, Sieri S, Palli D, Tumino R, Vineis P, Panico S, Peeters PH, May AM, Bueno-de-Mesquita HB, van Duijnhoven FJ, Hallmans G, Weinehall L, Manjer J, Hedblad B, Lund E, Agudo A, Arriola L, Barricarte A, Navarro C, Martinez C, Quirós JR, Key T, Bingham S, Khaw KT, Boffetta P, Jenab M, Ferrari P, Riboli E | title = General and abdominal adiposity and risk of death in Europe | journal = The New England Journal of Medicine | volume = 359 | issue = 20 | pages = 2105–20 | date = November 2008 | pmid = 19005195 | doi = 10.1056/NEJMoa0801891 | s2cid = 23967973 | doi-access = free }}</ref>。これは少なくとも4大陸で当てはまるようである<ref name=Lancet2016Mort>{{Cite journal |collaboration=The Global BMI Mortality Collaboration |vauthors = Di Angelantonio E, Bhupathiraju S, Wormser D, Gao P, Kaptoge S, Berrington de Gonzalez A, Cairns BJ, Huxley R, Jackson C, Joshy G, Lewington S, Manson JE, Murphy N, Patel AV, Samet JM, Woodward M, Zheng W, Zhou M, Bansal N, Barricarte A, Carter B, Cerhan JR, Smith GD, Fang X, Franco OH, Green J, Halsey J, Hildebrand JS, Jung KJ, Korda RJ, McLerran DF, Moore SC, O'Keeffe LM, Paige E, Ramond A, Reeves GK, Rolland B, Sacerdote C, Sattar N, Sofianopoulou E, Stevens J, Thun M, Ueshima H, Yang L, Yun YD, Willeit P, Banks E, Beral V, Chen Z, Gapstur SM, Gunter MJ, Hartge P, Jee SH, Lam TH, Peto R, Potter JD, Willett WC, Thompson SG, Danesh J, Hu FB | title = Body-mass index and all-cause mortality: individual-participant-data meta-analysis of 239 prospective studies in four continents | journal = Lancet | volume = 388 | issue = 10046 | pages = 776–86 | date = August 2016 | pmid = 27423262 | pmc = 4995441 | doi = 10.1016/S0140-6736(16)30175-1 }}</ref>。[[国立がん研究センター]]による平均11年間の追跡調査によれば、中高年の日本人の全死因でもっとも死亡率が少なかったのは、BMI値が21 - 27のグループであった<ref>{{Cite web |title=肥満指数(BMI)と死亡リスク {{!}} 現在までの成果 {{!}} 科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究 {{!}} 国立がん研究センター がん対策研究所 |url=https://epi.ncc.go.jp/can_prev/evaluation/2830.html |website=epi.ncc.go.jp |access-date=2024-08-11}}</ref>。他の研究によると、BMIと[[ウエスト周囲径]]{{Efn|海外では、ウエスト周囲径とは肋骨の一番下と骨盤の横の骨で一番突出している部分の中間の高さで測定、日本でよく用いられる腹囲とはへそのまわり<ref name="ウエスト周囲径">{{Cite web |title=ウエスト周囲径 |url=https://www.e-healthnet.mhlw.go.jp/information/dictionary/metabolic/ym-089.html |website=e-ヘルスネット |access-date=2024-08-16}}</ref>。}}と死亡率との関連はU字型またはJ字型であり、{{仮リンク|ウエスト/ヒップ比|en|waist-to-hip ratio|redirect=1}}と{{仮リンク|ウエスト/身長比|en|waist-to-height ratio|redirect=1}}と死亡率との関連はより強い<ref>{{Cite journal | vauthors = Carmienke S, Freitag MH, Pischon T, Schlattmann P, Fankhaenel T, Goebel H, Gensichen J | title = General and abdominal obesity parameters and their combination in relation to mortality: a systematic review and meta-regression analysis | journal = European Journal of Clinical Nutrition | volume = 67 | issue = 6 | pages = 573–85 | date = June 2013 | pmid = 23511854 | doi = 10.1038/ejcn.2013.61 | doi-access = free }}</ref>。アジア人では、健康への悪影響のリスクは22~25 kg/m<sup>2</sup>の間で増加し始める<ref>{{Cite journal | title = Appropriate body-mass index for Asian populations and its implications for policy and intervention strategies | journal = Lancet | volume = 363 | issue = 9403 | pages = 157–63 | date = January 2004 | pmid = 14726171 | doi = 10.1016/s0140-6736(03)15268-3 | author1 = WHO Expert Consultation | s2cid = 15637224 }}</ref>。2021年、[[世界保健機関]]は、肥満が毎年少なくとも280万人の死亡を引き起こすと推定した<ref name=WHO2022/>。平均して、肥満により平均余命は6~7年短くなり<ref name=HaslamJames/><ref>{{Cite journal | vauthors = Peeters A, Barendregt JJ, Willekens F, Mackenbach JP, Al Mamun A, Bonneux L | title = Obesity in adulthood and its consequences for life expectancy: a life-table analysis | journal = Annals of Internal Medicine | volume = 138 | issue = 1 | pages = 24–32 | date = January 2003 | pmid = 12513041 | doi = 10.7326/0003-4819-138-1-200301070-00008 | hdl = 1765/10043 | s2cid = 8120329 | url = http://espace.library.uq.edu.au/view/UQ:114024/n138_1_4.pdf | hdl-access = free }}</ref>、BMIが30~35 kg/m<sup>2</sup>では平均余命は2~4年短く<ref name=Lancet2009/>、、高度肥満(BMI≧40 kg/m<sup>2</sup>)では平均余命は10年短くなる<ref name=Lancet2009/>。 |
|||
===疾患=== |
|||
{{Main|{{仮リンク|肥満関連疾患|en|Obesity-associated morbidity|redirect=1}}}} |
|||
肥満は多くの身体疾患および精神疾患のリスクを増加させる。これらの合併症は、[[2型糖尿病]]、[[高血圧]]、[[高コレステロール血症]]、[[高トリグリセリド血症]]を含む疾患の組み合わせである[[メタボリックシンドローム]]<ref name="HaslamJames" />、で最もよく見られる<ref>{{Cite journal | vauthors = Grundy SM | title = Obesity, metabolic syndrome, and cardiovascular disease | journal = The Journal of Clinical Endocrinology and Metabolism | volume = 89 | issue = 6 | pages = 2595–600 | date = June 2004 | doi = 10.1210/jc.2004-0372 | pmid = 15181029 | s2cid = 7453798 | doi-access = }}</ref>。CDCは、肥満が重症COVID-19の単一の最も強い危険因子であることを発見した.<ref>{{Cite journal | vauthors = Kompaniyets L, Pennington AF, Goodman AB, Rosenblum HG, Belay B, Ko JY, Chevinsky JR, Schieber LZ, Summers AD, Lavery AM, Preston LE, Danielson ML, Cui Z, Namulanda G, Yusuf H, Mac Kenzie WR, Wong KK, Baggs J, Boehmer TK, Gundlapalli AV | title = Underlying Medical Conditions and Severe Illness Among 540,667 Adults Hospitalized With COVID-19, March 2020 – March 2021 | journal = Preventing Chronic Disease | volume = 18 | pages = E66 | date = July 2021 | pmid = 34197283 | pmc = 8269743 | doi = 10.5888/pcd18.210123 | publisher = Centers for Disease Control and Prevention }}</ref>。 |
|||
疾患は、肥満によって直接引き起こされるか、あるいは質の悪い食事や[[体を動かさない生活|座りがちなライフスタイル]]など共通の原因を共有するメカニズムを通じて間接的な関連がある。肥満と特定の疾患との関連性の強さは様々である。最も強いものの1つが[[2型糖尿病]]との関連である。男性では糖尿病の64%、女性では77%が体脂肪過多である{{Sfn|Seidell|2005|p=9}}。 |
|||
健康への影響は、脂肪量の増加の影響に起因するもの([[変形性関節症]]、{{仮リンク|閉塞性睡眠時無呼吸症候群|en|obstructive sleep apnea|redirect=1}}、[[社会的スティグマ]]など)と、[[脂肪細胞]]の増加によるもの([[糖尿病]]、[[がん]]、[[心血管疾患]]、[[非アルコール性脂肪性肝疾患|非アルコール性脂肪肝疾患]])の2つに大別される<ref name="HaslamJames" /><ref name="Bray2004">{{Cite journal | vauthors = Bray GA | title = Medical consequences of obesity | journal = The Journal of Clinical Endocrinology and Metabolism | volume = 89 | issue = 6 | pages = 2583–9 | date = June 2004 | pmid = 15181027 | doi = 10.1210/jc.2004-0535 | doi-access = free }}</ref>。[[体脂肪]]の増加は、[[インスリン]]に対する体の反応を変化させ、潜在的に[[インスリン抵抗性]]につながる。脂肪の増加はまた、[[炎症]]<ref>{{Cite journal | vauthors = Shoelson SE, Herrero L, Naaz A | title = Obesity, inflammation, and insulin resistance | journal = Gastroenterology | volume = 132 | issue = 6 | pages = 2169–80 | date = May 2007 | pmid = 17498510 | doi = 10.1053/j.gastro.2007.03.059 }}</ref><ref>{{Cite journal | vauthors = Shoelson SE, Lee J, Goldfine AB | title = Inflammation and insulin resistance | journal = The Journal of Clinical Investigation | volume = 116 | issue = 7 | pages = 1793–801 | date = July 2006 | pmid = 16823477 | pmc = 1483173 | doi = 10.1172/JCI29069 }}</ref>や[[血栓]]が生じやすい状態を引き起こす<ref name="Bray2004" /><ref>{{Cite journal | vauthors = Dentali F, Squizzato A, Ageno W | title = The metabolic syndrome as a risk factor for venous and arterial thrombosis | journal = Seminars in Thrombosis and Hemostasis | volume = 35 | issue = 5 | pages = 451–7 | date = July 2009 | pmid = 19739035 | doi = 10.1055/s-0029-1234140 | s2cid = 260320617 }}</ref>。 |
|||
体重が1kg増加するごとに、膝関節への負荷は3kgほど増加するとされる<ref>{{Cite journal|last=Messier|first=Stephen P.|last2=Gutekunst|first2=David J.|last3=Davis|first3=Cralen|last4=DeVita|first4=Paul|date=2005-7|title=Weight loss reduces knee-joint loads in overweight and obese older adults with knee osteoarthritis|url=https://www.ncbi.nlm.nih.gov/pubmed/15986358|journal=Arthritis and Rheumatism|volume=52|issue=7|pages=2026-2032|doi=10.1002/art.21139|issn=0004-3591|pmid=15986358}}</ref>。肥満は[[変形性膝関節症]]や[[変形性股関節症]]といった[[関節症]]のリスクも助長する。体重が10kg増えるごとに、変形性膝関節症のリスクは36%上昇する<ref>{{Cite journal|last=Lementowski|first=Peter W.|last2=Zelicof|first2=Stephen B.|date=2008-3|title=Obesity and osteoarthritis|url=https://www.ncbi.nlm.nih.gov/pubmed/18438470|journal=American Journal of Orthopedics (Belle Mead, N.J.)|volume=37|issue=3|pages=148-151|issn=1934-3418|pmid=18438470}}</ref>。 |
|||
その基準は様々な組織や団体が設けているが、主な基準は以下の通りである。 |
|||
{| class="wikitable" |
{| class="wikitable" |
||
|+世界保健機関 (WHO) の基準<ref name = "wobese" >{{Cite web |url = http://apps.who.int/bmi/index.jsp?introPage=intro_3.html |title = BMI classification |date = 2009 |website = WHO |work = |publisher = |archive-url = https://web.archive.org/web/20090509190552/http://apps.who.int/bmi/index.jsp?introPage=intro_3.html |archive-date = 5 September 2009 |access-date =10 November 2022 }}</ref><ref>{{Cite web |url=https://www.coreprinciples.com.au/online-personal-trainer2/item/body-mass-index.html |title=Body Mass Index |website=www.coreprinciples.com.au |accessdate=20 March 2020 |url-status=dead |url-status-date=2024-08-12}}</ref> |
|||
!状態 |
|||
! colspan="2" |BMIの指標 |
|||
|- |
|- |
||
! 専門分野 |
|||
| bgcolor="#7c7cbc" |痩せすぎ(重度の痩せ) |
|||
! 疾患 |
|||
|16.00未満 |
|||
! 専門分野 |
|||
| rowspan="3" |低体重(18.50未満) |
|||
! 疾患 |
|||
|- |
|- |
||
<!--Alphabetized-->| width="10%" | [[循環器学]] |
|||
| bgcolor="#7c7cfc" |痩せ(中度の痩せ) |
|||
| |
|||
|16.00以上、17.00未満 |
|||
* [[虚血性心疾患]]: [[狭心症]]と[[心筋梗塞]]<ref>{{Cite journal | vauthors = Lu Y, Hajifathalian K, Ezzati M, Woodward M, Rimm EB, Danaei G | title = Metabolic mediators of the effects of body-mass index, overweight, and obesity on coronary heart disease and stroke: a pooled analysis of 97 prospective cohorts with 1·8 million participants | journal = Lancet | volume = 383 | issue = 9921 | pages = 970–83 | date = March 2014 | pmid = 24269108 | pmc = 3959199 | doi = 10.1016/S0140-6736(13)61836-X }}</ref> |
|||
* [[心不全]]<ref name="HaslamJames" /><ref>{{Cite journal | vauthors = Aune D, Sen A, Norat T, Janszky I, Romundstad P, Tonstad S, Vatten LJ | title = Body Mass Index, Abdominal Fatness, and Heart Failure Incidence and Mortality: A Systematic Review and Dose-Response Meta-Analysis of Prospective Studies | journal = Circulation | volume = 133 | issue = 7 | pages = 639–49 | date = February 2016 | pmid = 26746176 | doi = 10.1161/CIRCULATIONAHA.115.016801 | s2cid = 115876581 | doi-access = free }}</ref> |
|||
* [[高血圧]]<ref name="HaslamJames" /> |
|||
* [[脂質異常症]]<ref name="HaslamJames" /> |
|||
* [[深部静脈血栓症]]、[[肺血栓塞栓症|肺塞栓症]]<ref>{{Cite journal | vauthors = Darvall KA, Sam RC, Silverman SH, Bradbury AW, Adam DJ | title = Obesity and thrombosis | journal = European Journal of Vascular and Endovascular Surgery | volume = 33 | issue = 2 | pages = 223–33 | date = February 2007 | pmid = 17185009 | doi = 10.1016/j.ejvs.2006.10.006 | doi-access = free }}</ref>、[[静脈瘤|下肢静脈瘤]]<ref>{{Cite web |title=下肢静脈瘤|病気について|循環器病について知る|患者の皆様へ|国立循環器病研究センター 病院 |url=https://www.ncvc.go.jp/hospital/pub/knowledge/disease/varicose_veins/ |website=www.ncvc.go.jp |access-date=2024-08-11 |language=ja}}</ref>。 |
|||
| [[皮膚科学|皮膚科]] |
|||
| |
|||
* {{仮リンク|黒色表皮腫|en|Acanthosis nigricans|redirect=1}}<ref name="derm2007">{{Cite journal | vauthors = Yosipovitch G, DeVore A, Dawn A | title = Obesity and the skin: skin physiology and skin manifestations of obesity | journal = Journal of the American Academy of Dermatology | volume = 56 | issue = 6 | pages = 901–16; quiz 917–20 | date = June 2007 | pmid = 17504714 | doi = 10.1016/j.jaad.2006.12.004 }}</ref> |
|||
* [[リンパ水腫]]<ref name="derm2007" /> |
|||
* [[蜂巣炎]]<ref name="derm2007" /> |
|||
* {{仮リンク|多毛症|en|Hirsutism|redirect=1}}<ref name="derm2007" /> |
|||
* {{仮リンク|間擦疹|en|Intertrigo|redirect=1}}<ref>{{Cite journal | vauthors = Hahler B | title = An overview of dermatological conditions commonly associated with the obese patient | journal = Ostomy/Wound Management | volume = 52 | issue = 6 | pages = 34–6, 38, 40 passim | date = June 2006 | pmid = 16799182 }}</ref> |
|||
|- |
|- |
||
| [[内分泌科]]・{{仮リンク|生殖医療|en|reproductive medicine|redirect=1|label=生殖医学}} |
|||
| bgcolor="#7cfcfc" |痩せぎみ(軽度の痩せ) |
|||
| |
|||
|17.00以上、18.50未満 |
|||
* [[糖尿病]]<ref name="HaslamJames" /> |
|||
* [[多嚢胞性卵巣症候群]]<ref name="HaslamJames" /> |
|||
* [[月経]]の異常<ref name="HaslamJames" /> |
|||
* [[不妊]]<ref name="HaslamJames" /><ref name="OBGYN2008">{{Cite journal | vauthors = Arendas K, Qiu Q, Gruslin A | title = Obesity in pregnancy: pre-conceptional to postpartum consequences | journal = Journal of Obstetrics and Gynaecology Canada | volume = 30 | issue = 6 | pages = 477–488 | date = June 2008 | pmid = 18611299 | doi = 10.1016/s1701-2163(16)32863-8 }}</ref> |
|||
* {{仮リンク|母体肥満|en|Maternal obesity|redirect=1|label=妊娠中の合併症}}<ref name="HaslamJames" /><ref name="OBGYN2008" /> |
|||
* [[先天性異常]]<ref name="HaslamJames" /> |
|||
* [[死産]]<ref name="OBGYN2008" /> |
|||
| [[消化器学|消化器科]] |
|||
| |
|||
* [[胃食道逆流症]]<ref name="Dibaise2013">{{Cite journal|date=July 2013|title=Role of the gastroenterologist in managing obesity|journal=Expert Review of Gastroenterology & Hepatology|volume=7|issue=5|pages=439–51|doi=10.1586/17474124.2013.811061|pmid=23899283|vauthors=Dibaise JK, Foxx-Orenstein AE|type=Review|s2cid=26275773}}</ref> |
|||
* [[非アルコール性脂肪性肝疾患]]<ref name="Dibaise2013" /> |
|||
* [[胆石]]<ref name="Dibaise2013" /> |
|||
|- |
|- |
||
| [[神経学|神経科学]] |
|||
| bgcolor="#7cfc7c" |普通体重 |
|||
| style="width:40%;" | |
|||
|18.50以上、25.00未満 |
|||
* [[脳卒中]]<ref name="HaslamJames" /> |
|||
|標準 |
|||
* {{仮リンク|知覚異常性大腿神経痛|en|Meralgia paresthetica|redirect=1|label=知覚異常性大腿神経痛(Meralgia paresthetica)}}<ref>{{Cite journal | vauthors = Harney D, Patijn J | title = Meralgia paresthetica: diagnosis and management strategies | journal = Pain Medicine | volume = 8 | issue = 8 | pages = 669–77 | year = 2007 | pmid = 18028045 | doi = 10.1111/j.1526-4637.2006.00227.x | type = Review | doi-access = free }}</ref> |
|||
* [[片頭痛]]<ref>{{Cite journal | vauthors = Bigal ME, Lipton RB | title = Obesity and chronic daily headache | journal = Current Pain and Headache Reports | volume = 12 | issue = 1 | pages = 56–61 | date = January 2008 | pmid = 18417025 | doi = 10.1007/s11916-008-0011-8 | s2cid = 23729708 | type = Review }}</ref> |
|||
* [[手根管症候群]]<ref>{{Cite journal | vauthors = Sharifi-Mollayousefi A, Yazdchi-Marandi M, Ayramlou H, Heidari P, Salavati A, Zarrintan S, Sharifi-Mollayousefi A | title = Assessment of body mass index and hand anthropometric measurements as independent risk factors for carpal tunnel syndrome | journal = Folia Morphologica | volume = 67 | issue = 1 | pages = 36–42 | date = February 2008 | pmid = 18335412 }}</ref> |
|||
* [[認知症]]<ref>{{Cite journal | vauthors = Beydoun MA, Beydoun HA, Wang Y | title = Obesity and central obesity as risk factors for incident dementia and its subtypes: a systematic review and meta-analysis | journal = Obesity Reviews | volume = 9 | issue = 3 | pages = 204–18 | date = May 2008 | pmid = 18331422 | pmc = 4887143 | doi = 10.1111/j.1467-789X.2008.00473.x | type = Meta-analysis }}</ref> |
|||
* {{仮リンク|特発性頭蓋内圧亢進症|en|Idiopathic intracranial hypertension|redirect=1}}<ref>{{Cite journal | vauthors = Wall M | title = Idiopathic intracranial hypertension (pseudotumor cerebri) | journal = Current Neurology and Neuroscience Reports | volume = 8 | issue = 2 | pages = 87–93 | date = March 2008 | pmid = 18460275 | doi = 10.1007/s11910-008-0015-0 | s2cid = 17285706 | type = Review }}</ref> |
|||
* [[多発性硬化症]]<ref>{{Cite journal | vauthors = Munger KL, Chitnis T, Ascherio A | title = Body size and risk of MS in two cohorts of US women | journal = Neurology | volume = 73 | issue = 19 | pages = 1543–50 | date = November 2009 | pmid = 19901245 | pmc = 2777074 | doi = 10.1212/WNL.0b013e3181c0d6e0 | type = Comparative Study }}</ref> |
|||
| [[腫瘍学]]<ref>{{Cite journal | vauthors = Basen-Engquist K, Chang M | title = Obesity and cancer risk: recent review and evidence | journal = Current Oncology Reports | volume = 13 | issue = 1 | pages = 71–6 | date = February 2011 | pmid = 21080117 | pmc = 3786180 | doi = 10.1007/s11912-010-0139-7 }}</ref> |
|||
| |
|||
* [[食道癌]] |
|||
* [[大腸癌]] |
|||
* [[膵癌]] |
|||
* [[胆嚢癌]] |
|||
* [[子宮体癌]] |
|||
* [[腎細胞癌]] |
|||
* [[白血病]] |
|||
* [[肝細胞癌]]<ref name="Dibaise2013" /> |
|||
* [[悪性黒色腫]] |
|||
|- |
|- |
||
| style="width:10%;" | [[精神医学|精神科]] |
|||
| bgcolor="#fcfc7c" |過体重(前肥満) |
|||
| style="width:40%;" | |
|||
|25.00以上、30.00未満 |
|||
* [[うつ病]](女性)<ref name="HaslamJames" /> |
|||
|太り気味(25.00以上) |
|||
* [[社会的スティグマ]]<ref name="HaslamJames" /> |
|||
| [[呼吸器学]] |
|||
| |
|||
* [[睡眠時無呼吸症候群|閉塞性睡眠時無呼吸症候群]]<ref name="HaslamJames" /><ref name="Poulain">{{Cite journal | vauthors = Poulain M, Doucet M, Major GC, Drapeau V, Sériès F, Boulet LP, Tremblay A, Maltais F | title = The effect of obesity on chronic respiratory diseases: pathophysiology and therapeutic strategies | journal = CMAJ | volume = 174 | issue = 9 | pages = 1293–9 | date = April 2006 | pmid = 16636330 | pmc = 1435949 | doi = 10.1503/cmaj.051299 }}</ref> |
|||
* {{仮リンク|肥満低換気症候群|en|Obesity hypoventilation syndrome|redirect=1}}<ref name="HaslamJames" /><ref name="Poulain" /> |
|||
* [[気管支喘息]]<ref name="HaslamJames" /><ref name="Poulain" /> |
|||
* [[全身麻酔]]中の合併症増加<ref name="HaslamJames" /> |
|||
* [[COVID-19|COVID-19の重症化リスク]]<ref name="Poly 620044">{{Cite journal | vauthors = Poly TN, Islam MM, Yang HC, Lin MC, Jian WS, Hsu MH, Jack Li YC | title = Obesity and Mortality Among Patients Diagnosed With COVID-19: A Systematic Review and Meta-Analysis | journal = Frontiers in Medicine | volume = 8 | pages = 620044 | date = 5 February 2021 | pmid = 33634150 | pmc = 7901910 | doi = 10.3389/fmed.2021.620044 | doi-access = free }}</ref> |
|||
|- |
|- |
||
| [[リウマチ学|リウマチ科・]][[整形外科学|整形外科]] |
|||
| bgcolor="#fcbb91" |肥満(1度) |
|||
| |
|||
|30.00以上、35.00未満 |
|||
* [[痛風]]<ref>{{Cite journal | vauthors = Aune D, Norat T, Vatten LJ | title = Body mass index and the risk of gout: a systematic review and dose-response meta-analysis of prospective studies | journal = European Journal of Nutrition | volume = 53 | issue = 8 | pages = 1591–601 | date = December 2014 | pmid = 25209031 | doi = 10.1007/s00394-014-0766-0 | s2cid = 38095938 }}</ref> |
|||
| rowspan="3" |肥満(30.00以上) |
|||
* 運動量低下<ref>{{Cite journal | vauthors = Tukker A, Visscher TL, Picavet HS | title = Overweight and health problems of the lower extremities: osteoarthritis, pain and disability | journal = Public Health Nutrition | volume = 12 | issue = 3 | pages = 359–68 | date = March 2009 | pmid = 18426630 | doi = 10.1017/S1368980008002103 | doi-broken-date = 2 August 2024 | type = Research Support | doi-access = free }}</ref> |
|||
* [[変形性関節症]]<ref name="HaslamJames" /> |
|||
* [[腰痛]]<ref>{{Cite journal | vauthors = Molenaar EA, Numans ME, van Ameijden EJ, Grobbee DE | title = [Considerable comorbidity in overweight adults: results from the Utrecht Health Project] | language = nl | journal = Nederlands Tijdschrift voor Geneeskunde | volume = 152 | issue = 45 | pages = 2457–63 | date = November 2008 | pmid = 19051798 | type = English abstract }}</ref> |
|||
| [[泌尿器科学|泌尿器科]]・[[腎臓学]] |
|||
| |
|||
* [[勃起不全]]<ref>{{Cite journal | vauthors = Corona G, Rastrelli G, Filippi S, Vignozzi L, Mannucci E, Maggi M | title = Erectile dysfunction and central obesity: an Italian perspective | journal = Asian Journal of Andrology | volume = 16 | issue = 4 | pages = 581–91 | date = 2014 | pmid = 24713832 | pmc = 4104087 | doi = 10.4103/1008-682X.126386 | doi-access = free }}</ref> |
|||
* [[尿失禁]]<ref>{{Cite journal | vauthors = Hunskaar S | title = A systematic review of overweight and obesity as risk factors and targets for clinical intervention for urinary incontinence in women | journal = Neurourology and Urodynamics | volume = 27 | issue = 8 | pages = 749–57 | year = 2008 | pmid = 18951445 | doi = 10.1002/nau.20635 | s2cid = 20378183 | type = Review | doi-access = free }}</ref> |
|||
* [[慢性腎臓病]]<ref>{{Cite journal | vauthors = Ejerblad E, Fored CM, Lindblad P, Fryzek J, McLaughlin JK, Nyrén O | title = Obesity and risk for chronic renal failure | journal = Journal of the American Society of Nephrology | volume = 17 | issue = 6 | pages = 1695–702 | date = June 2006 | pmid = 16641153 | doi = 10.1681/ASN.2005060638 | type = Research Support | doi-access = free }}</ref> |
|||
* [[性腺機能低下症|性腺機能低下]]<ref>{{Cite journal | vauthors = Makhsida N, Shah J, Yan G, Fisch H, Shabsigh R | title = Hypogonadism and metabolic syndrome: implications for testosterone therapy | journal = The Journal of Urology | volume = 174 | issue = 3 | pages = 827–34 | date = September 2005 | pmid = 16093964 | doi = 10.1097/01.ju.0000169490.78443.59 | type = Review | citeseerx = 10.1.1.612.1060 }}</ref> |
|||
* [[埋没陰茎]]<ref name="pmid19935302">{{Cite journal | vauthors = Pestana IA, Greenfield JM, Walsh M, Donatucci CF, Erdmann D | title = Management of "buried" penis in adulthood: an overview | journal = Plastic and Reconstructive Surgery | volume = 124 | issue = 4 | pages = 1186–95 | date = October 2009 | pmid = 19935302 | doi = 10.1097/PRS.0b013e3181b5a37f | s2cid = 36775257 | type = Review }}</ref> |
|||
|} |
|||
==== 代謝的に健康な肥満 ==== |
|||
{{Main|{{仮リンク|代謝的に健康な肥満|en|Metabolically healthy obesity|redirect=1}}}} |
|||
最近の研究では、医師が比較的健康的な肥満の人々を特定する方法に焦点が当てられ、肥満の人々を単一のグループとして扱わないようになっている<ref>{{Cite journal | vauthors = Denis GV, Hamilton JA | title = Healthy obese persons: how can they be identified and do metabolic profiles stratify risk? | journal = Current Opinion in Endocrinology, Diabetes, and Obesity | volume = 20 | issue = 5 | pages = 369–376 | date = October 2013 | pmid = 23974763 | pmc = 3934493 | doi = 10.1097/01.med.0000433058.78485.b3 }}</ref>。肥満による医学的な合併症を持たない肥満の人々は、''{{仮リンク|代謝的に健康な肥満|en|metabolically healthy obese|redirect=1}}''と呼ばれることもあるが、このグループがどの程度存在するのか(特に高齢者において)については議論の余地がある<ref name=":3">{{Cite journal | vauthors = Blüher M | title = Metabolically Healthy Obesity | journal = Endocrine Reviews | volume = 41 | issue = 3 | pages = bnaa004 | date = May 2020 | pmid = 32128581 | pmc = 7098708 | doi = 10.1210/endrev/bnaa004 }}</ref>。代謝的に健康であるとみなされる人の数は、使用される定義によって異なり、普遍的に受け入れられている定義はない<ref name=":4"/>代謝異常が比較的少ない肥満者は数多くおり、肥満者のうちごく一部は医学的な合併症を抱えていない<ref name=":4">{{Cite journal | vauthors = Smith GI, Mittendorfer B, Klein S | title = Metabolically healthy obesity: facts and fantasies | journal = The Journal of Clinical Investigation | volume = 129 | issue = 10 | pages = 3978–3989 | date = October 2019 | pmid = 31524630 | pmc = 6763224 | doi = 10.1172/JCI129186 }}</ref>。{{仮リンク|米国臨床内分泌学会|en|American Association of Clinical Endocrinologists|redirect=1}}のガイドラインでは、医師が2型糖尿病を発症するリスクを評価する方法を検討する際には、肥満患者に対して[[リスクアセスメント|リスク層別化]]を行うよう求めている<ref>{{Cite journal|date=July 2016|title=American Association of Clinical Endocrinologists and American College of Endocrinology Comprehensive Clinical Practice Guidelines for Medical Care of Patients with Obesity|journal=Endocrine Practice|volume=22|issue=Suppl 3|pages=59–60(total 1-203)|doi=10.4158/EP161365.GL|pmid=27219496|vauthors=Garvey WT, Mechanick JI, Brett EM, Garber AJ, Hurley DL, Jastreboff AM, Nadolsky K, Pessah-Pollack R, Plodkowski R|s2cid=3996442|doi-access=free}}</ref>。 |
|||
===== HOP基準 ===== |
|||
2014年、BioSHaRE–[[欧州連合|EU]] Healthy Obese Project(健康的な肥満プロジェクト)は、健康的な肥満の定義として、以下のような、より厳格なものとそうでないものの2つを提示した<ref name=":3" /><ref>{{Cite journal|date=February 2014|title=The prevalence of metabolic syndrome and metabolically healthy obesity in Europe: a collaborative analysis of ten large cohort studies|journal=BMC Endocrine Disorders|volume=14|pages=9|publisher=[[BioMed Central|BioMed Central]] ([[シュプリンガー・ネイチャー|Springer Nature]])|doi=10.1186/1472-6823-14-9|issn=1472-6823|pmc=3923238|pmid=24484869|vauthors=van Vliet-Ostaptchouk JV, Nuotio M, Slagter SN, Doiron D, Fischer K, Foco L, Gaye A, Gögele M, Heier M, Hiekkalinna T, Joensuu A|doi-access=free}}</ref>。 |
|||
{| class="wikitable" style="background-color:rgba(0,0,0,0);border:none" |
|||
|+BioSHaRE Healthy Obese Project (健康的な肥満プロジェクト: HOP) 基準 (2014)<br />{{Nobold|該当患者は、BMIが30以上で、かつ以下のすべてを満たさなければならない。}} |
|||
| style="border:0px" | |
|||
!厳格でない |
|||
!厳格 |
|||
|- |
|- |
||
! colspan="3" |[[血圧]]は服薬のない状況で以下の通り |
|||
| bgcolor="#fc9191" |肥満(2度) |
|||
|35.00以上、40.00未満 |
|||
|- |
|- |
||
!収縮期 (mmHg) |
|||
| bgcolor="#c08080" |肥満(3度) |
|||
|≤ 140 |
|||
|40.00以上 |
|||
|≤ 130 |
|||
|} |
|||
{| class="wikitable" |
|||
|+日本肥満学会の基準 |
|||
!状態 |
|||
! colspan="2" |BMIの指標 |
|||
|- |
|- |
||
!拡張期 (mmHg) |
|||
| bgcolor="#7c7cfc" |低体重(痩せ) |
|||
|≤ 90 |
|||
|18.50未満 |
|||
|≤ 85 |
|||
|低体重 |
|||
|- |
|- |
||
! colspan="3" |[[血糖値|血糖]]は服薬のない状況で以下の通り |
|||
| bgcolor="#7cfc7c" |普通体重 |
|||
|18.50以上、25.00未満 |
|||
|標準 |
|||
|- |
|- |
||
!血糖 ([[モル|mmol]]/[[リットル|L]]) |
|||
| bgcolor="#fcfc7c" |肥満(1度) |
|||
|≤ 7.0 |
|||
|25.00以上、30.00未満 |
|||
|≤ 6.1 |
|||
| rowspan="2" |肥満 |
|||
|- |
|- |
||
! colspan="3" |[[トリアシルグリセロール]]は服薬のない状況で以下の通り |
|||
| bgcolor="#fcbb91" |肥満(2度) |
|||
|30.00以上、35.00未満 |
|||
|- |
|- |
||
!空腹時 (mmol/L) |
|||
| bgcolor="#fc9191" |肥満(3度) |
|||
| colspan="2" |≤ 1.7 |
|||
|35.00以上、40.00未満 |
|||
| rowspan="2" |高度肥満 |
|||
|- |
|- |
||
!非空腹時 (mmol/L) |
|||
| bgcolor="#c08080" |肥満(4度) |
|||
| colspan="2" |≤ 2.1 |
|||
|40.00以上 |
|||
|- |
|||
! colspan="3" |{{仮リンク|高比重リポタンパク質|en|High-density lipoprotein|redirect=1}} は服薬のない状況で以下の通り |
|||
|- |
|||
!男性 (mmol/L) |
|||
| colspan="2" |> 1.03 |
|||
|- |
|||
!女性 (mmol/L) |
|||
| colspan="2" |> 1.3 |
|||
|- |
|||
! colspan="3" |いかなる[[心血管疾患]]とも診断されていない |
|||
|} |
|} |
||
乳幼児では BMIは[[カウプ指数]]と呼ばれ、18.0 以上が肥満傾向とされる。学童では、[[ローレル指数]] (= 10 × kg/m<sup>3</sup>) が 160以上で「肥満」と見なされる。これらは身長と体重から単純に計算された値であり(成人の正常体重では BMIは「22」とされている)、大体の目安にはなるが、これだけでは筋肉質なのか脂肪過多なのかが分からない。BMIは標準体型の人には当てはまるが、骨太の人、足長な人、骨細の人、[[筋肉]]の量が多い人には間違った判定が出る欠点がある。このため、肥満と診断する際は下のような定義と併用することがある。 |
|||
これらの基準を策定するために、BioSHaREは年齢と喫煙歴を統制し、両者が肥満に関連する[[メタボリックシンドローム]]にどのような影響を与えるかを調査したが、そのような影響は、代謝的に健康な肥満者では見出されなかった<ref>{{Cite journal |vauthors=Stolk R |date=26 November 2013 |title=The Healthy Obese Project (HOP) |url=https://www.bioshare.eu/sites/default/files/BioSHaRE%20Newsletter%20Issue%204%2026%2011%2013.pdf |url-status=dead |journal=BioSHaRE Newsletter |issue=4 |page=2 |archive-url=https://web.archive.org/web/20151023131837/https://www.bioshare.eu/sites/default/files/BioSHaRE%20Newsletter%20Issue%204%2026%2011%2013.pdf |archive-date=23 October 2015 |access-date=11 April 2022}}</ref>。代謝的に健康な肥満の定義には、BMI(特定の個人では信頼性に欠ける)ではなくウエスト周囲長に基づくものなど、他にも存在する<ref name=":4" />。肥満者の健康状態を識別する別の基準として、ふくらはぎの筋力が挙げられる。これは肥満者の[[身体能力]]と正の相関がある<ref>{{Cite journal |vauthors=Scott D, Shore-Lorenti C, McMillan LB, Mesinovic J, Clark RA, Hayes A, Sanders KM, Duque G, Ebeling PR |date=March 2018 |title=Calf muscle density is independently associated with physical function in overweight and obese older adults |journal=Journal of Musculoskeletal and Neuronal Interactions |location=Likovrisi |publisher=Hylonome Publications |volume=18 |issue=1 |pages=9–17 |issn=1108-7161 |pmc=5881124 |pmid=29504574}}</ref>。一般的に、{{仮リンク|体組成|en|Body composition|redirect=1}}は代謝的に健康な肥満の存在を説明するのに役立つと仮定されている。代謝的に健康な肥満者は、[[メタボリックシンドローム]]の肥満者とほぼ同等の総脂肪量にもかかわらず、[[異所性]]脂肪(脂肪組織以外の組織に蓄積された脂肪)が少ないことが多い<ref>{{Cite journal |vauthors=Karelis AD |date=October 2008 |title=Metabolically healthy but obese individuals |journal=[[ランセット|The Lancet]] |language=en |volume=372 |issue=9646 |pages=1281–1283 |doi=10.1016/S0140-6736(08)61531-7|pmid=18929889 |s2cid=29584669 }}</ref>。 |
|||
=== 体脂肪率による肥満の診断 === |
|||
適正な[[体脂肪率]]は、[[男性]]では15%から19%、[[女性]]では20%から25%とされ、これを上回ると「肥満」と見なされる。正確な測定には困難を伴うため、その値の扱いを巡っての一定の見解は得られてはいない。筋肉質なのか脂肪過多なのかどうかを判断するには精密な機械を用いる必要があり、その際には[[コンピュータ断層撮影|CT]]や[[核磁気共鳴画像法|MRI]]で体脂肪面積を測定し、体脂肪率を推定するのが最も正確と言われる。 |
|||
=== |
===== 肥満症 ===== |
||
日本肥満学会は、体重が重い状態を肥満(obesity)、医学的に減量を必要とする状態を肥満症(obesity disease)と区別することを提唱している{{Sfn|日本肥満学会|2022|p=9}}。肥満症の診断基準は、BMI ≧ 25であり、以下の1と2のいずれかを満たすものである{{Sfn|日本肥満学会|2022|p=9}}。 |
|||
通常は医師が腹囲を見て診断するが、その診断基準は統一されてはいない。[[2007年]]6月、[[アメリカ糖尿病協会]]・アメリカ栄養学会・北米肥満学会は共同声明を発表し、「現時点では、腹囲の基準値はすべて、科学的根拠が不十分であり、今後確立される科学的基準値は人種別、性別、年齢別、肥満度別の非常に複雑なものになるであろう」と指摘した。 |
|||
# 肥満に起因ないし関連し、減量を要する健康障害を有する。 |
|||
== 肥満と疾患 == |
|||
# 健康障害を伴いやすい高リスク肥満(ウエスト周囲径によるスクリーニングで内臓脂肪蓄積を疑われ、腹部CTで確定診断された内臓脂肪型肥満) |
|||
=== 単純性肥満 === |
|||
[[Image:Charles Mellin zugeschr - Porträt eines Herrn - Gemäldegalerie Berlin.jpg|thumb|200px|肥満体のトースカーナの将軍<br />アレッサンドロ・デルボロ作(17世紀)]] |
|||
[[File:Yamai no Soshi - Obesity.JPG|thumb|200px|right|肥満の女([[病草紙]]から)]] |
|||
親のいずれか、もしくは両親とも肥満であることが多く、身長が暦年齢相当で、精神運動発達は正常、奇形は見られない。食生活が最も影響する。 |
|||
=== |
===肥満のパラドックス=== |
||
{{See also|{{仮リンク|肥満のパラドックス|en|Obesity paradox|redirect=1}}}} |
|||
シンシナティ小児病院医療センター(''Cincinnati Children's Hospital Medical Center'')で行われた研究では、「肥満の女の子は[[思春期]]初来が早く、胸が大きくなり始める([[乳房]]の発達が始まる)のが早い」という。これは男の子でも同様であり、「肥満の男児は[[第二次性徴]]が早く発現する」<ref>守山正樹、柏崎浩、鈴木継美、[https://doi.org/10.3861/jshhe.46.22 日本における初潮年齢の推移] 『民族衛生』 1980年 46巻 1号 p.22-32, {{doi|10.3861/jshhe.46.22}}</ref>。脂肪沈着は、皮下脂肪から内臓脂肪へ、さらには脂肪以外の臓器(異所性脂肪)へと進行し、それに伴って以下の合併症の頻度が大きくなる。 |
|||
一般人口における肥満の健康への悪影響は、入手可能な研究結果の[[エビデンス (医学)|エビデンス]]によって十分に裏付けられているが、特定のサブグループでは、BM)の上昇に伴って健康状態が改善される傾向がある。この現象は肥満の生存パラドックスとして知られている<ref name=Schmidt2007>{{Cite journal | vauthors = Schmidt DS, Salahudeen AK | title = Obesity-survival paradox-still a controversy? | journal = Seminars in Dialysis | volume = 20 | issue = 6 | pages = 486–92 | year = 2007 | pmid = 17991192 | doi = 10.1111/j.1525-139X.2007.00349.x | s2cid = 37354831 | type = Review }}</ref>。このパラドックスは、1999年に[[血液透析]]を受けている過体重および肥満の人々について初めて報告され<ref name=Schmidt2007/>、その後、[[心不全]]および[[末梢動脈疾患]](PAD)の人々でも見られるようになった<ref name=paradox2003>{{Cite journal |author=U.S. Preventive Services Task Force |title=Behavioral counseling in primary care to promote a healthy diet: recommendations and rationale |journal=American Family Physician |volume=67 |issue=12 |pages=2573–6 |date=June 2003 |pmid=12825847 |type=Review}}</ref>。 |
|||
心不全患者では、BMIが30.0から34.9の患者の死亡率は、正常体重の患者よりも低かった。これは、病状が進行するにつれて体重が減少することが多いという事実によるものと考えられている<ref>{{Cite journal | vauthors = Habbu A, Lakkis NM, Dokainish H | title = The obesity paradox: fact or fiction? | journal = The American Journal of Cardiology | volume = 98 | issue = 7 | pages = 944–8 | date = October 2006 | pmid = 16996880 | doi = 10.1016/j.amjcard.2006.04.039 | type = Review }}</ref>。他のタイプの心疾患でも同様の結果が報告されている。肥満度クラスIの肥満と心臓病を患う患者は、心臓病を患う正常体重の患者よりも心臓病の悪化率が高いわけではない。しかし、より高度の肥満の人では、さらなる心血管系イベントのリスクが高まる<ref>{{Cite journal | vauthors = Romero-Corral A, Montori VM, Somers VK, Korinek J, Thomas RJ, Allison TG, Mookadam F, Lopez-Jimenez F | title = Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: a systematic review of cohort studies | journal = Lancet | volume = 368 | issue = 9536 | pages = 666–78 | date = August 2006 | pmid = 16920472 | doi = 10.1016/S0140-6736(06)69251-9 | s2cid = 23306195 | type = Review }}</ref><ref>{{Cite journal | vauthors = Oreopoulos A, Padwal R, Kalantar-Zadeh K, Fonarow GC, Norris CM, McAlister FA | title = Body mass index and mortality in heart failure: a meta-analysis | journal = American Heart Journal | volume = 156 | issue = 1 | pages = 13–22 | date = July 2008 | pmid = 18585492 | doi = 10.1016/j.ahj.2008.02.014 | s2cid = 25332291 | type = Meta-analysis, Review | url = https://escholarship.org/uc/item/84z6x7fs }}</ref>。[[冠動脈バイパス手術]]後ですら、過体重および肥満の人では死亡率の増加は見られない<ref>{{Cite journal | vauthors = Oreopoulos A, Padwal R, Norris CM, Mullen JC, Pretorius V, Kalantar-Zadeh K | title = Effect of obesity on short- and long-term mortality postcoronary revascularization: a meta-analysis | journal = Obesity | volume = 16 | issue = 2 | pages = 442–50 | date = February 2008 | pmid = 18239657 | doi = 10.1038/oby.2007.36 | s2cid = 205524756 | type = Meta-analysis | url = https://escholarship.org/uc/item/75m3g7z6 | doi-access = free }}</ref>。ある研究では、生存率の改善は、肥満の人々により積極的な治療が投与されるため、心臓発作後の生存率が改善されるためと説明できることが分かった<ref>{{Cite journal | vauthors = Diercks DB, Roe MT, Mulgund J, Pollack CV, Kirk JD, Gibler WB, Ohman EM, Smith SC, Boden WE, Peterson ED | title = The obesity paradox in non-ST-segment elevation acute coronary syndromes: results from the Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the American College of Cardiology/American Heart Association Guidelines Quality Improvement Initiative | journal = American Heart Journal | volume = 152 | issue = 1 | pages = 140–8 | date = July 2006 | pmid = 16824844 | doi = 10.1016/j.ahj.2005.09.024 | type = Research Support }}</ref>。別の研究では、PAD患者における[[慢性閉塞性肺疾患]](COPD)を考慮に入れると、肥満の利点はもはや存在しないとされる<ref name="paradox2003" />。 |
|||
* [[肝臓癌]]・・・多くの癌で死亡リスクが増大するが、相対危険度が最も高いのは肝臓癌であった<ref name="Calle">Calle EE, et al. N Engl J Med 2003; 348: 1625-1638.</ref>。膵癌、[[胃癌]]がこれに次ぐ<ref name="Calle" />。 |
|||
* [[変形性関節症]]・・・体重が1kg増加するごとに、膝関節への負荷は3kgほど増加するとされる<ref>{{Cite journal|last=Messier|first=Stephen P.|last2=Gutekunst|first2=David J.|last3=Davis|first3=Cralen|last4=DeVita|first4=Paul|date=2005-7|title=Weight loss reduces knee-joint loads in overweight and obese older adults with knee osteoarthritis|url=https://www.ncbi.nlm.nih.gov/pubmed/15986358|journal=Arthritis and Rheumatism|volume=52|issue=7|pages=2026-2032|doi=10.1002/art.21139|issn=0004-3591|pmid=15986358}}</ref>。肥満は[[変形性膝関節症]]や[[変形性股関節症]]といった[[関節症]]のリスクも助長する。体重が5kg増えるごとに、変形性膝関節症のリスクは36%上昇するという<ref>{{Cite journal|last=Lementowski|first=Peter W.|last2=Zelicof|first2=Stephen B.|date=2008-3|title=Obesity and osteoarthritis|url=https://www.ncbi.nlm.nih.gov/pubmed/18438470|journal=American Journal of Orthopedics (Belle Mead, N.J.)|volume=37|issue=3|pages=148-151|issn=1934-3418|pmid=18438470}}</ref>。 |
|||
* [[静脈瘤|下肢静脈瘤]]<ref>{{Cite web |title=下肢静脈瘤|病気について|循環器病について知る|患者の皆様へ|国立循環器病研究センター 病院 |url=https://www.ncvc.go.jp/hospital/pub/knowledge/disease/varicose_veins/ |website=www.ncvc.go.jp |access-date=2024-08-11 |language=ja}}</ref>。 |
|||
{| class="wikitable" style="font-size:90%; margin: 1em" |
|||
|+ 生活習慣とがんの関連<ref name = "ganjohosci" >{{Cite web|和書|url=http://ganjoho.ncc.go.jp/public/pre_scr/prevention/evidence_based.html|title=日本人のためのがん予防法:現状において推奨できる科学的根拠に基づくがん予防法|author=国立がんセンターがん対策情報センター|date=2009-02-25|accessdate=2009年12月1日}}</ref><ref>WHO technical report series 916. ''Diet, nutrition and the prevention of chronic diseases'', 2003 & IARC monograph on the Evaluation of Carcinogenic Risks to Humans, Volume83, ''Tobacco Smoke and Involuntary Smoking'', 2004</ref>(抄)<br />(WHO/[[国際がん研究機関]](IARC)) |
|||
! style="min-width:6em"| 関連の強さ !! リスクを下げるもの(部位) !! リスクを上げるもの(部位) |
|||
|- |
|||
|{{rh}}| 確実 |
|||
| style="vertical-align:top" |身体活動(結腸)|| 過体重と肥満(食道<腺がん>、結腸、直腸、乳房<閉経後>、子宮体部、腎臓)、(略) |
|||
|- |
|||
|{{rh}}| 可能性大 |
|||
| style="vertical-align:top" |身体活動(乳房)、(略)||(略) |
|||
|} |
|||
==原因== |
|||
=== 症候性肥満・二次性肥満 === |
|||
肥満の「{{仮リンク|カロリーはカロリー|en|a calorie is a calorie|redirect=1|label=a calorie is a calorie(訳: カロリーはカロリー)}}」モデルは、肥満のほとんどのケースの原因として、過剰な[[生理的熱量|食物エネルギー]]摂取と{{仮リンク|身体活動|en|physical activity|redirect=1}}の欠如の組み合わせを仮定している.<ref name="CADG2006">{{Cite journal |vauthors=Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E |date=April 2007 |title=2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children [summary] |journal=CMAJ |type=Practice Guideline, Review |volume=176 |issue=8 |pages=S1–13 |doi=10.1503/cmaj.061409 |pmc=1839777 |pmid=17420481}}</ref>。遺伝、医学的理由、または精神疾患を主たる原因とするものは限られている<ref name=Ble2008/>。対照的に、社会での肥満率の増加は、簡単にアクセス可能な口当たりの良い食事<ref>{{Cite journal | vauthors = Drewnowski A, Specter SE | title = Poverty and obesity: the role of energy density and energy costs | journal = The American Journal of Clinical Nutrition | volume = 79 | issue = 1 | pages = 6–16 | date = January 2004 | pmid = 14684391 | doi = 10.1093/ajcn/79.1.6 | type = Review | doi-access = free }}</ref>、{{仮リンク|自動車の社会への影響|en|Effects of the car on societies|redirect=1|label=自動車依存社会}}、および製造業の機械化によるものだと感じられている<ref>{{Cite journal | vauthors = Nestle M, Jacobson MF | title = Halting the obesity epidemic: a public health policy approach | journal = Public Health Reports | volume = 115 | issue = 1 | pages = 12–24 | year = 2000 | pmid = 10968581 | pmc = 1308552 | doi = 10.1093/phr/115.1.12 |doi-broken-date=31 January 2024 |jstor=4598478 | type = Research Support }}</ref><ref name=James2008>{{Cite journal | vauthors = James WP | title = The fundamental drivers of the obesity epidemic | journal = Obesity Reviews | volume = 9 | issue = Suppl 1 | pages = 6–13 | date = March 2008 | pmid = 18307693 | doi = 10.1111/j.1467-789X.2007.00432.x | s2cid = 19894128 | type = Review }}</ref>。 |
|||
肥満による代謝異常や内分泌疾患を「症候性肥満」「二次性肥満」と呼ぶ<ref name = naika.106.477 >益崎裕章,島袋充生、「[https://doi.org/10.2169/naika.106.477 肥満症とメタボリックシンドローム:最近の知見と展望]」『日本内科学会雑誌』 2017年 106巻 3号 p.477-483, {{doi|10.2169/naika.106.477}}</ref>。 |
|||
* [[ナルコレプシー]]による代謝異常<ref>近藤英明, 神林崇, 清水徹男、「[https://doi.org/10.2169/naika.95.748 オレキシン神経系とナルコレプシー]」『日本内科学会雑誌』 2006年 95巻 4号 p.748-755, {{doi|10.2169/naika.95.748}}</ref><ref>本多真、「中枢性過眠症」『内科』2013年 111巻 2号 p.259-263、南江堂</ref>。 |
|||
* [[内分泌学#視床下部|視床下部性肥満]] : [[プラダー・ウィリー症候群]] - [[内分泌学#視床下部|フレーリッヒ症候群]] - [[染色体異常#その他の染色体異常|ローレンス・ムーン・ビードル症候群]] |
|||
* [[クッシング症候群]]・・・[[副腎皮質ステロイド]]の過剰による症状の一環として肥満になる |
|||
* [[甲状腺機能低下症]]・・・[[甲状腺]]機能の低下によって脂肪分解が阻害される |
|||
* [[カルシウム]]の[[代謝]]に関連するホルモンである[[PTH]]に対する細胞の反応異常を示す[[偽性副甲状腺機能低下症]]のIa、Ic型や[[偽性偽性副甲状腺機能低下症]]では、[[オルブライト遺伝性骨異栄養症]](肥満、低身長、円形顔貌、[[中手骨]]・中足骨の短縮)を特徴とする肥満を示す |
|||
* [[多嚢胞性卵巣症候群]](''PCOS'')の女性は、男性化(多毛、にきび、低声音)と肥満を示す |
|||
* 薬物性肥満・・・薬物の副作用として肥満が起こる。[[副腎皮質ステロイド]]薬を初めとするものだが、インスリンやインスリンの作用を強める薬にも体重増加作用がある(ただし、著明な高血糖に対するインスリン投与は肥満症を理由にためらってはならない{{Sfn|日本肥満学会|2022|p=72}}) |
|||
* 内分泌性肥満・・・[[甲状腺機能低下症]]、[[クッシング症候群]]、性腺機能低下症、成人成長ホルモン分泌不全症、多嚢胞性卵巣症候群、[[インスリノーマ]]、ナルコレプシー |
|||
* 遺伝性肥満 |
|||
* 視床下部性肥満 |
|||
[[睡眠不足]]、[[内分泌攪乱物質]]、特定の薬([[非定型抗精神病薬]]など)の使用の増加<ref>Masand PS. "Weight gain associated with psychotropic drugs". ''Expert opinion on pharmacotherapy.'' 2000;1:377–389.</ref>、環境温度の上昇、喫煙率の低下、人口動態の変化、初産年齢の上昇、環境からの[[エピジェネティクス|エピジェネティック]]な調節不全の変化、[[同類交配]]による表現型分散の増加、{{仮リンク|dieting|en|dieting|redirect=1|label=diet}}食事への社会的圧力など、世界中の肥満率の上昇の原因として他のいくつかの要因が提案されている<ref>{{Cite journal | vauthors = Memon AN, Gowda AS, Rallabhandi B, Bidika E, Fayyaz H, Salib M, Cancarevic I | title = Have Our Attempts to Curb Obesity Done More Harm Than Good? | journal = Cureus | volume = 12 | issue = 9 | pages = e10275 | date = September 2020 | pmid = 33042711 | doi = 10.7759/cureus.10275 | doi-access = free | pmc = 7538029 | s2cid = 221794897 }}</ref>。研究によっては、このような要因が、過剰な食物エネルギー摂取や身体活動の欠如と同じくらい大きな役割を果たす可能性があるとされる<ref name="pmid16801930">{{Cite journal | vauthors = Keith SW, Redden DT, Katzmarzyk PT, Boggiano MM, Hanlon EC, Benca RM, Ruden D, Pietrobelli A, Barger JL, Fontaine KR, Wang C, Aronne LJ, Wright SM, Baskin M, Dhurandhar NV, Lijoi MC, Grilo CM, DeLuca M, Westfall AO, Allison DB | title = Putative contributors to the secular increase in obesity: exploring the roads less traveled | journal = International Journal of Obesity | volume = 30 | issue = 11 | pages = 1585–1594 | date = November 2006 | pmid = 16801930 | doi = 10.1038/sj.ijo.0803326 | s2cid = 342831 | type = Review | doi-access = }}</ref>。しかし、決定的な声明が出される前に、人間に対する[[ランダム化比較試験]]が一般的に必要であるため、肥満で提案されている原因の影響の相対的な大きさは多様で不確実である<ref>{{Cite journal |last1=McAllister |first1=Emily J. |last2=Dhurandhar |first2=Nikhil V. |last3=Keith |first3=Scott W. |last4=Aronne |first4=Louis J. |last5=Barger |first5=Jamie |last6=Baskin |first6=Monica |last7=Benca |first7=Ruth M. |last8=Biggio |first8=Joseph |last9=Boggiano |first9=Mary M. |last10=Eisenmann |first10=Joe C. |last11=Elobeid |first11=Mai |last12=Fontaine |first12=Kevin R. |last13=Gluckman |first13=Peter |last14=Hanlon |first14=Erin C. |last15=Katzmarzyk |first15=Peter |date=2009 |title=Ten Putative Contributors to the Obesity Epidemic |journal=Critical Reviews in Food Science and Nutrition |language=en |volume=49 |issue=10 |pages=868–913 |doi=10.1080/10408390903372599 |pmc=2932668 |pmid=19960394}}</ref>。 |
|||
=== 肥満による死亡率 === |
|||
{{Double image|right|MenBMIMort.png|200|WomenBMIMort.png|200|alt=(Left) A graph showing how the risk of death varies with BMI. The lowest risk is found at a BMI of 20 to 25 and increases in both directions. (Right) A graph showing how the risk of death varies with BMI. The lowest risk is found at a BMI of 20 to 25 and increases in both directions.|喫煙しないアメリカの白人男性(左)および白人女性(右)のBMIごとの10年後の相対的死亡リスク<ref name = NEJM10 >{{cite journal |author=Berrington de Gonzalez A |title=Body-Mass Index and Mortality among 1.46 Million White Adults |journal=N. Engl. J. Med. |volume=363 |issue=23 |pages=2211-9 |year=2010 |month=December |pmid=21121834 |doi=10.1056/NEJMoa1000367 |url= |pmc=3066051 |author-separator=, |display-authors=3}}</ref>。最も死亡リスクが低いのはBMI20-22前後である。||}} |
|||
{{仮リンク|米国内分泌学会|en|Endocrine Society|redirect=1}}によると、「肥満は単に過剰な体重の受動的な蓄積から生じるのではなく、{{仮リンク|energy homeostasis|en|energy homeostasis|redirect=1|label=energy homeostasis}}システムの障害であることを示唆する[[エビデンス (医学)|エビデンス]]が増えている」<ref name="pmid28898979" />。 |
|||
[[国立がん研究センター]]による16万人の男性に対する平均11年間の追跡調査によれば、全死因でもっとも死亡率が少なかったのは、BMI値が25 - 26.9とされたグループであったという。このグループは「肥満」に該当する<ref>{{Cite web |title=肥満指数(BMI)と死亡リスク {{!}} 現在までの成果 {{!}} 科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究 {{!}} 国立がん研究センター がん対策研究所 |url=https://epi.ncc.go.jp/can_prev/evaluation/2830.html |website=epi.ncc.go.jp |access-date=2024-08-11}}</ref>。 |
|||
===食事=== |
|||
[[アメリカ疾病管理予防センター]]が様々な人種の約288万人を対象に行った研究結果によれば、「BMI値が『18.5 - 25未満の標準体重グループ』と『25 - 30未満の過体重グループ』では、過体重グループの方が死亡リスクが6%も低い」という{{信頼性の低い医学の情報源|date=2024年8月}}<ref>{{Cite web |title=「デブ=不健康」は大まちがい。身長170cmの理想体重は意外と重い |url=https://nikkan-spa.jp/1564301 |website=日刊SPA! |date=2019-04-26 |access-date=2024-08-11 |language=ja |last=倉科典仁}}</ref>。 |
|||
{{Main|{{仮リンク|食事と肥満|en|Diet and obesity|redirect=1}}}}エネルギー摂取量の過多は体重増加をきたす{{Sfn|日本肥満学会|2022|pp=33-34}}。糖質摂取割合が大きいことは肥満と関連し、タンパク質摂取割合が小さいこともまた肥満と関連する{{Sfn|日本肥満学会|2022|pp=33-34}}。早食いはエネルギー摂取量とは独立して肥満と関連する{{Sfn|日本肥満学会|2022|pp=33-34}}。<div class="thumb tright" style="width: 417px; "> |
|||
<div class="thumbinner"> |
|||
<div style="float: left; margin: 1px; width: 202px"> |
|||
<div class="thumbimage">[[ファイル:World map of calory consumption 1961 (v2).svg|200px|alt=(Left) A world map with countries colored to reflect the food energy consumption of their people in 1961. North America, Europe, and Australia have relatively high intake, while Africa and Asia consume much less.]] |
|||
</div> |
|||
<div class="thumbcaption" style="clear:left">1961 |
|||
</div> |
|||
</div><div style="float: left; margin: 1px; width: 202px"> |
|||
<div class="thumbimage">[[ファイル:World map of Energy consumption 2001-2003.svg|200px|alt=(Right) A world map with countries colored to reflect the food energy consumption of their people in 2001–2003. Consumption in North America, Europe, and Australia has increased with respect to previous levels in 1971. Food consumption has also increased substantially in many parts of Asia. However, food consumption in Africa remains low.]] |
|||
</div><div class="thumbcaption" style="clear:left">2001–03 |
|||
</div> |
|||
</div><div class="thumbcaption" style="clear: left; text-align: left; background: transparent">1961年(左)と2001年から2003年(右)の1人1日当たりの食事エネルギー利用可能量の地図<ref name="Earth09" />。単位は1人1日当たりのカロリー(1人1日当たりのキロジュール)。</div> |
|||
</div> |
|||
</div> |
|||
[[ファイル:World Per Person Energy Consumption.png|thumb|upright=1.6|alt=A graph showing a gradual increase in global food energy consumption per person per day between 1961 and 2002.|1961年から2002年までの世界の一人当たりの平均エネルギー消費量<ref name=Earth09>{{Cite web|url=http://earthtrends.wri.org/searchable_db/index.php?theme=8&variable_ID=212&action=select_countries |title=EarthTrends: Nutrition: Calorie supply per capita |website=World Resources Institute |access-date=18 October 2009 |archive-url=https://web.archive.org/web/20110611160708/http://earthtrends.wri.org/searchable_db/index.php?theme=8&variable_ID=212&action=select_countries |archive-date=11 June 2011}}</ref> |
|||
]] |
|||
== 脂肪細胞との関わり == |
|||
{{複数の問題 |
|||
| section = 1 |
|||
| 出典の明記 = 2024年8月 |
|||
| 一次資料 = 2024年8月 |
|||
| 更新 = 2024年8月 |
|||
| 独自研究 = 2024年8月 |
|||
}}{{重複|date=2024年8月|dupe=脂肪細胞|section=1}} |
|||
口当たりがよく高カロリーな食品(特に脂肪、砂糖、特定の動物性タンパク質)に対する過剰な食欲が、世界的な肥満の主な要因であると考えられている。その理由は、おそらく摂食衝動に影響を与える[[神経伝達物質]]の不均衡によるものと思われる<ref name=pharmaReview>{{Cite journal | vauthors = Bojanowska E, Ciosek J | title = Can We Selectively Reduce Appetite for Energy-Dense Foods? An Overview of Pharmacological Strategies for Modification of Food Preference Behavior | journal = Current Neuropharmacology | volume = 14 | issue = 2 | pages = 118–42 | date = 15 February 2016 | pmid = 26549651 | pmc = 4825944 | doi = 10.2174/1570159X14666151109103147 }}</ref>。一人当たりの{{仮リンク|食事エネルギー供給量|en|Dietary energy supply|redirect=1}}は、地域や国によって著しく異なる。また、時代とともに著しく変化している<ref name=Earth09/>。1970年代初頭から1990年代後半にかけて、1人当たりの1日あたりの平均的な[[生理的熱量|食品エネルギー供給量]](購入した食品の量)は、東ヨーロッパを除く世界のあらゆる地域で増加した。1996年には、米国が1人当たり3,654キロカロリー(15,290キロジュール)で最も高いカロリーを記録した<ref name=Earth09/>。2003年にはさらに増加し、3,754キロカロリー(15,710キロジュール)となった<ref name=Earth09/>。1990年代後半には、ヨーロッパでは1人当たり3,394キロカロリー、アジアの発展途上地域では1人当たり2,648キロカロリー(11,080キロジュール)であり、サハラ以南のアフリカでは1人当たり2,176キロカロリー(9,100キロジュール)であった<ref name=Earth09/><ref>{{Cite web |url=https://www.scribd.com/doc/1470965/USDA-frsept99b |title=USDA: frsept99b |website=[[アメリカ合衆国農務省|United States Department of Agriculture]] |access-date=10 January 2009 |archive-url=https://web.archive.org/web/20100603041758/http://www.scribd.com/doc/1470965/USDA-frsept99b |archive-date=3 June 2010 |url-status=dead }}</ref>。総食物エネルギー消費量は肥満と関連していることが分かっている<ref>{{Cite web |url=http://www.statcan.gc.ca/pub/82-003-x/2009004/article/10933-eng.htm |title=Diet composition and obesity among Canadian adults |website=Statistics Canada |access-date=2024-08-25}}</ref>。 |
|||
=== 脂肪細胞の肥大化 === |
|||
[[脂肪細胞]]は、[[細胞質]]内に[[脂肪滴]]を有する[[細胞]]のことである。前駆脂肪細胞が、脂肪細胞への脂肪酸輸送を促進する[[転写因子]]である[[PPARγ]]等の因子によって刺激されて成熟脂肪細胞(正常脂肪細胞)となる。[[カイロミクロン]]や[[VLDL]]の[[中性脂肪]]をリポタンパクリパーゼによって分解し、[[脂肪酸]]を脂肪細胞へ運ぶことによって脂肪細胞が成熟する。また、[[グルコース]]が脂肪細胞へ取り込まれると脂肪酸が合成される。通常の脂肪細胞は、[[インスリン受容体]]を介さずにグルコースの取り込みを促進し、さらに、インスリン受容体の感受性を良くする[[アディポネクチン]]を分泌する。高カロリー摂取や運動不足などによって脂肪細胞は次第に肥大化していき、肥大化脂肪細胞となる。脂肪細胞の大きさが上限に達し、これ以上脂肪を溜め込めない状態になると、周囲の前駆脂肪細胞がPPARγなどによって刺激されて成熟脂肪細胞となり順次肥大化していく。また、脂肪細胞も[[細胞分裂]]し、脂肪細胞の数も増加する。この巨視的な状態が肥満である。 |
|||
[[ファイル:Prevalence Of Obesity In The Adult Population By Region.svg|thumb|地域別成人人口における肥満の割合(2000年~2016年)|330x330px]] |
|||
白色脂肪細胞はヒトにおいて250-300億個あり、直径は成熟脂肪細胞において70-90μmであり、肥大化脂肪細胞は130-140μmまで大きくなる{{信頼性の低い医学の情報源|date=2024年8月}}<ref name="hoshi">{{Cite web |url=http://polaris.hoshi.ac.jp/openresearch/kamata%20(adipocyte)--2.html |title=脂肪細胞とインスリン抵抗性 |access-date=2012-10-09 |publisher=[[星薬科大学]] |archive-url=https://web.archive.org/web/20100529024630/http://polaris.hoshi.ac.jp/openresearch/kamata%20(adipocyte)--2.html |archive-date=2010-05-29 |url-status-date=2024-08-12 |url-status=dead |author=鎌田勝雄}}</ref>。 |
|||
{{仮リンク|アメリカ人のための食事ガイドライン|en|Dietary Guidelines for Americans|redirect=1|label=食事ガイドライン}}が広く入手可能になった<ref>{{Cite web|author=National Control for Health Statistics |title=Nutrition For Everyone |publisher=Centers for Disease Control and Prevention |url=https://www.cdc.gov/nccdphp/dnpa/nutrition/nutrition_for_everyone |access-date=9 July 2008}}</ref> にもかかわらず、過食や不適切な食生活の問題はほとんど改善されていない<ref>{{Cite journal | vauthors = Marantz PR, Bird ED, Alderman MH | title = A call for higher standards of evidence for dietary guidelines | journal = American Journal of Preventive Medicine | volume = 34 | issue = 3 | pages = 234–40 | date = March 2008 | pmid = 18312812 | doi = 10.1016/j.amepre.2007.11.017 }}</ref>。1971年から2000年にかけて、米国の肥満率は14.5%から30.9%に増加した<ref name="Flegal2002">{{Cite journal | vauthors = Flegal KM, Carroll MD, Ogden CL, Johnson CL | title = Prevalence and trends in obesity among US adults, 1999–2000 | journal = JAMA | volume = 288 | issue = 14 | pages = 1723–7 | date = October 2002 | pmid = 12365955 | doi = 10.1001/jama.288.14.1723 | doi-access = free }}</ref>。同じ期間に、消費される食物エネルギーの平均量も増加した。女性の場合、1日当たりの平均増加量は335キロカロリー(1,400キロジュール)(1971年の1,542キロカロリー(6,450キロジュール)から2004年には1,877キロカロリー(7,850キロジュール)に)であり、 一方、男性の平均増加量は1日あたり168キロカロリー(700キロジュール)(1971年の2,450キロカロリー(10,300キロジュール)から2004年は2,618キロカロリー(10,950キロジュール)へ)であった。この余分な食物エネルギーのほとんどは、脂肪の消費よりも[[炭水化物]]の消費の増加によるものである<ref>{{Cite journal | title = Trends in intake of energy and macronutrients—United States, 1971–2000 | journal = MMWR. Morbidity and Mortality Weekly Report | volume = 53 | issue = 4 | pages = 80–2 | date = February 2004 | pmid = 14762332 | url = https://www.cdc.gov/mmwr/preview/mmwrhtml/mm5304a3.htm | author1 = Centers for Disease Control Prevention (CDC) }}</ref>。これらの余分な炭水化物の主な供給源は甘味飲料であり、[[ポテトチップス]]と共に<ref>{{Cite journal | vauthors = Mozaffarian D, Hao T, Rimm EB, Willett WC, Hu FB | title = Changes in diet and lifestyle and long-term weight gain in women and men | journal = The New England Journal of Medicine | volume = 364 | issue = 25 | pages = 2392–404 | date = June 2011 | pmid = 21696306 | pmc = 3151731 | doi = 10.1056/NEJMoa1014296 | type = Meta-analysis }}</ref>現在ではアメリカの若年成人の1日の食物エネルギーのほぼ25パーセントを占めている<ref name="Caballero">{{Cite journal | vauthors = Caballero B | title = The global epidemic of obesity: an overview | journal = Epidemiologic Reviews | volume = 29 | pages = 1–5 | year = 2007 | pmid = 17569676 | doi = 10.1093/epirev/mxm012 | doi-access = free }}</ref>。清涼飲料水、フルーツジュース、アイスティーなどの{{仮リンク|甘味飲料|en|sweetened beverages|redirect=1}}の消費は、肥満率の上昇<ref>{{Cite journal | vauthors = Malik VS, Schulze MB, Hu FB | title = Intake of sugar-sweetened beverages and weight gain: a systematic review | journal = The American Journal of Clinical Nutrition | volume = 84 | issue = 2 | pages = 274–88 | date = August 2006 | pmid = 16895873 | pmc = 3210834 | doi = 10.1093/ajcn/84.2.274 | type = Review }}</ref><ref>{{Cite journal | vauthors = Olsen NJ, Heitmann BL | title = Intake of calorically sweetened beverages and obesity | journal = Obesity Reviews | volume = 10 | issue = 1 | pages = 68–75 | date = January 2009 | pmid = 18764885 | doi = 10.1111/j.1467-789X.2008.00523.x | s2cid = 28672221 | type = Review }}</ref>、[[メタボリックシンドローム]]や[[2型糖尿病]]のリスク増加に寄与していると考えられている<ref>{{Cite journal | vauthors = Malik VS, Popkin BM, Bray GA, Després JP, Willett WC, Hu FB | title = Sugar-sweetened beverages and risk of metabolic syndrome and type 2 diabetes: a meta-analysis | journal = Diabetes Care | volume = 33 | issue = 11 | pages = 2477–83 | date = November 2010 | pmid = 20693348 | pmc = 2963518 | doi = 10.2337/dc10-1079 | type = Meta-analysis, Review }}</ref>。[[ビタミンD欠乏症]]は、肥満に関連する疾患と関係している<ref name="WambergPedersen2015">{{Cite journal | vauthors = Wamberg L, Pedersen SB, Rejnmark L, Richelsen B | title = Causes of Vitamin D Deficiency and Effect of Vitamin D Supplementation on Metabolic Complications in Obesity: a Review | journal = Current Obesity Reports | volume = 4 | issue = 4 | pages = 429–40 | date = December 2015 | pmid = 26353882 | doi = 10.1007/s13679-015-0176-5 | s2cid = 809587 }}</ref>。 |
|||
社会が[[生理的熱量|カロリー]]が高く、大盛りの[[ファストフード]]にますます依存するようになっているため、ファストフードの消費と肥満の関連性がより懸念されるようになっている<ref>{{Cite journal | vauthors = Rosenheck R | title = Fast food consumption and increased caloric intake: a systematic review of a trajectory towards weight gain and obesity risk | journal = Obesity Reviews | volume = 9 | issue = 6 | pages = 535–47 | date = November 2008 | pmid = 18346099 | doi = 10.1111/j.1467-789X.2008.00477.x | s2cid = 25820487 | type = Review | doi-access = free }}</ref>。米国では、1977年から1995年の間に、ファストフードの消費量は3倍に、これらの食事からの食品エネルギー摂取量は4倍に増加した<ref>{{Cite book |vauthors=Lin BH, Guthrie J, Frazao E |editor=Frazão E |title=Agriculture Information Bulletin No. 750: America's Eating Habits: Changes and Consequences |chapter-url=http://www.ers.usda.gov/publications/aib-agricultural-information-bulletin/aib750.aspx |year=1999 |publisher=US Department of Agriculture, Economic Research Service |location=Washington, DC |pages=213–39 |chapter=Nutrient contribution of food away from home |url-status=dead |archive-url=https://web.archive.org/web/20120708043622/http://www.ers.usda.gov/publications/aib-agricultural-information-bulletin/aib750.aspx |archive-date=8 July 2012 }}</ref>。 |
|||
=== 肥大化脂肪細胞の分泌 === |
|||
脂肪細胞が肥大化すると、[[インスリン抵抗性]]を惹起する種々の物質([[TNFα]]、[[脂肪酸]]、[[レジスチン]])、肥満中枢を刺激して食欲を抑制する[[レプチン]]、インスリン受容体の感受性を良くする[[アディポネクチン]]の分泌低下、血液凝固を促進する物質([[:en:plasminogen activator]] を阻害して血液凝固の溶解を阻害する物質)、[[単球]]や[[リンパ球]]の遊走を引き起こす単球走化性タンパク質(monocyte chemoattractant protein)、昇圧作用を持つ生理活性物質[[アンジオテンシン]]IIの原料となるアンジオテンシノーゲンなどが分泌される{{信頼性の低い医学の情報源|date=2024年8月}}<ref name = hoshi/>。 |
|||
米国と欧州における[[農業政策]]と[[緑の革命|技術]]により、{{仮リンク|食品価格|en|food prices|redirect=1}}は低下した。米国では、{{仮リンク|米国農業法案|en|U.S. farm bill|redirect=1|label=農業法案}}によるトウモロコシ、大豆、小麦、米への助成金により、加工食品の主な原料が果物や野菜と比較して安価になった<ref>{{Cite news| vauthors = Pollan M |title=You Are What You Grow |work=The New York Times |url=https://www.nytimes.com/2007/04/22/magazine/22wwlnlede.t.html |date=22 April 2007 |access-date=28 April 2021}}</ref>。{{仮リンク|カロリー計算法|en|Calorie count laws|redirect=1}}や[[栄養成分表示]]により、食品エネルギーの消費量に対する認識を含め、人々がより健康的な食品を選択するよう導くことが試みられている<ref>{{cite news |last1=McGreevy |first1=Pat |title=State to require calorie counts |url=https://www.latimes.com/archives/la-xpm-2008-sep-30-me-arnold30-story.html |access-date=18 December 2017 |work=Los Angeles Times |date=30 September 2008}}</ref><ref>{{cite news |url=http://www.nbcnews.com/id/25464987 |archive-url=https://web.archive.org/web/20130420193424/http://www.nbcnews.com/id/25464987/ |url-status=dead |archive-date=April 20, 2013 |title=New Yorkers try to swallow calorie sticker shock |last=Rabin |first=Roni Caryn |date=July 16, 2008 |work=NBC News |access-date=26 February 2010}}</ref><ref>{{cite web |url=http://www.nyc.gov/html/doh/downloads/pdf/cdp/calorie_compliance_guide.pdf |title=The Requirement to Post Calorie Counts on Menus In New York City Food Service Establishments (Section 81.50 of the New York City Health Code) |publisher=The Official Website of the City of New York |access-date=June 21, 2014 |archive-url=https://web.archive.org/web/20140610210839/http://www.nyc.gov/html/doh/downloads/pdf/cdp/calorie_compliance_guide.pdf |archive-date=2014-06-10 |url-status=dead}}</ref>。 |
|||
=== 高血圧との関係 === |
|||
脂肪細胞が肥大化すると、次のことが起こる。 |
|||
#[[交感神経]]活動の亢進 |
|||
# 過剰に分泌された[[レプチン]]が[[交感神経]]の活動を亢進させ、血管が収縮し、血圧が上昇する<ref name="ogawa">{{Cite journal|last=小川|first=佳宏|last2=阿部|first2=恵|last3=中尾|first3=一和|date=2001|title=レプチンと心血管病変|url=https://www.jstage.jst.go.jp/article/naika1913/90/4/90_4_705/_article/-char/ja/|journal=日本内科学会雑誌|volume=90|issue=4|pages=705–710|doi=10.2169/naika.90.705}}</ref>。 |
|||
# [[レニン-アンジオテンシン系]]の活性化 |
|||
# アンジオテンシノーゲンは[[肝臓]]で産生されるが、肥大化脂肪細胞からも産生、分泌される。アンジオテンシノーゲンから生成された[[アンジオテンシン]]Ⅱは、[[副腎皮質]]球状帯に作用してナトリウムの再吸収を促進する[[アルドステロン]]の分泌を促進し体内に水分を貯留する<ref name="名前なし-20240629115253">[http://www.h.u-tokyo.ac.jp/press/press_archives/20110418.html 塩分摂取による高血圧発症にエピジェネティクスが関与することを解明] 東京大学医学部附属病院 2011年04月18日{{リンク切れ|date=2024年8月}}</ref>。また、[[下垂体|脳下垂体]]に作用し利尿を抑えるホルモンである抗利尿ホルモンである[[バソプレッシン]](ADH)の分泌を促進し同じく体内に水分を貯留する<ref name="名前なし_2-20240629115253">{{Cite web |url=https://www.nips.ac.jp/contents/release/entry/2011/01/post-146.html |website=www.nips.ac.jp |access-date=2024-08-11 |title=利尿を抑えるホルモン"バソプレシン"の脳の中の新たな作用を発見 |publisher=[[生理学研究所]] |date=2024-01-21}}</ref>。これらのことにより[[高血圧]]を招く。肥満患者において高血圧症が多いのはこのためである{{信頼性の低い医学の情報源|date=2024年8月}}<ref name="hoshi" />。 |
|||
肥満の人は、標準体重の人と比較して、常に食事の摂取量を過少に報告している<ref>{{Cite book | vauthors = Kopelman P, Caterson I | chapter = An overview of obesity management | veditors = Kopelman PG, Caterson ID, Stock MJ, Dietz WH |title=Clinical obesity in adults and children: In Adults and Children |publisher=Blackwell Publishing |year=2005 |pages=[https://archive.org/details/clinicalobesityi02edunse/page/319 319–326] (324) |isbn=978-1-4051-1672-5 |chapter-url=https://archive.org/details/clinicalobesityi02edunse/page/319 }}</ref>。これは、[[熱量計]]室で実施された人々のテストと直接観察の両方によって裏付けられている<ref>{{Cite book|title=Metabolism alone doesn't explain how thin people stay thin |publisher=The Medical Post | vauthors = Schieszer J }}</ref> |
|||
また、肥満細胞の肥大化によるインスリン抵抗性の発現は[[高インスリン血症]](''Hyperinsulinemia'')の原因となる。これは[[尿細管]]に直接作用して[[ナトリウム]]の貯留につながり、水分の貯留により血圧が上昇する{{信頼性の低い医学の情報源|date=2024年8月}}<ref name="名前なし_3-20240629115253">{{Cite web |url=http://polaris.hoshi.ac.jp/openresearch/kamata(pathophysiol).html#DM-BASE14 |title=糖尿病の基礎知識 |access-date=2012-10-09 |publisher=[[星薬科大学]] |archive-url=https://web.archive.org/web/20121217095402/http://polaris.hoshi.ac.jp/openresearch/kamata(pathophysiol).html#DM-BASE14 |archive-date=2012-12-17 |url-status=dead |url-status-date=2024-08-12 |author=鎌田勝雄}}</ref><ref name="名前なし_4-20240629115253">{{Cite journal|last=猿田|first=享男|date=1996|title=インスリン抵抗性症侯群|url=https://www.jstage.jst.go.jp/article/naika1913/85/2/85_2_285/_article/-char/ja/|journal=日本内科学会雑誌|volume=85|issue=2|pages=285–291|doi=10.2169/naika.85.285}}</ref>。 |
|||
=== イ |
=== 座りがちなライフスタイル === |
||
{{See also|座りがちなライフスタイル|{{仮リンク|世界における身体活動の傾向|en|Exercise trends|redirect=1}}}} |
|||
脂肪細胞が肥大化すると、特に内臓に存在する脂肪細胞から遊離脂肪酸が遊離される。この脂肪酸の一部が骨格筋や肝細胞に運ばれ、骨格筋内へ運ばれた脂肪酸はタンパク質分子をリン酸化する酵素である[[プロテインキナーゼ]]Cを活性化し、更に[[NF-κB]]に関連したIκBαの[[セリン]]残基をリン酸化する酵素複合体である[[:en:IκB kinase|IκB kinase]] (IKK)が活性化されて、インスリン受容体基質である[[IRS1]]タンパクのセリン残基をリン酸化する。この経路によってIRS1タンパクがリン酸化されると、正常なリン酸化過程が阻害され、結果的にIRS1以降のシグナルが伝達されず、インスリン依存の[[グルコーストランスポーター]]である[[GLUT4]]を膜に移送できなくなる。GLUT4が機能しにくくなると、インスリンにより[[グルコース]]が細胞に取り込まれにくくなる。この状態が[[インスリン抵抗性]]となる{{信頼性の低い医学の情報源|date=2024年8月}}<ref name=hoshi/>。 |
|||
[[座りがちなライフスタイル]]は、肥満に大きな影響を及ぼしている可能性がある{{Sfn|Seidell|2005|p=10}}。[[世界保健機関]](WHO)は肥満の原因として、不健康な食生活に加え、身体運動の欠如 ("physical inactivity")を挙げる<ref name="WHO2021">{{cite web |title=Obesity and overweight |website=World Health Organization (WHO) |date=2021-06-09 |url=https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight |access-date=2023-10-24}}</ref>。世界的に肉体的に負担の少ない仕事へのシフトが大きく進んでいるが<ref name=WHO2009>{{Cite web|url=https://www.who.int/dietphysicalactivity/publications/facts/obesity/en/ |title=Obesity and overweight |website=World Health Organization |access-date=10 January 2009 |archive-url=https://web.archive.org/web/20081218104805/http://www.who.int/dietphysicalactivity/publications/facts/obesity/en/ |archive-date=18 December 2008}}</ref><ref name=WHOExercise>{{Cite web |url=https://www.who.int/dietphysicalactivity/factsheet_inactivity/en/index.html |title=WHO | Physical Inactivity: A Global Public Health Problem |website=World Health Organization|access-date=22 February 2009 |archive-date=13 February 2014 |archive-url=https://web.archive.org/web/20140213190030/http://www.who.int/dietphysicalactivity/factsheet_inactivity/en/index.html |url-status=dead }}</ref><ref name=Ness2006>{{Cite journal | vauthors = Ness-Abramof R, Apovian CM | title = Diet modification for treatment and prevention of obesity | journal = Endocrine | volume = 29 | issue = 1 | pages = 5–9 | date = February 2006 | pmid = 16622287 | doi = 10.1385/ENDO:29:1:135 | s2cid = 31964889 | type = Review }}</ref>、世界の人口の少なくとも30%が運動不足である<ref name=WHOExercise/>。これは主に、機械化された交通手段が多く使われるようになり、家庭内での省力化技術が普及していることによるものである<ref name=WHO2009/><ref name=WHOExercise/><ref name=Ness2006/>。子供の場合、身体活動レベルが低下しているようである(特に歩行量と身体活動の教育の減少が顕著である)<ref name="Pediatric Fitness" />。その原因として、安全上の懸念、社会的な交流の変化(近所の子供たちとの関係が希薄になるなど)、都市設計の不備(安全な身体活動のための公共スペースが極端に少ないなど)が考えられる<ref name="Pediatric Fitness">{{Cite book | vauthors = Salmon J, Timperio A | volume = 50 | pages = 183–99 | year = 2007 | pmid = 17387258 | doi = 10.1159/000101391 | isbn = 978-3-318-01396-2 | series = Medicine and Sport Science | type = Review | title = Pediatric Fitness | chapter = Prevalence, Trends and Environmental Influences on Child and Youth Physical Activity }}</ref>。余暇の{{仮リンク|身体活動|en|physical activity|redirect=1}}に関する世界的傾向は、あまり分かっていない。世界保健機関(WHO)は、世界中で人々がより活動性の低い娯楽を好むようになってきていると指摘しているが、フィンランドの研究では増加傾向が示され<ref>{{Cite journal | vauthors = Borodulin K, Laatikainen T, Juolevi A, Jousilahti P | title = Thirty-year trends of physical activity in relation to age, calendar time and birth cohort in Finnish adults | journal = European Journal of Public Health | volume = 18 | issue = 3 | pages = 339–44 | date = June 2008 | pmid = 17875578 | doi = 10.1093/eurpub/ckm092 | type = Research Support | doi-access = free }}</ref>、米国の研究では余暇の身体活動に大きな変化はないことが示されている<ref>{{Cite journal | vauthors = Brownson RC, Boehmer TK, Luke DA | title = Declining rates of physical activity in the United States: what are the contributors? | journal = Annual Review of Public Health | volume = 26 | pages = 421–43 | year = 2005 | pmid = 15760296 | doi = 10.1146/annurev.publhealth.26.021304.144437 |doi-access=free| type = Review }}</ref>。子どもの身体活動は、有意な要因ではない可能性がある<ref name=Wil2011>{{Cite journal | vauthors = Wilks DC, Sharp SJ, Ekelund U, Thompson SG, Mander AP, Turner RM, Jebb SA, Lindroos AK | title = Objectively measured physical activity and fat mass in children: a bias-adjusted meta-analysis of prospective studies | journal = PLOS ONE | volume = 6 | issue = 2 | pages = e17205 | date = February 2011 | pmid = 21383837 | pmc = 3044163 | doi = 10.1371/journal.pone.0017205 | bibcode = 2011PLoSO...617205W | doi-access = free }}</ref>。 |
|||
子供と大人の両方において、テレビ視聴時間と肥満のリスクとの間に関連がある<ref>{{Cite journal | vauthors = Gortmaker SL, Must A, Sobol AM, Peterson K, Colditz GA, Dietz WH | title = Television viewing as a cause of increasing obesity among children in the United States, 1986–1990 | journal = Archives of Pediatrics & Adolescent Medicine | volume = 150 | issue = 4 | pages = 356–62 | date = April 1996 | pmid = 8634729 | doi = 10.1001/archpedi.1996.02170290022003 | type = Review }}</ref><ref>{{Cite journal | vauthors = Vioque J, Torres A, Quiles J | title = Time spent watching television, sleep duration and obesity in adults living in Valencia, Spain | journal = International Journal of Obesity and Related Metabolic Disorders | volume = 24 | issue = 12 | pages = 1683–8 | date = December 2000 | pmid = 11126224 | doi = 10.1038/sj.ijo.0801434 | s2cid = 26129544 | type = Research Support | doi-access = }}</ref><ref>{{Cite journal | vauthors = Tucker LA, Bagwell M | title = Television viewing and obesity in adult females | journal = American Journal of Public Health | volume = 81 | issue = 7 | pages = 908–11 | date = July 1991 | pmid = 2053671 | pmc = 1405200 | doi = 10.2105/AJPH.81.7.908 }}</ref>。メディアへの接触が増えると小児肥満の割合が増え、テレビ視聴時間と小児肥満の割合は比例関係にある<ref>{{Cite web|url=http://ipsdweb.ipsd.org/uploads/IPPC/CSM%20Media%20Health%20Report.pdf |title=Media + Child and Adolescent Health: A Systematic Review |publisher=Common Sense Media |year=2008 | vauthors = Emanuel EJ |access-date=6 April 2009}}</ref>。 |
|||
もう1つのメカニズムとして、脂肪細胞から単球走化性タンパク質であるMCP-1が遊離され、MCP-1は[[単球]]を引き寄せ、細胞外に出た単球は活性化されて[[マクロファージ]]となる。このマクロファージは脂肪細胞の周囲に集積し、ここから[[腫瘍壊死因子]]として知られる[[TNFα]]を分泌する。TNFαが受容体に結合するとセリン・スレオニンキナーゼであるJNK(c-Jun amino-terminal kinase)がインスリン受容体基質であるIRS1タンパクのセリン残基をリン酸化する。この経路でも上記メカニズムと同様にインスリン抵抗性となる。また、TNFαは、GLUT4の発現を抑制する作用もある。TNFαのこれらの作用は著明なインスリン抵抗性を示す{{信頼性の低い医学の情報源|date=2024年8月}}<ref name=hoshi/>。 |
|||
=== 喫煙 === |
|||
さらに加えて、脂肪細胞から分泌される[[アディポネクチン]]は、TNFαや遊離脂肪酸と異なり、インスリン受容体の感受性を上げるが、脂肪細胞の肥大化によりアディポネクチンの分泌が低下し、結果としてインスリン抵抗性を示す{{信頼性の低い医学の情報源|date=2024年8月}}<ref name=hoshi/>。 |
|||
喫煙は個人の体重に有意な影響を与える。禁煙した人は10年間で、男性で平均4.4kgの、女性では平均5.0キログラムの体重増加が見られる<ref>{{Cite journal|date=November 1995|title=The influence of smoking cessation on the prevalence of overweight in the United States|journal=The New England Journal of Medicine|volume=333|issue=18|pages=1165–70|doi=10.1056/NEJM199511023331801|pmid=7565970|vauthors=Flegal KM, Troiano RP, Pamuk ER, Kuczmarski RJ, Campbell SM|doi-access=free}}</ref>。しかし、喫煙率の変化は肥満率全体にはほとんど影響を与えていない<ref>{{Cite journal|date=April 2008|title=Consequences of smoking for body weight, body fat distribution, and insulin resistance|journal=The American Journal of Clinical Nutrition|volume=87|issue=4|pages=801–9|doi=10.1093/ajcn/87.4.801|pmid=18400700|vauthors=Chiolero A, Faeh D, Paccaud F, Cornuz J|type=Review|doi-access=free}}</ref>。喫煙と禁煙:重度喫煙者は肥満度が大きい傾向にある。これまでの喫煙の本数と期間が大きいと禁煙後の体重増加が大きい{{Sfn|日本肥満学会|2022|pp=35-36}}。 |
|||
== |
===遺伝=== |
||
{{Main|{{仮リンク|遺伝と肥満|en|Genetics of obesity|redirect=1}}}} |
|||
日本肥満学会による診療ガイドラインでは、次のものが肥満症の要因として挙げられている。 |
|||
[[ファイル:La monstrua desnuda (1680), de Juan Carreño de Miranda..jpg|thumb|upright=1.3|alt=A painting of a dark haired pink cheeked obese nude young female leaning against a table. She is holding grapes and grape leaves in her left hand which cover her genitalia.|1680年に[[フアン・カレーニョ・デ・ミランダ]]が描いた"La Monstrua Desnuda"(裸の怪物)は、[[プラダー・ウィリー症候群]]と推定される少女を描いた絵画である<ref>{{Cite web |url=http://www.esst.org/newsletter2000.htm |title=Case Study: Cataplexy and SOREMPs Without Excessive Daytime Sleepiness in Prader Willi Syndrome. Is This the Beginning of Narcolepsy in a Five Year Old? | vauthors = Jones M |publisher=European Society of Sleep Technologists |access-date=6 April 2009 |url-status=live |archive-url=https://web.archive.org/web/20090413185433/http://www.esst.org/newsletter2000.htm |archive-date=13 April 2009 }}</ref>。 |
|||
]] |
|||
* 食生活:エネルギー摂取量の過多は体重増加をきたす。糖質摂取割合が大きいことは肥満と関連し、タンパク質摂取割合が小さいこともまた肥満と関連する。早食いはエネルギー摂取量とは独立して肥満と関連する{{Sfn|日本肥満学会|2022|pp=33-34}}。 |
|||
他の多くの疾患と同様に、肥満は遺伝的要因と環境的要因の相互作用の結果である<ref>{{Cite journal | vauthors = Albuquerque D, Nóbrega C, Manco L, Padez C | title = The contribution of genetics and environment to obesity | journal = British Medical Bulletin | volume = 123 | issue = 1 | pages = 159–173 | date = September 2017 | pmid = 28910990 | doi = 10.1093/bmb/ldx022 | doi-access = free }}</ref>。[[食欲]]と[[代謝]]を制御する様々な[[遺伝子]]における[[多型]]は、十分な量の食物エネルギーが存在する場合に肥満の素因になりやすい。2006年現在、好ましい環境が存在する場合、[[ヒトゲノム]]上の41以上の部位が肥満の発症に関連していることが分かっている<ref>{{Cite journal | vauthors = Poirier P, Giles TD, Bray GA, Hong Y, Stern JS, Pi-Sunyer FX, Eckel RH | title = Obesity and cardiovascular disease: pathophysiology, evaluation, and effect of weight loss | journal = Arteriosclerosis, Thrombosis, and Vascular Biology | volume = 26 | issue = 5 | pages = 968–76 | date = May 2006 | pmid = 16627822 | doi = 10.1161/01.ATV.0000216787.85457.f3 | type = Review | citeseerx = 10.1.1.508.7066 | s2cid = 6052584 }}</ref>。{{仮リンク|FTO遺伝子|en|FTO gene|redirect=1}}(脂肪量および肥満に関連する遺伝子)のコピーを2つ持つ人は、 リスク[[対立遺伝子]]を持たない人々と比較して、平均で3~4kg体重が多く、肥満リスクが1.67倍高いことが分かっている<ref>{{Cite journal | vauthors = Loos RJ, Bouchard C | title = FTO: the first gene contributing to common forms of human obesity | journal = Obesity Reviews | volume = 9 | issue = 3 | pages = 246–50 | date = May 2008 | pmid = 18373508 | doi = 10.1111/j.1467-789X.2008.00481.x | s2cid = 23487924 | type = Review }}</ref>。[[遺伝率]]によるBMIの違いは、調査対象の集団によって6%~85%と差がある<ref>{{Cite journal | vauthors = Yang W, Kelly T, He J | title = Genetic epidemiology of obesity | journal = Epidemiologic Reviews | volume = 29 | pages = 49–61 | year = 2007 | pmid = 17566051 | doi = 10.1093/epirev/mxm004 | type = Review | doi-access = }}</ref>。肥満は、[[プラダー・ウィリー症候群]]、{{仮リンク|バルデー・ビードル症候群|en|Bardet–Biedl syndrome|redirect=1}}、{{仮リンク|コーエン症候群|en|Cohen syndrome|redirect=1}}などのいくつかの症候群における主な特徴である。(「非症候性肥満」という用語は、これらの状態を除外するために用いられることもある)<ref name="pmid19506576">{{Cite journal | vauthors = Walley AJ, Asher JE, Froguel P | title = The genetic contribution to non-syndromic human obesity | journal = Nature Reviews. Genetics | volume = 10 | issue = 7 | pages = 431–42 | date = July 2009 | pmid = 19506576 | doi = 10.1038/nrg2594 | s2cid = 10870369 | type = Review }}</ref>。早期発症の重度肥満(10歳以前の発症と、[[標準偏差]]3倍以上の正常BMIからの逸脱によって定義される)を持つ人々では、7%がDNAの[[点突然変異]]を有している<ref>{{Cite journal | vauthors = Farooqi S, O'Rahilly S | title = Genetics of obesity in humans | journal = Endocrine Reviews | volume = 27 | issue = 7 | pages = 710–18 | date = December 2006 | pmid = 17122358 | doi = 10.1210/er.2006-0040 | type = Review | doi-access = free }}</ref>。 |
|||
特定の遺伝子ではなく遺伝パターンに焦点を当てた研究では、{{仮リンク|親の肥満|en|parental obesity|redirect=1|label=両親が肥満}}である場合、その子供たちの80%が肥満であることが判明している。これに対し、両親が標準体重の場合、その子供たちが肥満である割合は10%未満である<ref>{{Cite book| vauthors = Kolata G |title=Rethinking thin: The new science of weight loss – and the myths and realities of dieting |publisher=Picador |year=2007 |page=122 |isbn=978-0-312-42785-6}}</ref>。同じ環境にさらされても、その人の遺伝的素因によって肥満のリスクは異なる<ref>{{Cite journal | vauthors = Walley AJ, Asher JE, Froguel P | title = The genetic contribution to non-syndromic human obesity | journal = Nature Reviews. Genetics | volume = 10 | issue = 7 | pages = 431–42 | date = July 2009 | pmid = 19506576 | doi = 10.1038/nrg2594 | s2cid = 10870369 | type = Review | quote = However, it is also clear that genetics greatly influences this situation, giving individuals in the same 'obesogenic' environment significantly different risks of becoming obese. }}</ref>。{{仮リンク|倹約遺伝子仮説|en|thrifty gene hypothesis|redirect=1}}は、人類の進化の過程で食糧が不足していたため、人々は肥満になりやすいと仮定している<ref name=":14">{{Cite journal|last=O’Rourke|first=Robert W.|date=2014-04|title=Metabolic thrift and the genetic basis of human obesity|url=https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4057799/#:~:text=In%201962,%20James%20Neel,%20a,against%20the%20detrimental%20impact%20of|journal=Annals of surgery|volume=259|issue=4|pages=642–648|doi=10.1097/SLA.0000000000000361|issn=0003-4932|pmc=4057799|pmid=24368636}}</ref>。食物が豊富に手に入る時期に脂肪としてエネルギーを蓄えることで、食物の入手が不安定な時期に有利になる<ref name=":14" />。また、脂肪の蓄えが多い個体は[[飢饉]]を生き延びる可能性が高くなる<ref name=":14" />。しかし、脂肪を蓄えるこの傾向は、食糧供給が安定している社会では不適応となる<ref name=":14" />。しかし、この理論はさまざまな批判をうけており、{{仮リンク|遺伝的浮動仮説|en|drifty gene hypothesis|redirect=1}}<ref>{{Cite journal|last=Speakman|first=J. R.|date=2008-11|title=Thrifty genes for obesity, an attractive but flawed idea, and an alternative perspective: the ‘drifty gene’ hypothesis|url=https://www.nature.com/articles/ijo2008161|journal=International Journal of Obesity|volume=32|issue=11|pages=1611–1617|language=en|doi=10.1038/ijo.2008.161|issn=1476-5497}}</ref>や{{仮リンク|倹約表現型|en|thrifty phenotype|redirect=1|label=倹約表現型仮説}}<ref>{{Cite journal|last=Hales|first=C. N.|last2=Barker|first2=D. J.|date=2001|title=The thrifty phenotype hypothesis|url=https://pubmed.ncbi.nlm.nih.gov/11809615/|journal=British Medical Bulletin|volume=60|pages=5–20|doi=10.1093/bmb/60.1.5|issn=0007-1420|pmid=11809615}}</ref>など、進化論に基づく他の理論も提案されている。 |
|||
* 飲酒:多量飲酒はエネルギー過剰摂取を介して体重増加リスクとなる{{Sfn|日本肥満学会|2022|p=34}}。 |
|||
===他の疾患の影響=== |
|||
特定の心身の疾患や、その治療に用いられる医薬品は、肥満のリスクを高める可能性がある。肥満のリスクを高める内科的疾患には、いくつかの稀な遺伝疾患(上記に列挙)や、先天性または後天性の、[[甲状腺機能低下症]]、[[クッシング症候群]]、{{仮リンク|成長ホルモン欠乏症|en|growth hormone deficiency|redirect=1}}<ref>{{Cite journal | vauthors = Rosén T, Bosaeus I, Tölli J, Lindstedt G, Bengtsson BA | title = Increased body fat mass and decreased extracellular fluid volume in adults with growth hormone deficiency | journal = Clinical Endocrinology | volume = 38 | issue = 1 | pages = 63–71 | date = January 1993 | pmid = 8435887 | doi = 10.1111/j.1365-2265.1993.tb00974.x | s2cid = 25725625 }}</ref>、[[むちゃ食い障害]]や[[夜間摂食症候群|夜食摂食症候群]]などの[[摂食障害]]がある<ref name=HaslamJames/>。しかし、肥満は精神疾患とは見なされていないため、 [[精神障害の診断と統計マニュアル|DSM-IVR]]では精神疾患としてリストアップされていない<ref>{{Cite journal | vauthors = Zametkin AJ, Zoon CK, Klein HW, Munson S | title = Psychiatric aspects of child and adolescent obesity: a review of the past 10 years | journal = Journal of the American Academy of Child and Adolescent Psychiatry | volume = 43 | issue = 2 | pages = 134–50 | date = February 2004 | pmid = 14726719 | doi = 10.1097/00004583-200402000-00008 | type = Review }}</ref>。精神疾患患者は、精神疾患のない患者よりも、肥満および過体重のリスクが高い<ref>{{Cite journal|vauthors=Chiles C, van Wattum PJ |title=Psychiatric aspects of the obesity crisis |journal=Psychiatr Times |year=2010 |volume=27 |issue=4 |pages=47–51}}</ref>。肥満と抑うつは相互に影響し合い、肥満はうつ病のリスクを高め、またうつ病は肥満を発症する可能性を高める<ref name="Luppino2010rev">{{Cite journal |vauthors=Luppino FS, de Wit LM, Bouvy PF, Stijnen T, Cuijpers P, Penninx BW, Zitman FG |date=March 2010 |title=Overweight, obesity, and depression: a systematic review and meta-analysis of longitudinal studies |journal=Archives of General Psychiatry |volume=67 |issue=3 |pages=220–9 |doi=10.1001/archgenpsychiatry.2010.2 |pmid=20194822 |doi-access=free}}</ref>。 |
|||
=== 薬剤誘発性肥満 === |
|||
* 身体活動:生活活動を含む日常の身体活動量の増加は肥満を抑制する。定期的な運動と食事介入の併用は肥満予防効果を高める{{Sfn|日本肥満学会|2022|p=|pp=34-35}}。 |
|||
特定の薬は体重増加や{{仮リンク|体組成|en|body composition|redirect=1}}の変化を引き起こすことがある。これには[[非定型抗精神病薬]]、[[抗うつ薬]]、[[ステロイド]]、特定の[[抗てんかん薬|抗けいれん薬]]([[フェニトイン]]および[[バルプロ酸ナトリウム|バルプロ酸]])、および一部の[[経口避妊薬]]が含まれる<ref name=HaslamJames/>。糖尿病治療薬である、[[スルホニルウレア|スルホニル尿素薬]]、[[インスリン]]、[[チアゾリジン]]関連薬にも体重増加作用がある{{Sfn|日本肥満学会|2022|p=72}}が、著明な高血糖に対するインスリン投与は肥満症を理由にためらってはならない{{Sfn|日本肥満学会|2022|p=72}}。 |
|||
===経済的要因=== |
|||
* 睡眠:短時間睡眠は体重増加と関連する{{Sfn|日本肥満学会|2022|p=|pp=34-35}}。 |
|||
{{Main|{{仮リンク|肥満の社会的要因|en|Social determinants of obesity|redirect=1}}}} |
|||
[[ファイル:Yamai no Soshi - Obesity.JPG|thumb|upright=1.3|[[病草紙]](12世紀後半)には、金持ちの病気と考えられていた肥満の女性の貸金業者が描かれている。 |
|||
]] |
|||
* 喫煙と禁煙:重度喫煙者は肥満度が大きい傾向にある。これまでの喫煙の本数と期間が大きいと禁煙後の体重増加が大きい{{Sfn|日本肥満学会|2022|pp=35-36}}。 |
|||
[[ファイル:More adults are obese in more unequal rich countries (cropped).jpg|thumb|upright=1.3|先進国における肥満は、[[経済的不平等]]と相関関係にある。]] |
|||
肥満を理解する上で遺伝的影響は重要であるが、特定の国々や世界全体でみられる劇的な増加を完全に説明することはできない<ref>{{Cite journal | vauthors = Yach D, Stuckler D, Brownell KD | title = Epidemiologic and economic consequences of the global epidemics of obesity and diabetes | journal = Nature Medicine | volume = 12 | issue = 1 | pages = 62–6 | date = January 2006 | pmid = 16397571 | doi = 10.1038/nm0106-62 | s2cid = 37456911 }}</ref><ref>{{Cite journal|last=Bouchard|first=Claude|date=2021-05|title=Genetics of Obesity: What We Have Learned Over Decades of Research|url=https://pubmed.ncbi.nlm.nih.gov/33899337/|journal=Obesity (Silver Spring, Md.)|volume=29|issue=5|pages=802–820|doi=10.1002/oby.23116|issn=1930-739X|pmid=33899337}}</ref><ref>{{Cite journal|last=Albuquerque|first=David|last2=Nóbrega|first2=Clévio|last3=Manco|first3=Licínio|last4=Padez|first4=Cristina|date=2017-09-01|title=The contribution of genetics and environment to obesity|url=https://academic.oup.com/bmb/article/123/1/159/3930933|journal=British Medical Bulletin|volume=123|issue=1|pages=159–173|language=en|doi=10.1093/bmb/ldx022|issn=0007-1420}}</ref>。エネルギー消費量がエネルギー収入量を上回ると体重が増加することは個人単位では認められているが、社会規模でのこれら2つの要因の変化の原因については多くの議論がある。原因については多くの説があるが、ほとんどの人はさまざまな要因の組み合わせであると考えている。 |
|||
* 心理社会的・社会経済的要因:ストレスなどの真理特性や居住地域などの社会的特性も、食事や身体活動に影響することで肥満度と関連する{{Sfn|日本肥満学会|2022|pp=35-36}}。 |
|||
[[社会階級]]とBMIの相関関係は世界的に様々である。1989年の研究では、先進国では社会階級の高い女性は肥満になりにくいことが分かった。男性の間では、社会階級の違いで有意な差は見られなかった。発展途上国では、社会階級の高い女性、男性、子供は肥満率が高かった<ref>{{Cite journal|author-link2=Albert Stunkard| vauthors = Sobal J, Stunkard AJ | title = Socioeconomic status and obesity: a review of the literature | journal = Psychological Bulletin | volume = 105 | issue = 2 | pages = 260–75 | date = March 1989 | pmid = 2648443 | doi = 10.1037/0033-2909.105.2.260 | type = Review }}</ref>。2007年に同じ研究を繰り返したところ、同じ関係が見られたが、その関係性は弱まっていた。相関関係の強さの減少は、グローバル化の影響によるものと考えられている<ref name="McLaren2007">{{Cite journal | vauthors = McLaren L | title = Socioeconomic status and obesity | journal = Epidemiologic Reviews | volume = 29 | pages = 29–48 | year = 2007 | pmid = 17478442 | doi = 10.1093/epirev/mxm001 | type = Review | doi-access = free }}</ref>。先進国では、成人の肥満の度合い、および過体重の十代の子供の割合は、[[経済的不平等]]と相関している。同様の関係は米国の州間でも見られ、より不平等な州では、より高い社会階級に属する成人でも肥満の割合が高い<ref name="spirit">{{Cite book|title=The Spirit Level: Why More Equal Societies Almost Always Do Better | vauthors = Wilkinson R, Picket K |author-link1=Richard G. Wilkinson |publisher=Allen Lane |location=London |isbn=978-1-84614-039-6 |year=2009 |pages=91–101|title-link=The Spirit Level: Why More Equal Societies Almost Always Do Better }}</ref>。 |
|||
* 職業要因:労働時間の長さ、交代勤務の有無、職階は食習慣や身体活動に影響することで肥満度と関連する{{Sfn|日本肥満学会|2022|pp=36-37}}。 |
|||
BMIと社会階級の関連性については、多くの説明が提示されている。先進国では富裕層はより質の良い食品を購入できる余裕があり、スリムな体型を維持する社会的圧力も大きく、また、[[フィットネス]]に対する期待が大きいと共にその機会もより多いと考えられている<ref name="McLaren2007" />。[[発展途上国]]では、食料を買う余裕、肉体労働による高いエネルギー消費、体格の大きな人を好む文化的価値観が、観察されているパターンに寄与していると考えられている<ref name="McLaren2007" />。人の体重に対する考え方も肥満の一因となることがある。BMIの経時的変化には、友人、兄弟姉妹、配偶者間で相関関係があることが分かっている<ref>{{Cite journal | vauthors = Christakis NA, Fowler JH | title = The spread of obesity in a large social network over 32 years | journal = The New England Journal of Medicine | volume = 357 | issue = 4 | pages = 370–9 | date = July 2007 | pmid = 17652652 | doi = 10.1056/NEJMsa066082 | type = Research Support | citeseerx = 10.1.1.581.4893 | s2cid = 264194973 }}</ref>。ストレスや社会的地位の低さを認識することは、肥満のリスクを高めるようである<ref name="spirit" /><ref>{{Cite journal | vauthors = Björntorp P | title = Do stress reactions cause abdominal obesity and comorbidities? | journal = Obesity Reviews | volume = 2 | issue = 2 | pages = 73–86 | date = May 2001 | pmid = 12119665 | doi = 10.1046/j.1467-789x.2001.00027.x | s2cid = 23665421 }}</ref><ref>{{Cite journal | vauthors = Goodman E, Adler NE, Daniels SR, Morrison JA, Slap GB, Dolan LM | title = Impact of objective and subjective social status on obesity in a biracial cohort of adolescents | journal = Obesity Research | volume = 11 | issue = 8 | pages = 1018–26 | date = August 2003 | pmid = 12917508 | doi = 10.1038/oby.2003.140 | type = Research Support }}</ref>。 |
|||
* 性ホルモン、加齢:加齢に伴う[[エストロゲン]]や[[アンドロゲン]]の減少が体脂肪の増加をきたすことが報告されている{{Sfn|日本肥満学会|2022|pp=36-37}}。 |
|||
米国では、子供の数が多いほどその親の肥満のリスクが高くなる。女性のリスクは子供一人につき7%増加し、男性のリスクは子供一人につき4%増加する<ref>{{Cite journal | vauthors = Weng HH, Bastian LA, Taylor DH, Moser BK, Ostbye T | title = Number of children associated with obesity in middle-aged women and men: results from the health and retirement study | journal = Journal of Women's Health | volume = 13 | issue = 1 | pages = 85–91 | year = 2004 | pmid = 15006281 | doi = 10.1089/154099904322836492 | type = Comparative Study }}</ref>。これは、扶養家族がいると、西洋では親の運動量が減少するという事実によって、ある程度説明できるかもしれない<ref>{{Cite journal | vauthors = Bellows-Riecken KH, Rhodes RE | title = A birth of inactivity? A review of physical activity and parenthood | journal = Preventive Medicine | volume = 46 | issue = 2 | pages = 99–110 | date = February 2008 | pmid = 17919713 | doi = 10.1016/j.ypmed.2007.08.003 | type = Review }}</ref>。 |
|||
* 胎児期および出生後の栄養状態:妊娠期の母体の過剰な体重増加、喫煙や、母乳栄養期間の短さなどが、出生時のその後の肥満リスクと関連することが報告されている。低出生体重とその後の肥満との関連を明確に示した報告はあまりない{{Sfn|日本肥満学会|2022|pp=36-37}}。 |
|||
発展途上国では、都市化が肥満率増加の一因となっている。中国では、肥満の割合は全体で5%以下であるが、一部の都市では肥満の割合が20%を超えるところもある<ref>{{Cite web|url=https://www.who.int/dietphysicalactivity/media/en/gsfs_obesity.pdf |title=Obesity and Overweight |publisher=[[世界保健機関|World Health Organization]] |access-date=22 February 2009}}</ref>。その理由の一部として、都市設計の問題(身体活動のための公共スペースが不十分など)が挙げられる<ref name="Pediatric Fitness" />。自動車での移動時間が長くなるほど、自転車や徒歩などの{{仮リンク|アクティブモビリティ|en|Active mobility|redirect=1}}が選ばれなくなり、肥満のリスクが高まる<ref>{{Cite journal | vauthors = McCormack GR, Virk JS | title = Driving towards obesity: a systematized literature review on the association between motor vehicle travel time and distance and weight status in adults | journal = Preventive Medicine | volume = 66 | pages = 49–55 | date = September 2014 | pmid = 24929196 | doi = 10.1016/j.ypmed.2014.06.002 | hdl = 1880/115549 | s2cid = 12470420 | hdl-access = free }}</ref><ref>{{Cite journal | vauthors = King DM, Jacobson SH | title = What Is Driving Obesity? A Review on the Connections Between Obesity and Motorized Transportation | journal = Current Obesity Reports | volume = 6 | issue = 1 | pages = 3–9 | date = March 2017 | pmid = 28243840 | doi = 10.1007/s13679-017-0238-y | s2cid = 207474312 }}</ref>。 |
|||
== 専門機関による勧告 == |
|||
肥満への対処として、食事と運動など生活習慣の改善を行う[[行動療法]]([[食餌療法]]、[[運動療法]])が有効である<ref name="jasso2022">[http://www.jasso.or.jp/data/magazine/pdf/medicareguide2022_09.pdf 肥満症診療ガイドライン2022 5章 肥満症の治療と管理] - [http://www.jasso.or.jp/contents/magazine/journal.html 日本肥満学会肥満症診療ガイドライン2022]{{要ページ番号|date=2024年8月}}</ref><ref>{{Cite journal|last=Marc-André Cornier|first=M. D.|date=2022-12-14|title=A Review of Current Guidelines for the Treatment of Obesity|url=https://www.ajmc.com/view/review-of-current-guidelines-for-the-treatment-of-obesity|volume=28|language=en}}</ref><ref>{{Cite journal|author=吉松 博信|date=2004-03-11|title=肥満症治療のアプローチ|url=https://jams.med.or.jp/event/doc/124124.pdf|journal=第 124 回日本医学会シンポジウム|pages=124-136}}</ref>。 |
|||
[[発展途上国]]における肥満率の上昇には、幼少期の[[栄養不良]]が影響していると考えられている<ref name="DC2001">{{Cite journal | vauthors = Caballero B | title = Introduction. Symposium: Obesity in developing countries: biological and ecological factors | journal = The Journal of Nutrition | volume = 131 | issue = 3 | pages = 866S–870S | date = March 2001 | pmid = 11238776 | doi = 10.1093/jn/131.3.866s | type = Review | doi-access = free }}</ref>。栄養不良の期間に起こる内分泌系の変化は、再び食物から得られるエネルギーが利用可能になると、脂肪の蓄積を促進する可能性がある<ref name="DC2001" />。 |
|||
既に肥満症となっている人の治療では食餌療法が基本であり<ref name="jasso2022"/>、肥満の予防には運動が有効である<ref name="jasso2022"/>と日本肥満学会は推奨する。 |
|||
===細菌とウイルス=== |
|||
[[世界保健機関]](WHO)は、肥満問題に対する戦略として以下を挙げている<ref>村上直久『世界は食の安全を守れるか―食品パニックと危機管理』(平凡社新書)151頁。ISBN 978-4582852370。</ref>。 |
|||
{{See also|{{仮リンク|感染性肥満|en|Infectobesity|redirect=1}}}} |
|||
* 砂糖、脂肪、[[動物性脂肪]]の摂取制限<ref name = "WHO Obesity and overweight" >{{Cite web |url = http://www.who.int/dietphysicalactivity/publications/facts/obesity/en/ |title = Obesity and overweight |date = 2004 |work = The World Health Organization |archive-url = https://web.archive.org/web/20040604112443/http://www.who.int/dietphysicalactivity/publications/facts/obesity/en/ |archive-date = 2004-06-04 |access-date = 2023-10-20 }}</ref> |
|||
[[腸内細菌叢]]は、痩せている人と肥満の人では異なることが示されている<ref name=":2">{{Cite journal|date=April 2008|title=Gut microbiota and its possible relationship with obesity|journal=Mayo Clinic Proceedings|volume=83|issue=4|pages=460–9|doi=10.4065/83.4.460|pmid=18380992|vauthors=DiBaise JK, Zhang H, Crowell MD, Krajmalnik-Brown R, Decker GA, Rittmann BE|type=Review|doi-access=free}}</ref>。腸内細菌叢が代謝能力に影響を与える可能性があるという指摘もある<ref name=":2" />。つまり、エネルギー収穫能力を向上させて肥満に寄与すると考えられている<ref name=":2" />。これらの違いが肥満の直接的な原因であるか、あるいは結果であるかは、まだ明確に特定されていない<ref name=":2" />。また、小児期の抗生物質使用も、その後の肥満と関連している<ref>{{Cite journal |title=Antibiotics: repeated treatments before the age of two could be a factor in obesity |journal=Prescrire International |date=2018 |url=http://english.prescrire.org/en/(X(1))/81/168/55076/0/2018/ArchiveNewsDetails.aspx?page=1 |access-date=2 July 2018}}</ref><ref name=Cox2015/>。 |
|||
* 食品の広告を制限する |
|||
* 税制を活用する([[砂糖税]]を導入する) |
|||
* 子供へのジャンクフードの販売を制限する |
|||
* 症候性肥満では[[原疾患]]の改善に努める |
|||
ヒトおよびいくつかの異なる動物種において、ウイルスと肥満の関連が認められている。これらの関連が肥満率の上昇にどの程度寄与しているかは、まだ解明されていない<ref>{{Cite journal | vauthors = Falagas ME, Kompoti M | title = Obesity and infection | journal = The Lancet. Infectious Diseases | volume = 6 | issue = 7 | pages = 438–46 | date = July 2006 | pmid = 16790384 | doi = 10.1016/S1473-3099(06)70523-0 | type = Review }}</ref>。 |
|||
=== 食生活 === |
|||
[[2003年]]、世界保健機関は、肥満について、「高カロリー食品、[[動物性脂肪]]、[[ファーストフード|ファストフード]]、砂糖を含んだジュースの過剰摂取が原因である」と発表した<ref>{{Cite journal|last=御堂|first=直樹|date=2011|title=日本に肥満者が少ないのは加糖飲料の摂取量が少ないためか?|url=https://www.jstage.jst.go.jp/article/cookeryscience/44/1/44_79/_article/-char/ja/|journal=日本調理科学会誌|volume=44|issue=1|pages=79–84|doi=10.11402/cookeryscience.44.79}}</ref>。 |
|||
=== その他の肥満に関連する因子 === |
|||
[[2014年]]、世界保健機関は、肥満と口腔の健康に関する[[システマティック・レビュー|体系的批評]]を元に<ref name = "MoynihanKelly2013" >{{cite journal|last1=Moynihan|first1=P. J.|last2=Kelly|first2=S. A. M.|title=Effect on Caries of Restricting Sugars Intake: Systematic Review to Inform WHO Guidelines|journal=[[ジャーナル・オブ・デンタル・リサーチ|Journal of Dental Research]] |volume=93|issue=1|year=2013|pages=8-18|issn=0022-0345|doi=10.1177/0022034513508954}}</ref>、砂糖の摂取量をこれまでの1日あたり10%以下を目標とすることに加え、5%以下ではさらなる利点があるという砂糖のガイドラインのドラフトを公開した<ref>[http://www.who.int/mediacentre/news/notes/2014/consultation-sugar-guideline/en/ WHO opens public consultation on draft sugars guideline] {{リンク切れ|date=2024年8月}}(世界保健機関)</ref>。具体的には、砂糖の摂取量は「1日にティースプーン6杯分以内(約25グラム)に抑えること」としている。 |
|||
{{Seealso|{{仮リンク|睡眠と体重|en|sleep and weight|redirect=1}}}} |
|||
睡眠不足も肥満と関係している{{Sfn|日本肥満学会|2022|p=|pp=34-35}}<ref name="Cap2008">{{Cite journal | vauthors = Cappuccio FP, Taggart FM, Kandala NB, Currie A, Peile E, Stranges S, Miller MA | title = Meta-analysis of short sleep duration and obesity in children and adults | journal = Sleep | volume = 31 | issue = 5 | pages = 619–626 | date = May 2008 | pmid = 18517032 | pmc = 2398753 | doi = 10.1093/sleep/31.5.619 }}</ref>。どちらが原因でどちらが結果であるかは不明である<ref name="Cap2008" />。睡眠不足が体重増加につながるとしても、それが有意な程度であるのか、あるいは睡眠時間を増やすことが有益であるのかも不明である<ref>{{Cite journal | vauthors = Horne J | title = Obesity and short sleep: unlikely bedfellows? | journal = Obesity Reviews | volume = 12 | issue = 5 | pages = e84–e94 | date = May 2011 | pmid = 21366837 | doi = 10.1111/j.1467-789X.2010.00847.x | s2cid = 23948346 | doi-access = free }}</ref>。 |
|||
多量飲酒はエネルギー過剰摂取を介して体重増加リスクとなる{{Sfn|日本肥満学会|2022|p=34}}。 |
|||
===運動療法=== |
|||
[[日本動脈硬化学会]]、[[日本高血圧学会]]、[[日本糖尿病学会]]、[[日本老年医学会]]は肥満の治療における運動療法として中強度の[[有酸素運動]](ただし慣れるまでは強度を上げすぎないこと)を推奨する<ref name="jasso2022"/>。この他、レジスタンス運動も推奨されることがある<ref name="jasso2022"/><ref>{{Cite web |title=肥満の運動療法とは {{!}} 健康長寿ネット |url=https://www.tyojyu.or.jp/net/kenkou-tyoju/shippei-undou/undou-himan.html |website=www.tyojyu.or.jp |access-date=2024-08-11}}</ref><ref name=tyojyu>{{cite web | title=肥満の運動療法とは | website=公益財団法人 長寿科学振興財団 | url=https://www.tyojyu.or.jp/net/kenkou-tyoju/shippei-undou/undou-himan.html | access-date=2023-10-24}}</ref>。 |
|||
ストレスなどの心理特性や居住地域などの社会的特性も、食事や身体活動に影響することで肥満度と関連する{{Sfn|日本肥満学会|2022|pp=35-36}}。労働時間の長さ、交代勤務の有無、職階は食習慣や身体活動に影響することで肥満度と関連する{{Sfn|日本肥満学会|2022|pp=36-37}}。 |
|||
運動療法は食事療法と組み合せて行われる<ref name=tyojyu/>。世界保健機関(WHO)は肥満の原因として、不健康な食生活に加え、身体運動の欠如 ("physical inactivity")を挙げる<ref name="WHO2021">{{cite web | title=Obesity and overweight | website=World Health Organization (WHO) | date=2021-06-09 | url=https://www.who.int/news-room/fact-sheets/detail/obesity-and-overweight | access-date=2023-10-24}}</ref>。 |
|||
加齢に伴う[[エストロゲン]]や[[アンドロゲン]]の減少が体脂肪の増加をきたすことが報告されている{{Sfn|日本肥満学会|2022|pp=36-37}}。 |
|||
== 治療法 == |
|||
肥満の治療方法としては、[[食事療法]]と[[運動療法]]の2つであると言われる<ref name = CADG2006 >{{cite journal |author=Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E |title=2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary |journal=CMAJ |volume=176 |issue=8 |pages=S1-13 |year=2007 |month=April |pmid=17420481 |pmc=1839777 |doi=10.1503/cmaj.061409 |url=}}</ref>。 |
|||
短期的には減量できる<ref name = Strychar >{{cite journal |author=Strychar I |title=Diet in the management of weight loss |journal=CMAJ |volume=174 |issue=1 |pages=56-63 |year=2006 |month=January |pmid=16389240 |pmc=1319349 |doi=10.1503/cmaj.045037 |url=http://www.cmaj.ca/cgi/content/full/174/1/56}}</ref>が、減量した体重を維持するのはなかなか難しく、運動と減食を続けるように、と要求されることが多い<ref>{{cite journal |author=Shick SM, Wing RR, Klem ML, McGuire MT, Hill JO, Seagle H |title=Persons successful at long-term weight loss and maintenance continue to consume a low-energy, low-fat diet |journal=J Am Diet Assoc |volume=98 |issue=4 |pages=408-13 |year=1998 |month=April |pmid=9550162 |doi=10.1016/S0002-8223(98)00093-5}}</ref><ref>{{cite journal |author=Tate DF, Jeffery RW, Sherwood NE, Wing RR |title=Long-term weight losses associated with prescription of higher physical activity goals. Are higher levels of physical activity protective against weight regain? |journal=Am. J. Clin. Nutr. |volume=85 |issue=4 |pages=954-9 |date=1 April 2007|pmid=17413092 |url=http://www.ajcn.org/cgi/content/full/85/4/954}}</ref>。生活習慣の改善を伴った長期的な減量成功率は、「2 - 20%」とされている<ref>{{cite journal |author= Wing, Rena R; Phelan, Suzanne|title=Science-Based Solutions to Obesity: What are the Roles of Academia, Government, Industry, and Health Care? Proceedings of a symposium, Boston, Massachusetts, USA, 10-11 March 2004 and Anaheim, California, USA, 2 October 2004 |journal=Am. J. Clin. Nutr. |volume=82 |issue=1 Suppl |pages=207S-273S |date=1 July 2005|pmid=16002825 |url=http://www.ajcn.org/cgi/content/full/82/1/222S }}</ref>。食生活の改善は、妊娠期における体重増加を食い止め、母子の健康を改善する<ref>{{cite journal|last=Thangaratinam|first=S|coauthors=Rogozinska, E; Jolly, K; Glinkowski, S; Roseboom, T; Tomlinson, JW; Kunz, R; Mol, BW; Coomarasamy, A; Khan, KS|title=Effects of interventions in pregnancy on maternal weight and obstetric outcomes: meta-analysis of randomised evidence|journal=BMJ (Clinical research ed.)|date=2012 May 16|volume=344|pages=e2088|pmid=22596383|pmc=3355191|doi=10.1136/bmj.e2088}}</ref>。 |
|||
環境中の、{{仮リンク|オビソゲン|en|obesogens|redirect=1}}と呼ばれる化学化合物も肥満に関与している可能性が指摘されている<ref>{{Cite journal|last=Grün|first=Felix|last2=Blumberg|first2=Bruce|date=2007-06-01|title=Perturbed nuclear receptor signaling by environmental obesogens as emerging factors in the obesity crisis|url=https://link.springer.com/article/10.1007/s11154-007-9049-x|journal=Reviews in Endocrine and Metabolic Disorders|volume=8|issue=2|pages=161–171|language=en|doi=10.1007/s11154-007-9049-x|issn=1573-2606}}</ref><ref>{{Cite journal|last=Grün|first=Felix|last2=Blumberg|first2=Bruce|date=2006-06-01|title=Environmental Obesogens: Organotins and Endocrine Disruption via Nuclear Receptor Signaling|url=https://academic.oup.com/endo/article/147/6/s50/2878376|journal=Endocrinology|volume=147|issue=6|pages=s50–s55|language=en|doi=10.1210/en.2005-1129|issn=0013-7227}}</ref>。 |
|||
肥満であることと関連する[[人格|性格特性]]もある<ref name="Ger2014">{{Cite journal | vauthors = Gerlach G, Herpertz S, Loeber S | title = Personality traits and obesity: a systematic review | journal = Obesity Reviews | volume = 16 | issue = 1 | pages = 32–63 | date = January 2015 | pmid = 25470329 | doi = 10.1111/obr.12235 | s2cid = 46500679 }}</ref>。{{仮リンク|孤独感|en|Loneliness|redirect=1}}<ref>{{Cite journal | vauthors = Lauder W, Mummery K, Jones M, Caperchione C | title = A comparison of health behaviours in lonely and non-lonely populations | journal = Psychology, Health & Medicine | volume = 11 | issue = 2 | pages = 233–245 | date = May 2006 | pmid = 17129911 | doi = 10.1080/13548500500266607 | s2cid = 24974378 }}</ref>、、[[神経症傾向]]、[[衝動性]]、報酬への過敏性は肥満の人に多く見られ、一方、[[誠実性]]や[[セルフコントロール|自制心]]は肥満の人にはあまり見られない<ref name="Ger2014" /><ref>{{Cite journal | vauthors = Jokela M, Hintsanen M, Hakulinen C, Batty GD, Nabi H, Singh-Manoux A, Kivimäki M | title = Association of personality with the development and persistence of obesity: a meta-analysis based on individual-participant data | journal = Obesity Reviews | volume = 14 | issue = 4 | pages = 315–323 | date = April 2013 | pmid = 23176713 | pmc = 3717171 | doi = 10.1111/obr.12007 | author6-link = Archana Singh-Manoux }}</ref>。しかし、このテーマに関する研究のほとんどはアンケート調査に基づいているため、これらの調査結果は性格と肥満の関係を過大評価している可能性がある。肥満の人は{{仮リンク|肥満への社会的スティグマ|en|social stigma of obesity}}を認識しており、それに応じてアンケート回答が偏っている可能性がある<ref name="Ger2014" />。同様に、子供の頃に肥満であった人の性格は、肥満に対するスティグマの影響を受けている可能性があり、これらの性格要因が肥満のリスク要因として作用しているわけではない<ref name="Ger2014" />。妊娠期の母体の過剰な体重増加、喫煙や、母乳栄養期間の短さなどが、出生時のその後の肥満リスクと関連することが報告されている{{Sfn|日本肥満学会|2022|pp=36-37}}。低出生体重とその後の肥満との関連を明確に示した報告はあまりない{{Sfn|日本肥満学会|2022|pp=36-37}}。 |
|||
グローバル化との関連では、[[貿易自由化]]が肥満と関連していることが知られている。1975年から2016年の175か国のデータに基づく研究では、肥満の蔓延は貿易の開放性と正の相関があり、その相関は発展途上国でより強いことが示された<ref> {{Cite journal | vauthors= An R et al |title=Trade openness and the obesity epidemic: a cross-national study of 175 countries during 1975-2016|journal=Annals of Epidemiology|volume=37|pages=31–36|date=July 2019|doi=10.1016/j.annepidem.2019.07.002 |pmid=31399309 }}</ref>。 |
|||
==病態生理== |
|||
{{Main|{{仮リンク|肥満の病態生理|en|Pathophysiology of obesity|redirect=1}}}} |
|||
[[ファイル:Fatmouse.jpg|thumb|upright=1.3|alt=Two white mice both with similar sized ears, black eyes, and pink noses. The body of the mouse on the left, however, is about three times the width of the normal sized mouse on the right.|[[レプチン]]を産生できないことにより肥満したマウス(左)と通常のマウス(右)]] |
|||
肥満の発生には、2つの異なるが関連するプロセスが関与していると考えられている。持続的なエネルギー収支のプラス(エネルギー摂取量がエネルギー消費量を上回る)と、体重の「セットポイント」が増加した値にリセットされることである<ref name="pmid28898979">{{Cite journal| vauthors=Schwartz MW, Seeley RJ, Zeltser LM, Drewnowski A, Ravussin E, Redman LM | display-authors=etal| title=Obesity Pathogenesis: An Endocrine Society Scientific Statement. | journal=Endocr Rev | year= 2017 | volume= 38 | issue= 4 | pages= 267–296 | pmid=28898979 | doi=10.1210/er.2017-00111 | pmc=5546881}}</ref>。2番目のプロセスは、肥満の有効な治療法を見つけることが困難であった理由を説明するものである。このプロセスの基礎となる病態生理は依然として不明確であるが、研究によりその機序が明らかになりつつある<ref name="pmid28898979"/>。 |
|||
生物学的レベルでは、肥満の発生と維持に関与する[[病態生理学]]的機序は数多くある<ref name="flier">{{Cite journal | vauthors = Flier JS | title = Obesity wars: molecular progress confronts an expanding epidemic | journal = Cell | volume = 116 | issue = 2 | pages = 337–50 | date = January 2004 | pmid = 14744442 | doi = 10.1016/S0092-8674(03)01081-X | s2cid = 6010027 | type = Review | doi-access = free }}</ref>。この分野の研究は、1994年に[[ジェフリー・フリードマン]]の研究室で[[レプチン]]遺伝子が発見されるまでは、ほとんど手つかずの状態であった<ref>{{Cite journal | vauthors = Zhang Y, Proenca R, Maffei M, Barone M, Leopold L, Friedman JM | title = Positional cloning of the mouse obese gene and its human homologue | journal = Nature | volume = 372 | issue = 6505 | pages = 425–32 | date = December 1994 | pmid = 7984236 | doi = 10.1038/372425a0 | type = Research Support | bibcode = 1994Natur.372..425Z | s2cid = 4359725 }}</ref>。レプチンと[[グレリン]]は末梢で生成されるが、[[中枢神経系]]に作用することで食欲を制御する。特に、レプチンやグレリン、その他の食欲関連ホルモンは、食物の摂取とエネルギー消費の調節に重要な役割を果たす脳の[[視床下部]]で作用する。視床下部には、食欲を統合する役割を果たすいくつかの回路があり、その中でも{{仮リンク|メラノコルチン|en|melanocortin|redirect=1}}経路が最もよく理解されている<ref name="flier" />この回路は、視床下部の{{仮リンク|弓状核|en|arcuate nucleus|redirect=1}}という領域から始まり、{{仮リンク|外側視床下部|en|lateral hypothalamus|redirect=1}}外側視床下部(LH)と{{仮リンク|腹内側視床下部|en|ventromedial hypothalamus|redirect=1}}(VMH)という、それぞれ脳の摂食中枢と満腹中枢に接続している<ref>{{Cite book | vauthors = Boulpaep EL, Boron WF |title=Medical physiology: A cellular and molecular approach |publisher=Saunders |location=Philadelphia |year=2003 |page=1227 |isbn=978-0-7216-3256-8}}</ref>。 |
|||
弓状核には2つの異なる[[神経細胞|ニューロン]]群が存在する<ref name="flier" />。最初の群は[[神経ペプチドY]] (NPY) と{{仮リンク|アグーチ関連ペプチド|en|agouti-related peptide|redirect=1}} (AgRP) を共発現し、LHへの興奮性入力とVMHへの抑制性入力を持つ。第2のグループは、[[プロオピオメラノコルチン]](POMC)と{{仮リンク|コカイン・アンフェタミン調節転写産物|en|cocaine- and amphetamine-regulated transcript|redirect=1}}(CART)を共発現し、VMHへの刺激入力とLHへの抑制入力を持つ。その結果、NPY/AgRPニューロンは摂食を刺激し、満腹感を抑制する一方で、POMC/CARTニューロンは満腹感を刺激し、摂食を抑制する。弓状核ニューロンの両グループは、レプチンによって部分的に調節されている。レプチンはNPY/AgRPグループを抑制する一方で、POMC/CARTグループを刺激する。そのため、レプチンシグナル伝達の欠損、すなわちレプチン欠乏またはレプチン抵抗性は、過食につながり、遺伝性および後天的な肥満のいくつかの要因となる可能性がある<ref name="flier" />。 |
|||
==肥満の管理== |
|||
{{Main|{{仮リンク|肥満の管理|en|Management of obesity|redirect=1}}}}肥満の治療方法としては、[[食事療法]]と[[運動療法]]、そして[[生活習慣]]の改善が基本である<ref name="CADG20062">{{cite journal|author=Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E|month=April|year=2007|title=2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary|url=|journal=CMAJ|volume=176|issue=8|pages=S1-13|doi=10.1503/cmaj.061409|pmc=1839777|pmid=17420481}}</ref><ref>{{Cite journal|last=Marc-André Cornier|first=M. D.|date=2022-12-14|title=A Review of Current Guidelines for the Treatment of Obesity|url=https://www.ajmc.com/view/review-of-current-guidelines-for-the-treatment-of-obesity|volume=28|language=en}}</ref>{{Sfn|日本肥満学会|2022|p=53}}{{Sfn|日本肥満学会|2022|p=58}}。一般的には、摂取エネルギーを消費エネルギーより少なくする必要がある{{Sfn|日本肥満学会|2022|pp=53-56}}。 |
|||
=== 食事療法 === |
=== 食事療法 === |
||
肥満の主な治療法は、処方食や[[運動療法]]などの生活介入による[[減量]]である<ref name="USGuidelines2013">{{Cite journal | vauthors = Jensen MD, Ryan DH, Apovian CM, Ard JD, Comuzzie AG, Donato KA, Hu FB, Hubbard VS, Jakicic JM, Kushner RF, Loria CM, Millen BE, Nonas CA, Pi-Sunyer FX, Stevens J, Stevens VJ, Wadden TA, Wolfe BM, Yanovski SZ, Jordan HS, Kendall KA, Lux LJ, Mentor-Marcel R, Morgan LC, Trisolini MG, Wnek J, Anderson JL, Halperin JL, Albert NM, Bozkurt B, Brindis RG, Curtis LH, DeMets D, Hochman JS, Kovacs RJ, Ohman EM, Pressler SJ, Sellke FW, Shen WK, Smith SC, Tomaselli GF | title = 2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society | journal = Circulation | volume = 129 | issue = 25 Suppl 2 | pages = S102–S138 | date = June 2014 | pmid = 24222017 | pmc = 5819889 | doi = 10.1161/01.cir.0000437739.71477.ee }}</ref><ref name=CADG2006/><ref name="USDietaryGuidelines2015">{{Cite web |author1=US Department of Health and Human Services. |title=2015–2020 Dietary Guidelines for Americans - health.gov |url=https://health.gov/dietaryguidelines/2015/ |website=health.gov |publisher=Skyhorse Publishing Inc. |access-date=30 September 2019 |date=2017}}</ref><ref name="AACAHA2019">{{Cite journal | vauthors = Arnett DK, Blumenthal RS, Albert MA, Buroker AB, Goldberger ZD, Hahn EJ, Himmelfarb CD, Khera A, Lloyd-Jones D, McEvoy JW, Michos ED, Miedema MD, Muñoz D, Smith SC, Virani SS, Williams KA, Yeboah J, Ziaeian B | title = 2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines | journal = Circulation | volume = 140 | issue = 11 | pages = e596–e646 | date = September 2019 | pmid = 30879355 | pmc = 7734661 | doi = 10.1161/CIR.0000000000000678 | doi-access = free | author-link3 = Michelle Albert }}</ref>。どのような食事が長期的な体重減少をサポートするかは不明であり、[[カロリー制限|低カロリー食]]の有効性が議論されているが<ref name=Strychar />、長期的に消費カロリーを減らしたり、身体運動を増やしたりするようなライフスタイルの変化によっても、ある程度は、持続的に体重が減少する傾向がある。長期的には体重が再び増加してしまうが<ref name="USGuidelines2013"/><ref name=Strychar>{{Cite journal | vauthors = Strychar I | title = Diet in the management of weight loss | journal = CMAJ | volume = 174 | issue = 1 | pages = 56–63 | date = January 2006 | pmid = 16389240 | pmc = 1319349 | doi = 10.1503/cmaj.045037 | type = Review }}</ref><ref>{{Cite journal | vauthors = Shick SM, Wing RR, Klem ML, McGuire MT, Hill JO, Seagle H | title = Persons successful at long-term weight loss and maintenance continue to consume a low-energy, low-fat diet | journal = Journal of the American Dietetic Association | volume = 98 | issue = 4 | pages = 408–413 | date = April 1998 | pmid = 9550162 | doi = 10.1016/S0002-8223(98)00093-5 }}</ref><ref>{{Cite journal | vauthors = Tate DF, Jeffery RW, Sherwood NE, Wing RR | title = Long-term weight losses associated with prescription of higher physical activity goals. Are higher levels of physical activity protective against weight regain? | journal = The American Journal of Clinical Nutrition | volume = 85 | issue = 4 | pages = 954–959 | date = April 2007 | pmid = 17413092 | doi = 10.1093/ajcn/85.4.954 | type = Randomized Controlled Trial | doi-access = free }}</ref>。{{仮リンク|米国が実施する体重コントロール登録|en|National Weight Control Registry|redirect=1|label=米国で実施された体重コントロール登録}}の参加者の87%は10%の体重減少を10年間維持できたが<ref>{{Cite journal | vauthors = Thomas JG, Bond DS, Phelan S, Hill JO, Wing RR | title = Weight-loss maintenance for 10 years in the National Weight Control Registry | journal = American Journal of Preventive Medicine | volume = 46 | issue = 1 | pages = 17–23 | date = January 2014 | pmid = 24355667 | doi = 10.1016/j.amepre.2013.08.019 }}</ref>、長期的な体重減少維持に最も適した食事療法のアプローチは依然として不明である<ref name="Yannakoulia">{{Cite journal | vauthors = Yannakoulia M, Poulimeneas D, Mamalaki E, Anastasiou CA | title = Dietary modifications for weight loss and weight loss maintenance | journal = Metabolism | volume = 92 | pages = 153–162 | date = March 2019 | pmid = 30625301 | doi = 10.1016/j.metabol.2019.01.001 | doi-access = free }}</ref>。米国では、食事療法と運動療法を組み合わせた集中的な行動介入が推奨されている<ref name="USGuidelines2013" /><ref name="USDietaryGuidelines2015" /><ref name=":7">{{Cite journal |vauthors=Curry SJ, Krist AH, Owens DK, Barry MJ, Caughey AB, Davidson KW, Doubeni CA, Epling JW, Grossman DC, Kemper AR, Kubik M, Landefeld CS, Mangione CM, Phipps MG, Silverstein M, Simon MA, Tseng CW, Wong JB |date=September 2018 |title=Behavioral Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: US Preventive Services Task Force Recommendation Statement |journal=JAMA |volume=320 |issue=11 |pages=1163–1171 |doi=10.1001/jama.2018.13022 |pmid=30326502 |doi-access=free}}</ref>。[[断続的断食|断続的絶食]]は、継続的なエネルギー制限と比較して、体重減少に関して何ら利点はない<ref name="Yannakoulia" />。減量成功の要因として、個人がどのような食事療法を行うかよりも、[[アドヒアランス|その食事療法を継続できるか]]の方がより重要である<ref name="Yannakoulia" /><ref>{{Cite journal | vauthors = Gibson AA, Sainsbury A | title = Strategies to Improve Adherence to Dietary Weight Loss Interventions in Research and Real-World Settings | journal = Behavioral Sciences | volume = 7 | issue = 3 | page = 44 | date = July 2017 | pmid = 28696389 | pmc = 5618052 | doi = 10.3390/bs7030044 | doi-access = free }}</ref>。 |
|||
肥満症においては食事療法が基本であり、摂取エネルギー量を制限することが最も有効で確立された方法である。 |
|||
いくつかの低カロリーダイエットは効果的である<ref name="USGuidelines2013" />。短期的には、減量には[[低脂肪食]]よりも[[低炭水化物食]]の方が効果的なようである<ref name="SBU2013">{{Cite journal|author=Swedish Agency for Health Technology Assessment and Assessment of Social Services|year=1987|title=Dietary treatment of obesity|url=http://www.sbu.se/en/publications/sbu-assesses/dietary-treatment-of-obesity/|journal=Annals of the New York Academy of Sciences|volume=499|issue=1|pages=250–263|bibcode=1987NYASA.499..250B|doi=10.1111/j.1749-6632.1987.tb36216.x|pmid=3300485|access-date=17 June 2016|s2cid=45507530}}</ref>。しかし長期的には、低炭水化物食も低脂肪食も大差がないようである<ref name="SBU2013" /><ref>{{Cite journal | vauthors = Johnston BC, Kanters S, Bandayrel K, Wu P, Naji F, Siemieniuk RA, Ball GD, Busse JW, Thorlund K, Guyatt G, Jansen JP, Mills EJ | title = Comparison of weight loss among named diet programs in overweight and obese adults: a meta-analysis | journal = JAMA | volume = 312 | issue = 9 | pages = 923–33 | date = September 2014 | pmid = 25182101 | doi = 10.1001/jama.2014.10397 | doi-access = }}</ref>。さまざまな[[食事療法]]に伴う心臓病や糖尿病のリスクは同程度である<ref>{{Cite journal | vauthors = Naude CE, Schoonees A, Senekal M, Young T, Garner P, Volmink J | title = Low carbohydrate versus isoenergetic balanced diets for reducing weight and cardiovascular risk: a systematic review and meta-analysis | journal = PLOS ONE | volume = 9 | issue = 7 | pages = e100652 | date = 2014 | pmid = 25007189 | pmc = 4090010 | doi = 10.1371/journal.pone.0100652 | type = Research Support | bibcode = 2014PLoSO...9j0652N | doi-access = free }}</ref>。 |
|||
肥満者における[[地中海ダイエット]]の推進は心臓病のリスクを低下させる可能性がある<ref name="SBU2013" />。[[甘味飲料]]の摂取量を減らすことも減量につながる<ref name="SBU2013" />。生活様式の改善による長期的な減量維持の成功率は低く、2~20%に留まる<ref>{{Cite journal | vauthors = Wing RR, Phelan S | title = Long-term weight loss maintenance | journal = The American Journal of Clinical Nutrition | volume = 82 | issue = 1 Suppl | pages = 222S–225S | date = July 2005 | pmid = 16002825 | doi = 10.1093/ajcn/82.1.222S| type = Review | doi-access = free }}</ref>。一方、食事および生活様式の改善は、妊娠中の過剰な体重増加を制限するのに有効であり、母児双方の予後を改善する<ref>{{Cite journal | vauthors = Thangaratinam S, Rogozinska E, Jolly K, Glinkowski S, Roseboom T, Tomlinson JW, Kunz R, Mol BW, Coomarasamy A, Khan KS | title = Effects of interventions in pregnancy on maternal weight and obstetric outcomes: meta-analysis of randomised evidence | journal = BMJ | volume = 344 | pages = e2088 | date = May 2012 | pmid = 22596383 | pmc = 3355191 | doi = 10.1136/bmj.e2088 | type = Meta-analysis }}</ref>。肥満であり、心臓病の他の危険因子も有する人々には、集中的な行動カウンセリングが推奨される<ref>{{Cite journal | vauthors = LeFevre ML | title = Behavioral counseling to promote a healthful diet and physical activity for cardiovascular disease prevention in adults with cardiovascular risk factors: U.S. Preventive Services Task Force Recommendation Statement | journal = Annals of Internal Medicine | volume = 161 | issue = 8 | pages = 587–93 | date = October 2014 | pmid = 25155419 | doi = 10.7326/M14-1796 | s2cid = 262280720 | doi-access = }}</ref>。 |
|||
総エネルギー摂取量が同じであれば、炭水化物(アルコール含む)・タンパク質・脂質それぞれの摂取量を変えても減量効果は有意に異なるものではないという[[メタアナリシス|メタ・アナリシス]]が多い<ref name="食事摂取基準2020年版">{{Cite report|title=日本人の食事摂取基準(2020年版)|和書|author=厚生労働省「日本人の食事摂取基準」策定検討会|date=2019-12-01|url=https://www.mhlw.go.jp/content/10904750/000586553.pdf|page=155}}</ref>。つまり、例えば炭水化物の摂取を削減したとしても、同量のエネルギーをタンパク質および脂質から摂取した場合は減量効果は期待できない<ref name="食事摂取基準2020年版" />。 |
|||
日本肥満学会の診療ガイドラインでは、一般的にエネルギー算出栄養素の比率は炭水化物50~65%、タンパク質13~20%、脂肪20~30%とし、必須アミノ酸を含むタンパク質、ビタミン、ミネラルの十分な摂取を欠かさないようにするとしている。 |
|||
BMI25以上の肥満症の改善においては1日あたりの摂取エネルギー量を25kcal/kg×目標体重kg以下に設定する。ただし、一律に目標体重に基づいた摂取エネルギー量の遵守を求めることが現実的でない場合もあり、対象者のエネルギー摂取状況や状況に合わせて個々に選択するものとしている{{Sfn|日本肥満学会|2022|pp=53-56}}。 |
|||
[[日本肥満学会]]の[[診療ガイドライン]]では、一般的にエネルギー算出栄養素の比率は炭水化物50~65%、タンパク質13~20%、脂肪20~30%とし、必須アミノ酸を含むタンパク質、ビタミン、ミネラルの十分な摂取を欠かさないようにするべきとしている{{Sfn|日本肥満学会|2022|pp=53-56}}。 BMI25以上の肥満症の改善においては1日あたりの摂取エネルギー量を25kcal/kg×目標体重kg以下に設定する{{Sfn|日本肥満学会|2022|pp=53-56}}。ただし、一律に目標体重に基づいた摂取エネルギー量の遵守を求めることが現実的でない場合もあり、対象者のエネルギー摂取状況や状況に合わせて個々に選択するものとしている{{Sfn|日本肥満学会|2022|pp=53-56}}。 |
|||
総エネルギー摂取量が同じであれば、炭水化物(アルコール含む)・タンパク質・脂質それぞれの摂取量を変えても減量効果は有意に異なるものではないというメタ・アナリシスが多い。つまり、例えば炭水化物の摂取を削減したとしても、同量のエネルギーをタンパク質および脂質から摂取した場合は減量効果は期待できない<ref name="食事摂取基準2020年版"> |
|||
{{Cite report|title=日本人の食事摂取基準(2020年版)|和書|author=厚生労働省「日本人の食事摂取基準」策定検討会|date=2019-12-01|url=https://www.mhlw.go.jp/stf/newpage_08517.html|page=155}}</ref>。 |
|||
=== 運動療法 === |
=== 運動療法 === |
||
[[フィジカルトレーニング|運動]]は肥満症に関連する死亡リスクや心血管疾患発症・重症化リスクを低減させる。また、肥満の予防に有用であり、減量体重の維持にも有用である。一方で、肥満症の者に実施可能な運動量では減量については効果が期待できない。 |
運動療法は食事療法と組み合せて行われる<ref name="tyojyu">{{cite web |title=肥満の運動療法とは |website=公益財団法人 長寿科学振興財団 |url=https://www.tyojyu.or.jp/net/kenkou-tyoju/shippei-undou/undou-himan.html |access-date=2023-10-24}}</ref>。[[フィジカルトレーニング|運動]]は肥満症に関連する死亡リスクや心血管疾患発症・重症化リスクを低減させる{{Sfn|日本肥満学会|2022|pp=58-63}}。また、肥満の予防に有用であり、減量体重の維持にも有用である{{Sfn|日本肥満学会|2022|pp=58-63}}。一方で、肥満症の者に実施可能な運動量では減量については効果が期待できない{{Sfn|日本肥満学会|2022|pp=58-63}}。運動量がガイドライン推奨レベルに達していなくても心血管疾患発症・重症化リスクを低減させるため、減量効果がなかったとしても少しでも身体活動・運動量を増やすことが推奨されている{{Sfn|日本肥満学会|2022|pp=58-63}}。 |
||
運動量がガイドライン推奨レベルに達していなくても心血管疾患発症・重症化リスクを低減させるため、減量効果がなかったとしても少しでも身体活動・運動量を増やすことが推奨されている{{Sfn|日本肥満学会|2022|pp=58-63}}。 |
|||
[[日本動脈硬化学会]]、[[日本高血圧学会]]、[[日本糖尿病学会]]、[[日本老年医学会]]は肥満の治療における運動療法として中強度の[[有酸素運動]](ただし慣れるまでは強度を上げすぎないこと)を推奨する{{Sfn|日本肥満学会|2022|pp=58-63}}。この他、レジスタンス運動(筋力トレーニング)はサルコペニア肥満予防・改善や慢性疾患の危険因子改善に有効な可能性がある<ref name="tyojyu" />{{Sfn|日本肥満学会|2022|pp=58-63}}。 |
|||
=== 健康政策 === |
|||
[[ファイル:Prevalence Of Obesity In The Adult Population, Top Countries (2016).svg|thumb|330x330px|成人人口における肥満の割合、上位国(2016年)]] |
|||
[[ファイル:Prevalence Of Obesity In The Adult Population (2016).svg|thumb|330x330px|2016年の成人人口における肥満の割合]] |
|||
肥満は、その[[有病率]]、費用、健康への影響により、複雑な[[公衆衛生]]および政策上の問題となっている<ref>{{Cite book |author=Satcher D |url=https://www.ncbi.nlm.nih.gov/books/NBK44206/ |title=The Surgeon General's Call to Action to Prevent and Decrease Overweight and Obesity |publisher=U.S. Dept. of Health and Human Services, Public Health Service, Office of Surgeon General |year=2001 |isbn=978-0-16-051005-2 |series=Publications and Reports of the Surgeon General}}</ref>。そのため、肥満の管理には、より広範な社会状況の変化と、地域社会、地方自治体、政府による取り組みが必要である<ref name=":7" />。公衆衛生の取り組みでは、人口における肥満の蔓延増加の原因となる{{仮リンク|環境と肥満|en|Obesity and the environment|redirect=1|label=環境要因}}を理解し、是正することを目指している。解決策としては、過剰な食物エネルギーの消費と身体活動の阻害要因の変化が検討されている。その取り組みには、学校における政府による食事補助プログラム、子供に対して[[ジャンクフード]]を直接{{仮リンク|食料品販売|en|food marketing|redirect=1|label=販売}}することを制限する<ref>{{Cite news | vauthors = Barnes B |date=18 July 2007 |title=Limiting Ads of Junk Food to Children |work=The New York Times |url=https://www.nytimes.com/2007/07/18/business/18food.html |access-date=24 July 2008}}</ref>、学校における砂糖入り甘味飲料の摂取機会減少などがある<ref>{{Cite web |title=Fewer Sugary Drinks Key to Weight Loss |url=http://www.healthfinder.gov/news/newsstory.aspx?docID=625759 |access-date=18 October 2009 |website=U.S. Department of Health and Human Services |archive-date=16 November 2012 |archive-url=https://web.archive.org/web/20121116045620/http://www.healthfinder.gov/news/newsstory.aspx?docID=625759 |url-status=dead }}</ref>。世界保健機関(WHO)は、砂糖入り飲料への課税を推奨している<ref>{{Cite web |title=WHO urges global action to curtail consumption and health impacts of sugary drinks |url=https://www.who.int/mediacentre/news/releases/2016/curtail-sugary-drinks/en/ |access-date=13 October 2016 |website=WHO}}</ref>。都市環境を構築する際には、公園へのアクセスを増やし、歩行者用通路を整備する取り組みが行われている<ref>{{Cite journal |vauthors=Brennan Ramirez LK, Hoehner CM, Brownson RC, Cook R, Orleans CT, Hollander M, Barker DC, Bors P, Ewing R, Killingsworth R, Petersmarck K, Schmid T, Wilkinson W |date=December 2006 |title=Indicators of activity-friendly communities: an evidence-based consensus process |journal=American Journal of Preventive Medicine |type=Research Support |volume=31 |issue=6 |pages=515–24 |doi=10.1016/j.amepre.2006.07.026 |pmid=17169714|doi-access=free }}</ref>。 |
|||
[[マスメディア]]によるキャンペーンは、肥満に影響を与える行動を変えることには限定的な効果しかないようだが、運動や食事に関する知識や意識を高めることはでき、それが長期的な変化につながる可能性はある。このようなキャンペーンにより、[[座りがちなライフスタイル|座ったり横になったりしている]]時間が減り、身体を積極的に動かそうとする意欲に好影響が与えられるかもしれない<ref>{{Cite journal | vauthors = Stead M, Angus K, Langley T, Katikireddi SV, Hinds K, Hilton S, Lewis S, Thomas J, Campbell M, Young B, Bauld L | title = Mass media to communicate public health messages in six health topic areas: a systematic review and other reviews of the evidence | language = EN | journal = Public Health Research | volume = 7 | issue = 8 | pages = 1–206 | date = May 2019 | pmid = 31046212 | doi = 10.3310/phr07080 | doi-access = free | hdl = 1893/29477 | hdl-access = free }}</ref><ref>{{Cite journal |date=19 May 2022 |title=How can local authorities reduce obesity? Insights from NIHR research |url=https://evidence.nihr.ac.uk/how-local-authorities-can-reduce-obesity/ |journal=NIHR Evidence |type=Plain English summary |publisher=National Institute for Health and Care Research}}</ref>。メニューにエネルギー情報を記載した[[栄養成分表示|栄養表示]]をすることで、レストランでの食事中のエネルギー摂取量を減らすことができるかもしれない<ref>{{Cite journal | vauthors = Crockett RA, King SE, Marteau TM, Prevost AT, Bignardi G, Roberts NW, Stubbs B, Hollands GJ, Jebb SA | title = Nutritional labelling for healthier food or non-alcoholic drink purchasing and consumption | journal = The Cochrane Database of Systematic Reviews | volume = 2 | issue = 2 | pages = CD009315 | date = February 2018 | pmid = 29482264 | pmc = 5846184 | doi = 10.1002/14651858.CD009315.pub2 }}</ref>。 {{仮リンク|超加工食品|en|ultra-processed foods|redirect=1}}に対する政策を求める声もある<ref>{{Cite journal | vauthors = Nestle M | title = Regulating the Food Industry: An Aspirational Agenda | journal = American Journal of Public Health | volume = 112 | issue = 6 | pages = 853–858 | date = June 2022 | pmid = 35446606 | pmc = 9137006 | doi = 10.2105/AJPH.2022.306844 }}</ref><ref>{{Cite news | vauthors = Finlay M, van Tulleken C, Miles ND, Onuchukwu T, Bury E |date=2023-04-20 |title=How did ultra-processed foods take over, and what are they doing to us? |language=en-GB |work=the Guardian |url=https://www.theguardian.com/science/audio/2023/apr/20/how-did-ultra-processed-foods-take-over-and-what-are-they-doing-to-us |access-date=2023-04-23 |issn=0261-3077}}</ref>。 |
|||
==医学的介入== |
|||
=== 薬剤 === |
|||
{{Main|{{仮リンク|抗肥満薬|en|Anti-obesity medication|redirect=1}}}}1930年代に肥満の治療を目的とした医薬品が導入されて以来、多くの化合物が試されてきた<ref name=":12">{{Cite journal|date=November 2016|title=Post-marketing withdrawal of anti-obesity medicinal products because of adverse drug reactions: a systematic review|journal=BMC Medicine|volume=14|issue=1|pages=191|doi=10.1186/s12916-016-0735-y|pmc=5126837|pmid=27894343|vauthors=Onakpoya IJ, Heneghan CJ, Aronson JK|doi-access=free}}</ref>。そのほとんどは副作用のため、肥満治療薬としてはもはや販売されていない<ref name=":12" />。1964年から2009年の間に市場から撤退した25種類の抗肥満薬のうち、23種類は脳内の[[神経伝達物質]]の機能を変化させる作用があった<ref name=":12" />。これらの薬の最も多い副作用で、販売中止の原因となったものは、精神障害、心臓への副作用、[[薬物乱用]]または{{仮リンク|薬物依存|en|drug dependence|redirect=1|label=依存}}であった。7製品は死亡との関連が報告されている<ref name=":12" />。 |
|||
長期的に使用して有益な5つの薬物は、[[オルリスタット]]、[[ロルカセリン]]、[[リラグルチド]]、{{仮リンク|フェンテルミン・トピラマート|en|Phentermine/topiramate|redirect=1}}、および{{仮リンク|ナルトレキソン・ブプロピオン|en|naltrexone/bupropion|redirect=1}}である<ref name="NEJM 2017">{{Cite journal | vauthors = Heymsfield SB, Wadden TA | title = Mechanisms, Pathophysiology, and Management of Obesity | journal = The New England Journal of Medicine | volume = 376 | issue = 3 | pages = 254–266 | date = January 2017 | pmid = 28099824 | doi = 10.1056/NEJMra1514009 | s2cid = 20407626 }}</ref>。それらは1年後に[[プラセボ]]群と比較して3.0~6.7kg、体重を減少させた<ref name="NEJM 2017" />。オルリスタット、リラグルチド、ナルトレキソン・ブプロピオンは米国と欧州の両方で入手可能であるが、フェンテルミン・トピラマートは米国のみで入手可能である<ref name="EMA2013">{{Cite journal | vauthors = Wolfe SM | title = When EMA and FDA decisions conflict: differences in patients or in regulation? | journal = BMJ | volume = 347 | pages = f5140 | date = August 2013 | pmid = 23970394 | doi = 10.1136/bmj.f5140 | s2cid = 46738622 }}</ref>。欧州の規制当局は、ロルカセリンとフェンテルミン-トピラマートを却下したが、ロルカセリンは心臓弁の合併症との関連、フェンテルミン-トピラマートは、心臓および血管の問題がより多かったとされたことによる<ref name="EMA2013" />。ロルカセリンは米国で利用可能であったが、がんとの関連性により2020年に市場から撤去された<ref>{{Cite web |title=Belviq, Belviq XR (lorcaserin) by Eisai: Drug Safety Communication – FDA Requests Withdrawal of Weight-Loss Drug |url=https://www.fda.gov/safety/medical-product-safety-information/belviq-belviq-xr-lorcaserin-eisai-drug-safety-communication-fda-requests-withdrawal-weight-loss-drug |website=FDA |access-date=18 February 2020 |language=en |date=13 February 2020}}</ref>。オルリスタットは、消化器系の副作用が高率で発生しており<ref name="Orli07">{{Cite journal | vauthors = Rucker D, Padwal R, Li SK, Curioni C, Lau DC | title = Long term pharmacotherapy for obesity and overweight: updated meta-analysis | journal = BMJ | volume = 335 | issue = 7631 | pages = 1194–9 | date = December 2007 | pmid = 18006966 | pmc = 2128668 | doi = 10.1136/bmj.39385.413113.25 | type = Meta-analysis }}</ref>、腎臓への悪影響も懸念されている<ref>{{Cite web| vauthors = Wood S |title=Diet Drug Orlistat Linked to Kidney, Pancreas Injuries |url= http://www.medscape.com/viewarticle/740855?src=mp&spon=30 |website=Medscape |publisher=Medscape News |access-date=26 April 2011}}</ref>。これらの薬剤が肥満の長期的な合併症、例えば心血管疾患や死亡にどのような影響を与えるかについては、情報がない<ref name="Yan2014" />。しかし、リラグルチドは2型糖尿病に用いた場合、心血管イベントを減少させる<ref>{{Cite journal | vauthors = Lin CH, Shao L, Zhang YM, Tu YJ, Zhang Y, Tomlinson B, Chan P, Liu Z | title = An evaluation of liraglutide including its efficacy and safety for the treatment of obesity | journal = Expert Opinion on Pharmacotherapy | volume = 21 | issue = 3 | pages = 275–285 | date = February 2020 | pmid = 31790314 | doi = 10.1080/14656566.2019.1695779 | s2cid = 208610508 }}</ref>。 |
|||
2019年には、肥満の成人を対象に、[[フルオキセチン]]のさまざまな用量(60mg/日、40mg/日、20mg/日、10mg/日)の体重への影響を比較する[[システマティックレビュー]]が行われた<ref name=":5">{{Cite journal | vauthors = Serralde-Zúñiga AE, Gonzalez Garay AG, Rodríguez-Carmona Y, Melendez G | title = Fluoxetine for adults who are overweight or obese | journal = The Cochrane Database of Systematic Reviews | volume = 10 | issue = 10 | pages = CD011688 | date = October 2019 | pmid = 31613390 | pmc = 6792438 | doi = 10.1002/14651858.CD011688.pub2 | collaboration = Cochrane Metabolic and Endocrine Disorders Group }}</ref>。プラセボと比較した場合、フルオキセチンはどの用量でも減量に有効なようであるが、治療期間中にめまい、眠気、疲労、不眠、吐き気などの副作用が現れるリスクが高まる。しかし、これらの結論は確実性の低い[[エビデンス (医学)|エビデンス]]に基づくものであった<ref name=":5" />。同じレビューでは、肥満成人の体重に対するフルオキセチンの効果が、他の{{仮リンク|食欲減退薬|en|Anorectic|redirect=1}}、[[Ω-3脂肪酸|オメガ3]]ゲル、および無治療群とも比較されているが、エビデンスの質が低いため、明確な結論は得られなかった<ref name=":5" />。 |
|||
[[統合失調症]]の治療に用いられる抗精神病薬の中で最も効果的なのは[[クロザピン]]であるが、肥満を主症状とする[[メタボリックシンドローム]]を引き起こすリスクも最も高い<ref name=":13" />。クロザピンによって体重が増える人に対しては、[[メトホルミン]]を服用することで、メタボリックシンドロームの5つの要素のうち、[[ウエスト周囲長]]、[[空腹時血糖]]、空腹時[[トリグリセリド]]の3つを改善できる可能性があるという[[システマティック・レビュー]]がある<ref name=":13">{{Cite journal | vauthors = Siskind DJ, Leung J, Russell AW, Wysoczanski D, Kisely S | title = Metformin for Clozapine Associated Obesity: A Systematic Review and Meta-Analysis | journal = PLOS ONE | volume = 11 | issue = 6 | pages = e0156208 | date = 15 June 2016 | pmid = 27304831 | pmc = 4909277 | doi = 10.1371/journal.pone.0156208 | bibcode = 2016PLoSO..1156208S | doi-access = free | veditors = Holscher C }}</ref>。 |
|||
=== 手術 === |
=== 手術 === |
||
{{Main|胃バイパス手術|{{仮リンク|肥満手術|en|bariatric surgery|redirect=1}}}} |
|||
歩行や呼吸が困難になるほどの重篤な肥満は「病的肥満」と呼ばれ、手術を要する場合もある<ref>{{cite journal|last=Colquitt|first=JL|coauthors=Picot, J; Loveman, E; Clegg, AJ|title=Surgery for obesity.|journal=Cochrane database of systematic reviews (Online)|date=2009 Apr 15|issue=2|pages=CD003641|pmid=19370590}}</ref>。 |
|||
{{仮リンク|肥満手術|en|bariatric surgery|redirect=1}}は、どの術式でも、非外科的介入と比較して、体重を減少させ、過体重に関連する併存疾患を大幅に改善する<ref name=Col2014/>。保存的治療が奏功しない肥満患者には手術を考慮してよい<ref name="USGuidelines2013"/>。手術の種類には、{{仮リンク|腹腔鏡下調節性胃バンディング術|en|laparoscopic adjustable gastric banding|redirect=1}}、Roux-en-Y(ルーワイ)[[胃バイパス手術|胃バイパス術]]、{{仮リンク|垂直スリーブ状胃切除術|en|vertical-sleeve gastrectomy|redirect=1}}、{{仮リンク|胆膵路変更術|en|biliopancreatic diversion|redirect=1}}などがある<ref name="NEJM 2017"/>。 |
|||
AspireAssistシステムとは、[[胃瘻]]を増設し、専用の減量装置を用いるものである<ref name=":17">{{Cite web |title=FDA approves AspireAssist obesity device |url=https://www.fda.gov/news-events/press-announcements/fda-approves-aspireassist-obesity-device |website=FDA |date=2020-03-24 |access-date=2024-08-11 |language=en |first=Office of the |last=Commissioner}}</ref>。[[アメリカ食品医薬品局]]が[[2016年]]に承認した<ref name=":17" />。食事から約20分後に、体外の装置を胃瘻ポートに取り付けられ、胃内内容物のおよそ30%が排出・廃棄される<ref>{{Cite journal|last=Thompson|first=Christopher C.|last2=Abu Dayyeh|first2=Barham K.|last3=Kushner|first3=Robert|last4=Sullivan|first4=Shelby|last5=Schorr|first5=Alan B.|last6=Amaro|first6=Anastassia|last7=Apovian|first7=Caroline M.|last8=Fullum|first8=Terrence|last9=Zarrinpar|first9=Amir|date=2017-03|title=Percutaneous Gastrostomy Device for the Treatment of Class II and Class III Obesity: Results of a Randomized Controlled Trial|url=https://journals.lww.com/ajg/abstract/2017/03000/percutaneous_gastrostomy_device_for_the_treatment.16.aspx|journal=Official journal of the American College of Gastroenterology {{!}} ACG|volume=112|issue=3|pages=447|language=en-US|doi=10.1038/ajg.2016.500|issn=0002-9270|pmc=PMC5350543|pmid=27922026}}</ref>。{{仮リンク|胃内バルーン|en|gastric balloon|redirect=1}}は短期的には有効性が示されているが、長期間減量を維持できるかは未検証である<ref name="balloon2008">{{Cite journal|date=July 2008|title=Safety and effectiveness of the intragastric balloon for obesity. A meta-analysis|journal=Obesity Surgery|volume=18|issue=7|pages=841–846|doi=10.1007/s11695-007-9331-8|pmid=18459025|vauthors=Imaz I, Martínez-Cervell C, García-Alvarez EE, Sendra-Gutiérrez JM, González-Enríquez J|s2cid=10220216}}</ref>。 |
|||
* 胃縮小術 |
|||
: 開腹手術として、肥満に対する最初にして唯一の保険収載の外科手術治療 |
|||
* 腹腔鏡下スリーブ状胃切除手術(袖状胃切除術とも。Laparoscopic sleeve gastrectomy:LSG) |
|||
:胃の大彎側を腹腔鏡下に切除する治療法。前述の胃縮小術と近いが開腹手術ではなく腹腔鏡下手術である。日本でもBMI数値が35以上の場合、保険が適応される(K656-2 腹腔鏡下胃縮小術(スリーブ状切除によるもの、36,410点) |
|||
* 腹腔鏡下調節性胃バンディング手術(Laparoscopic adjustable gastric banding:LAGB) |
|||
: 胃の上部にバンドを巻いて調節ポートを皮下に埋め込む手術。調節ポートでバンドの収縮具合を調整する。保険は適応されない |
|||
* 腹腔鏡下Roux-en-Y胃バイパス手術(Laparoscopic Roux-en-Y gastric banding:LRYGB) |
|||
: 小腸バイパス術(Jejunoileal bypass:JIB)や胆膵バイパス術(Biliopancreatic diversion:BPD)の応用として開発された。保険は適応されない |
|||
* 内視鏡的胃内バルーン留置術(endoscopic intragastric balloon:IGB) |
|||
: [[1982年]]にNieben OGとHarboe Hによって考案され、胃内に[[生理食塩水]]を注入したバルーンを留置(Bioenteric Intragastric Balloon:BIB®)する。バルーンが劣化を見せたら、6ヵ月ごとに交換する必要がある。これも保険は適応されない |
|||
* AspireAssistシステム<ref>{{Cite web |title=FDA approves AspireAssist obesity device |url=https://www.fda.gov/news-events/press-announcements/fda-approves-aspireassist-obesity-device |website=FDA |date=2020-03-24 |access-date=2024-08-11 |language=en |first=Office of the |last=Commissioner}}</ref> |
|||
: [[胃瘻]]を増設し、専用の減量装置を用いる。[[アメリカ食品医薬品局]]が[[2016年]]に承認した。食事から約20分後に、体外の装置を胃瘻ポートに取り付けられ、胃内内容物のおよそ30%が排出・廃棄される<ref>{{Cite journal|last=Thompson|first=Christopher C.|last2=Abu Dayyeh|first2=Barham K.|last3=Kushner|first3=Robert|last4=Sullivan|first4=Shelby|last5=Schorr|first5=Alan B.|last6=Amaro|first6=Anastassia|last7=Apovian|first7=Caroline M.|last8=Fullum|first8=Terrence|last9=Zarrinpar|first9=Amir|date=2017-03|title=Percutaneous Gastrostomy Device for the Treatment of Class II and Class III Obesity: Results of a Randomized Controlled Trial|url=https://journals.lww.com/ajg/abstract/2017/03000/percutaneous_gastrostomy_device_for_the_treatment.16.aspx|journal=Official journal of the American College of Gastroenterology {{!}} ACG|volume=112|issue=3|pages=447|language=en-US|doi=10.1038/ajg.2016.500|issn=0002-9270|pmc=PMC5350543|pmid=27922026}}</ref> |
|||
重度肥満に対する手術は、長期的な体重減少、肥満関連合併症の改善<ref name="Chang2013">{{Cite journal | vauthors = Chang SH, Stoll CR, Song J, Varela JE, Eagon CJ, Colditz GA | title = The effectiveness and risks of bariatric surgery: an updated systematic review and meta-analysis, 2003–2012 | journal = JAMA Surgery | volume = 149 | issue = 3 | pages = 275–87 | date = March 2014 | pmid = 24352617 | pmc = 3962512 | doi = 10.1001/jamasurg.2013.3654 | type = Meta-analysis, Review }}</ref>、総死亡率の低下と関連しているが、代謝状態の改善は、手術ではなく、減量によるものである<ref>{{Cite journal|vauthors = Yoshino M, Kayser BD, Yoshino J, Stein RI, Reeds D, Eagon JC, Eckhouse SR, et al.|title=Effects of Diet versus Gastric Bypass on Metabolic Function in Diabetes|journal=New England Journal of Medicine|date=19 August 2020|doi=10.1056/NEJMoa2003697|volume=383|issue=8|pages=721–732|pmid=32813948|pmc=7456610}}</ref>。ある研究では、10年後には14%から25%(実施された手術の種類による)の減量が見られ、標準的な減量対策と比較すると全死因死亡率が29%減少したことが分かった<ref>{{Cite journal | vauthors = Sjöström L, Narbro K, Sjöström CD, Karason K, Larsson B, Wedel H, Lystig T, Sullivan M, Bouchard C, Carlsson B, Bengtsson C, Dahlgren S, Gummesson A, Jacobson P, Karlsson J, Lindroos AK, Lönroth H, Näslund I, Olbers T, Stenlöf K, Torgerson J, Agren G, Carlsson LM | title = Effects of bariatric surgery on mortality in Swedish obese subjects | journal = The New England Journal of Medicine | volume = 357 | issue = 8 | pages = 741–752 | date = August 2007 | pmid = 17715408 | doi = 10.1056/NEJMoa066254 | s2cid = 20533869 | type = Research Support | doi-access = free }}</ref>。一方、[[合併症]]は症例の約17%で発生し、7%の症例で再手術が必要である<ref name="Chang2013" />。 |
|||
=== 薬物治療 === |
|||
{{main|{{ill2|抗肥満薬|en|Anti-obesity medication}}}} |
|||
* [[マジンドール]](商品名:サノレックス) |
|||
* [[セマグルチド]](商品名:オゼンピック、リベルサス、ウゴービ<ref>{{Cite web|和書|url=https://www.yomiuri.co.jp/medical/20231115-OYT1T50199/|title=肥満症に30年ぶり新薬、ウゴービを保険適用へ…ダイエット目的の使用に懸念も |accessdate=2023-11-16|publisher=読売新聞}}</ref>) |
|||
* [[リラグルチド]](商品名:ビクトーザ)<ref>Lancet. 2009 Nov 7;374(9701):1606-16.</ref> |
|||
* [[ゼニカル]]([[脂肪]]吸収阻害剤 orlistat; 日本未発売) |
|||
* [[防風通聖散]](ボウフウツウショウサン) [[漢方薬]]:[[麻黄]]、[[甘草]]、[[荊芥]]、[[連翹]]、ほか合計18種類の生薬より構成される{{出典無効|date=2024-08-12|title=出典が何を示すか分かりません。}}<ref>{{PDFlink|[http://image.packageinsert.jp/pdf.php?mode=1&yjcode=5200130D1060 ツムラ漢方防風通聖散エキス顆粒(ボウフウツウショウサン)]}} 医薬品インタビューフォーム 2014年11月(改訂第6版) 日本標準商品分類番号875200</ref>。耐糖能異常<ref>[http://www.j-athero.org/guide/kiken/02.html 動脈硬化の病気を防ぐガイドブック 糖尿病・耐糖能異常] 日本動脈硬化学会{{リンク切れ|date=2024年8月}}</ref>を有する肥満者に有効{{信頼性の低い医学の情報源|date=2024年8月}}<ref>[http://www.jsom.or.jp/medical/ebm/er/pdf/040013.pdf 耐糖能異常を有する日本人肥満女性での防風通聖散の有効性と安全性] 漢方治療エビデンスレポート日本東洋医学会 EBM委員会エビデンスレポート</ref> |
|||
* [[大柴胡湯]](ダイシサイコトウ) 漢方薬:[[柴胡]]、[[半夏]]、[[黄芩]]、[[芍薬]]、[[大棗]]、[[枳実]]、[[生姜]]、[[大黄]]より構成され、[[胃炎]]、常習[[便秘]]、[[高血圧]]や肥満に伴う[[肩こり]]・[[頭痛]]・便秘、[[神経症]]、肥満症に有効{{信頼性の低い医学の情報源|date=2024年8月}}<ref>{{Cite web|和書|url=https://www.tsumura.co.jp/products/ippan/031/index_s.html|title=ツムラ漢方大柴胡湯エキス顆粒(ダイサイコトウ) : 一般用漢方製剤・一般用医薬品 {{!}} 製品情報 {{!}} ツムラ|accessdate=2018-12-07|website=www.tsumura.co.jp|language=ja}}</ref> |
|||
* [[防已黄耆湯]](ボウイオウギトウ) 漢方薬:[[黄耆]]、[[防已]]、[[蒼朮]]、大棗、甘草、生姜より構成され、肥満に伴う関節の腫れや痛み、[[むくみ]]、[[多汗症]]、肥満症に有効{{信頼性の低い医学の情報源|date=2024年8月}}<ref>{{Cite web|和書|url=https://www.tsumura.co.jp/products/ippan/042/index_s.html|title=ツムラ漢方防已黄耆湯エキス顆粒(ボウイオウギトウ) : 一般用漢方製剤・一般用医薬品 {{!}} 製品情報 {{!}} ツムラ|accessdate=2018-12-07|website=www.tsumura.co.jp|language=ja}}</ref> |
|||
==疫学== |
|||
== 肥満の国際的状況 == |
|||
{{Main|{{仮リンク|肥満の疫学|en|Epidemiology of obesity|redirect=1}}}} |
|||
[[Image:Bmi30chart.png|thumb|250px|[[経済協力開発機構|OECD]] 加盟国のうち、BMI指数が30以上の割合]] |
|||
=== 国際的状況 === |
|||
{{Double image stack|right|World map of Male Obesity, 2008.svg|World map of Female Obesity, 2008.svg|200|世界における肥満の割合(男性:上、女性:下)<ref name = IOTF2008 >{{cite web |url=http://www.iotf.org/database/documents/GlobalPrevalenceofAdultObesity16thDecember08.pdf |title=Global Prevalence of Adult Obesity |format=PDF |work=[[:en:International Obesity Taskforce]] |accessdate=January 29, 2008}}</ref> |
|||
[[ファイル:Obesity rate (WHO, 2022).png|thumb|BMIが30を越える成人の割合(2022年)]]<!-- {{Global Heat Maps by Year| title=| table=Obesity Males.tab| column=percent_overweight| columnName=Rate of BMI>25| year=2014}} --> |
|||
{{Multicol}} |
|||
{{legend|#ffff65|5%未満}} |
|||
{{legend|#fff200|5%から10%}} |
|||
{{legend|#ffdc00|10%から15%}} |
|||
{{Multicol-break}} |
|||
{{legend|#ffc600|15%から20%}} |
|||
{{legend|#ffb000|20%から25%}} |
|||
{{legend|#ff9a00|25%から30%}} |
|||
{{Multicol-break}} |
|||
{{legend|#ff8400|30%から35%}} |
|||
{{legend|#ff6e00|35%から40%}} |
|||
{{legend|#ff5800|40%から45%}} |
|||
{{Multicol-break}} |
|||
{{legend|#ff4200|45%から50%}} |
|||
{{legend|#ff2c00|50%から55%}} |
|||
{{legend|#cb0000|55%を超える}} |
|||
{{Multicol-end}} |
|||
|alt=A map of the world with countries colored to reflect the percentage of men who are obese. Obese males and females have higher prevalence (above 30%) in the U.S. and some Middle Eastern and Oceanian countries, medium prevalence in the rest of North America and Europe, and lower prevalence (<5%) in most of Asia and Africa.||}} |
|||
肥満は、健康上の問題として認識されていたものの、過去の時代においてはまれであり、ごく一部のエリート層にしか達成できなかった。しかし、[[近世]]以降の繁栄の拡大に伴い、肥満はより多くの人々に影響を及ぼすようになった<ref name=Haslam2007/>。1970年代以前は、肥満は最も裕福な国々においても比較的まれな状態であり、あっても、富裕層に限られる傾向があった。その後、いくつかの出来事が重なり、人々の状態に変化が生じ始めた。先進国の人口の平均[[ボディマス指数|BMI]]が上昇し始め、その結果、{{仮リンク|過体重|en|overweight|redirect=1}}や肥満の人の割合が急速に増加した<ref>{{Cite journal | vauthors = Prentice AM| title = The Double Burden of Malnutrition in Countries Passing through the Economic Transition | journal = Ann Nutr Metab | issue = suppl 3 | pages = 47–54 | date = 2018 | volume = 72 | doi = 10.1159/000487383 | pmid = 29635233 | s2cid = 4928218 | doi-access = free }}</ref> |
|||
[[File:World Per Person Energy Consumption.png|thumb|alt=A graph showing a gradual increase in global food energy consumption per person per day between 1961 and 2002.|1961年から2002年までの世界の一人当たりの平均摂取エネルギーの状況<ref name = Earth09 >{{cite web |url=http://earthtrends.wri.org/searchable_db/index.php?theme=8&variable_ID=212&action=select_countries |title=EarthTrends: Nutrition: Calorie supply per capita |work=World Resources Institute |accessdate=Oct. 18, 2009}}</ref>]] |
|||
1997年、WHOは肥満を世界的な流行として正式に認定した<ref name="Caballero" />。2000年、WHOは、{{仮リンク|過体重|en|overweight|redirect=1}}と肥満が、[[栄養不良]]や[[感染症]]といったより伝統的な[[公衆衛生]]上の懸念事項に取って代わり、健康を損なう最も重大な原因の一つとなっていると述べた<ref>{{Cite report|title=Obesity: preventing and managing the global epidemic|author=World Health Organization|date=2000|url=https://www.who.int/iris/handle/10665/42330#sthash.8pQS2f7r.dpuf|publisher=World Health Organization|pages=1–2|access-date=1 February 2014|author-link=World Health Organization}}</ref>。2008年時点で、WHOは少なくとも5億人(10%以上)の成人が肥満であり、男性よりも女性の方がその割合が高いと推定している<ref name="WHO2009a">{{Cite web|url=https://www.who.int/mediacentre/factsheets/fs311/en/index.html |title=Obesity and overweight |website=World Health Organization |access-date=8 April 2009}}</ref>。世界の肥満の[[有病率]]は、1980年から2014年の間に2倍以上になった。2014年は、6億人以上の成人が肥満であり、これは世界の成人人口の約13パーセントに相当する<ref>FAO, IFAD, UNICEF, WFP and WHO. 2017.The State of Food Security and Nutrition in the World 2017. Building resilience for peace and food security. Rome, FAO</ref>。2015年から2016年における米国の肥満成人の割合は、全体で約39.6パーセント(男性の37.9%、女性の41.1%)である<ref>{{Cite journal | vauthors = Hales CM, Carroll MD, Fryar CD, Ogden CL | title = Prevalence of Obesity Among Adults and Youth: United States, 2015–2016 | journal = NCHS Data Brief | issue = 288 | pages = 1–8 | date = October 2017 | pmid = 29155689 }}</ref>。 |
|||
{{Double image stack|right|World map of Energy consumption 1961,2.svg|World map of Energy consumption 2001-2003.svg|200|alt=(Left) A world map with countries colored to reflect the food energy consumption of their people in 1961. North America, Europe, and Australia have relatively high intake, while Africa and Asia consume much less.(Right) A world map with countries colored to reflect the food energy consumption of their people in 2001-2003. Consumption in North America, Europe, and Australia has increased with respect to previous levels in 1971. Food consumption has also increased substantially in many parts of Asia. However, food consumption in Africa remains low.|1961年(上)および2001年から2003年(下)における摂取エネルギー(kcal/人/日)の状況<ref name = Earth09 /> |
|||
肥満率は少なくとも50歳または60歳まで年齢とともに増加しており{{Sfn|Seidell|2005|p=5}}、米国、オーストラリア、カナダでは、重度肥満が肥満全体の割合よりも速いペースで増加している<ref name="morbid2007" /><ref name="pmid24351678">{{Cite journal | vauthors = Howard NJ, Taylor AW, Gill TK, Chittleborough CR | title = Severe obesity: Investigating the socio-demographics within the extremes of body mass index | journal = Obesity Research & Clinical Practice | volume = 2 | issue = 1 | pages = I–II | date = March 2008 | pmid = 24351678 | doi = 10.1016/j.orcp.2008.01.001 }}</ref><ref name="Tjepkema2005">{{Cite book|author=Tjepkema M |chapter=Measured Obesity–Adult obesity in Canada: Measured height and weight |title=Nutrition: Findings from the Canadian Community Health Survey |publisher=Statistics Canada |date=6 July 2005 |location=Ottawa, Ontario |chapter-url=http://www.statcan.gc.ca/pub/82-620-m/2005001/article/adults-adultes/8060-eng.htm}}</ref>。[[経済協力開発機構]](OECD)は、少なくとも2030年までは肥満率が上昇し続けると予測しており、特に米国、メキシコ、英国では、肥満率がそれぞれ47%、39%、35%に達すると予測している<ref>{{Cite web |url=https://www.oecd.org/els/health-systems/Obesity-Update-2017.pdf |title=Obesity Update 2017 |publisher=Organisation for Economic Co-operation and Development |access-date=6 October 2018}}</ref>。 |
|||
かつては高所得国だけの問題と考えられていた肥満率は、世界中で上昇しており、先進国と発展途上国の両方に影響を与えている<ref name="EuroG2008">{{Cite journal | vauthors = Tsigos C, Hainer V, Basdevant A, Finer N, Fried M, Mathus-Vliegen E, Micic D, Maislos M, Roman G, Schutz Y, Toplak H, Zahorska-Markiewicz B | title = Management of obesity in adults: European clinical practice guidelines | journal = Obesity Facts | volume = 1 | issue = 2 | pages = 106–16 | date = April 2008 | pmid = 20054170 | pmc = 6452117 | doi = 10.1159/000126822 | url = http://www.gojaznost.org/gs/dodatak/OMTFManagementofObesityinAdults2008.pdf | archive-url = https://web.archive.org/web/20120426034913/http://www.gojaznost.org/gs/dodatak/OMTFManagementofObesityinAdults2008.pdf | url-status=dead | archive-date = 26 April 2012 }}</ref>こうした増加は、都市部で最も顕著なようである<ref name="WHO2009a" />。 |
|||
また、性別や性自認に基づく違いも肥満の有病率に影響がある<ref name=":10" /><ref name=":11" />。世界的に見ると、肥満の女性は男性よりも多い<ref name="WHO2015" />が、肥満の測定方法によってその率は異なる<ref name=":10">{{Cite journal | vauthors = Robertson C, Archibald D, Avenell A, Douglas F, Hoddinott P, van Teijlingen E, Boyers D, Stewart F, Boachie C, Fioratou E, Wilkins D, Street T, Carroll P, Fowler C | title = Systematic reviews of and integrated report on the quantitative, qualitative and economic evidence base for the management of obesity in men | journal = Health Technology Assessment | volume = 18 | issue = 35 | pages = v–vi, xxiii–xxix, 1–424 | date = May 2014 | pmid = 24857516 | pmc = 4781190 | doi = 10.3310/hta18350 }}</ref><ref name=":11">{{Cite journal |date=10 May 2016 |title=Managing obesity in men |url=https://evidence.nihr.ac.uk/collection/managing-obesity-in-men/ |access-date=7 December 2022 |website=NIHR Evidence |doi=10.3310/highlight-000844 |language=en-GB}}</ref>。<br />[[2021年]]6月、世界保健機関は以下のように発表した<ref>{{Cite web |url=https://www.who.int/en/news-room/fact-sheets/detail/obesity-and-overweight |title=Obesity and overweight |author= |date=9 June 2021 |publisher=[[WHO]] |archive-url= |archive-date= |access-date=26 February 2023}}</ref>。 |
|||
* 世界において、[[1975年]]以降、肥満は約3倍に増加している |
|||
* [[2016年]]、18歳以上の成人19億人以上は[[過体重]]であり、そのうちの6億5千万人以上が肥満であった |
|||
* [[2020年]]、5歳未満の子ども3900万人が、過体重もしくは肥満であった |
|||
2022年には、世界で10億人以上が肥満であり(成人8億7,900万人、子ども1億5,900万人)、これは1990年に登録された成人の症例の2倍以上(子どもは4倍以上)に相当する<ref name="Worldwide trends" /><ref>{{Cite web |title=One in eight people are now living with obesity |url=https://www.who.int/news/item/01-03-2024-one-in-eight-people-are-now-living-with-obesity |access-date=2024-03-01 |website=World Health Organization |date=1 March 2024 |language=en}}</ref>。 |
|||
=== 各国別状況 === |
|||
[[ファイル:Bmi30chart.png|サムネイル|250x250ピクセル|このグラフは、OECD加盟国(チェコ、ハンガリー、ポーランド、スロバキア、メキシコを含む)の全人口(15歳以上)に占めるBMIが30以上の人の割合を示している。このグラフに使用されている数値が発表、収集、編集された年は1996年から2003年までである。]] |
|||
=== 日本 === |
|||
{{Seealso|日本の健康}}日本におけるBMI≧30を満たすヒトの割合は先進国で最も低い<ref name=":32">{{Cite web |title=Body Mass Index (BMI) by Country |url=http://chartsbin.com/view/577 |website=ChartsBin |access-date=2024-08-26 |last=ChartsBin}}</ref>。2008年の年齢標準化BMIは女性で21.87、男性で23.5<ref name=":32" />と、男性のほうが肥満傾向である<ref name=":32" />{{Efn|国際的には女性の方が一般的に肥満率が高い。}}<ref name=":1">{{Cite web |title=Japan |url=https://data.worldobesity.org/country/japan-105/#data_prevalence |website=World Obesity Federation Global Obesity Observatory |access-date=2024-08-27 |language=en}}</ref>。1980年は男女のBMIはそれぞれ、21.29と22.1であり、いずれも微増傾向である<ref name=":32" />。また、日本人は肥満の判定基準がBMI≧25であり、これを満たす成人の割合は27.2%(2019年)に達する<ref name=":1" />。[[ファイル:World_Per_Person_Energy_Consumption.png|代替文=A graph showing a gradual increase in global food energy consumption per person per day between 1961 and 2002.|サムネイル|1961年から2002年までの世界の一人当たりの平均摂取エネルギーの状況<ref name="Earth092">{{cite web |url=http://earthtrends.wri.org/searchable_db/index.php?theme=8&variable_ID=212&action=select_countries |title=EarthTrends: Nutrition: Calorie supply per capita |work=World Resources Institute |accessdate=Oct. 18, 2009}}</ref>]] |
|||
{{Double image stack|right|World map of Energy consumption 1961,2.svg|World map of Energy consumption 2001-2003.svg|200|1961年(上)および2001年から2003年(下)における摂取エネルギー(kcal/人/日)の状況<ref name = Earth09 /> |
|||
{{Multicol}} |
{{Multicol}} |
||
{{legend|#b3b3b3|データなし}} |
{{legend|#b3b3b3|データなし}} |
||
| 303行目: | 434行目: | ||
{{legend|#ff2c00|3,400から3,600}} |
{{legend|#ff2c00|3,400から3,600}} |
||
{{legend|#cb0000|3,600を超える}} |
{{legend|#cb0000|3,600を超える}} |
||
{{Multicol-end}}|||alt=(Left) A world map with countries colored to reflect the food energy consumption of their people in 1961. North America, Europe, and Australia have relatively high intake, while Africa and Asia consume much less.(Right) A world map with countries colored to reflect the food energy consumption of their people in 2001-2003. Consumption in North America, Europe, and Australia has increased with respect to previous levels in 1971. Food consumption has also increased substantially in many parts of Asia. However, food consumption in Africa remains low.}} |
|||
{{Multicol-end}} |
|||
||}} |
|||
世界的には、男性の24%と女性の27%が肥満であるという{{出典無効|date=2024-08-12|title=出典が翻訳されてしまっているので、英語であろう元情報が分からない}}<ref>5大陸・63ヵ国が参加した「国際腹部肥満測定デー (IDEAO)」のデータ解析の結果</ref>。一般的に、アジア諸国に比べてアメリカ合衆国および欧州各国のほうが肥満の人々の割合が高いとされる{{出典無効|date=2024-08-12|title=出典情報不足}}<ref>INSERM Beverley Balkau</ref>。 |
|||
[[2021年]]6月、世界保健機関は以下のように発表した<ref>{{Cite web |url = https://www.who.int/en/news-room/fact-sheets/detail/obesity-and-overweight |title = Obesity and overweight |author = |date = 9 June 2021 |publisher = [[WHO]] |archive-url = |archive-date = |access-date = 26 February 2023 }}</ref>。 |
|||
* 世界において、[[1975年]]以降、肥満は約3倍に増加している |
|||
* [[2016年]]、18歳以上の成人19億人以上は太り過ぎであり、そのうちの6億5千万人以上が肥満であった |
|||
* [[2020年]]、5歳未満の子ども3900万人が、過体重もしくは肥満であった |
|||
=== アメリカ合衆国 === |
=== アメリカ合衆国 === |
||
2005年、アメリカ医学研究所(のちの『[[全米医学アカデミー]]』, ''National Academy of Medicine'')は、「[[カロリー]]が高く、[[栄養価]]に乏しい食品の[[コマーシャル]]が子供の肥満に関わっている」としており、[[自主規制]]ないし政府の介入を求めた<ref>{{Cite web |url=http://www.iom.edu/CMS/3788/21939/31330.aspx |title=Food Marketing to Children and Youth: Threat or Opportunity? |last= |first= |author= |date=6 December 2005 |website= |work=Institute of Medicine |publisher= |archive-url=https://web.archive.org/web/20060114054348/http://www.iom.edu/CMS/3788/21939/31330.aspx |archive-date=14 January 2006 |access-date=10 November 2022}}</ref>。 |
|||
[[アメリカ合衆国]]では、BMIが「30」以上で「肥満」と見なされている。[[2002年]]に取られたデータによれば、BMIが25以上の国民は65.7%で、BMIが30以上の子供は16%以上に達するという。同国では、[[ジャンクフード]]の販売について、子供の健康や食の嗜好を守るために自主規制する方向に向かっている。公的な医療保険制度が整っていないことも手伝い、経済上の理由による医療保険未加入者が約4700万人いると言われており、低所得者層ほど栄養価の高いものは食べられず、肥満や病気を患いやすくなっている。アメリカ国民の30%以上は肥満であり、単純性肥満は全肥満のうちの約90%を占めるとされる。 |
|||
[[シカゴ大学]]は、「18歳未満をターゲットにした食べ物のコマーシャルに使われている商品の90%以上が栄養価に乏しいものばかりであり、食の嗜好に影響を与える」と報告した<ref>{{Cite web|和書 |url=http://www.afpbb.com/article/life-culture/health/2277386/2094497 |title=米国の子どもたちの肥満は、「健康に悪い食品のCM」にさらされているから? |author= |date=8 September 2007 |website= |work=AFPBB News |publisher= |archive-url=https://archive.ph/9QrY |archive-date=29 July 2012 |access-date=10 November 2022}}</ref>。 |
|||
[[ |
米国の[[公立学校]]において、2006年、清涼飲料販売のトップ3社において、肥満対策として「糖分の多い飲料や脂肪を除去していない[[牛乳]]の販売はしないように」との合意ができた<ref>{{Cite web |url=http://www.nytimes.com/2006/05/04/health/04soda.html |title=Bottlers Agree to a School Ban on Sweet Drinks |author=MARIAN BURROS, MELANIE WARNER |date=4 May 2006 |website= |work= |publisher=[[The New York Times]] |archive-url=https://archive.ph/uiaO |archive-date=7 September 2012 |access-date=10 November 2022}}</ref>。 |
||
[[ |
2012年、[[マクドナルド]]や[[ペプシコ]]は、「12歳以下の子供にはジャンクフードの[[広告]]を見せない」との合意に至った<ref>{{Cite web |url=http://www.nytimes.com/2007/07/18/business/18food.html |title=Limiting Ads of Junk Food to Children |author=BROOKS BARNES |date=18 July 2007 |website= |work= |publisher=[[The New York Times]] |archive-url=https://archive.ph/Akid |archive-date=27 May 2012 |access-date=10 November 2022}}</ref>。 |
||
[[マクドナルド]]や[[ペプシコ]]は、「12歳以下の子供にはジャンクフードの[[広告]]を見せない」との合意に至った<ref>{{Cite web |url = http://www.nytimes.com/2007/07/18/business/18food.html |title = Limiting Ads of Junk Food to Children |author = BROOKS BARNES |date = 18 July 2007 |website = |work = |publisher = [[The New York Times]] |archive-url = https://archive.ph/Akid |archive-date = 27 May 2012 |access-date = 10 November 2022 }}</ref>。 |
|||
=== メキシコ === |
=== メキシコ === |
||
1980年の時点ではメキシコの肥満率は7%であったが、2016年には20.3%に上昇した。同国では、年間80,000人が糖尿病で命を落としている。[[北米自由貿易協定]]が締結されたのち、アメリカの[[ファーストフード]]レストランやコンビニが増えた。「メキシコ人の多くがソフトドリンクや加工食品を利用しやすくなった」「自由貿易協定に基づき、アメリカの企業による投資がメキシコ人の食生活の変化と肥満の増加を加速させた」と結論付けている学者もいる<ref |
1980年の時点ではメキシコの肥満率は7%であったが、2016年には20.3%に上昇した<ref name=":02">{{Cite web |url=https://www.nytimes.com/2017/12/11/health/obesity-mexico-nafta.html |title=A Nasty, Nafta-Related Surprise: Mexico's Soaring Obesity |author=Andrew Jacobs, Matt Richtel |date=11 December 2017 |publisher=[[The New York Times]] |archive-url=https://archive.ph/6PcxE#selection-947.0-961.13 |archive-date=11 December 2017 |access-date=11 September 2020}}</ref>。同国では、年間80,000人が[[糖尿病]]で命を落としており、メキシコで最大の死因となっている<ref name=":02" />。[[北米自由貿易協定]]が締結されたのち、アメリカの[[ファーストフード]]レストランやコンビニが増えた<ref name=":02" />。「メキシコ人の多くがソフトドリンクや加工食品を利用しやすくなった」「自由貿易協定に基づき、アメリカの企業による投資がメキシコ人の食生活の変化と肥満の増加を加速させた」と結論付けている学者もいる<ref name=":02" />。 |
||
=== 東ヨーロッパ === |
=== 東ヨーロッパ === |
||
[[ルーマニア]]の研究機関によれば、ルーマニア国民の4人に1人が肥満であり、子供の肥満の場合、冷戦時代の2倍以上の8%に達する |
[[ルーマニア]]の研究機関によれば、ルーマニア国民の4人に1人が肥満であり、子供の肥満の場合、冷戦時代の2倍以上の8%に達する<ref name=":16">{{Cite web|和書 |url=http://www.asahi.com/international/update/0316/TKY201003150469.html |title=東欧で肥満児急増 体操教室流行・ジャンクフード税導入 |author=玉川透 |date=16 March 2010 |website= |work= |publisher=[[朝日新聞]] |archive-url=https://web.archive.org/web/20100322185755/http://www.asahi.com/international/update/0316/TKY201003150469.html |archive-date=22 March 2010 |access-date=11 November 2022}}</ref>。肥満の一歩手前の「太り気味」も含めると、5人に1人が[[生活習慣病]]のリスクを抱えているという<ref name=":16" />。また、「所得の低い家庭ほど、ファストフードに頼る傾向がある<ref name=":16" />。2010年1月、同国は「ジャンクフード税」の導入を発表した<ref name=":16" />。[[ブルガリア]]では、政府の方針に基づき、全国の学校の食堂や売店から[[スナック菓子]]や[[清涼飲料水]]を撤去した<ref name=":16" />。 |
||
=== クウェート === |
=== クウェート === |
||
2010年の時点で、国民の74%が「太りすぎ」であり、国民の14%は糖尿病を患っており、その数は増加しつつあ |
2010年の時点で、国民の74%が「太りすぎ」であり、国民の14%は糖尿病を患っており、その数は増加しつつあるという<ref name=":22">{{Cite web |url=http://www.asahi.com/international/update/0316/TKY201003150469.html |title=世界有数の肥満国クウェート、ファストフード人気も一因に |author= |date=7 May 2010 |website= |work= |publisher=[[CNN]] |archive-url=https://web.archive.org/web/20100511003615/http://www.cnn.co.jp/fringe/AIC201005070014.html |archive-date=11 May 2010 |access-date=11 November 2022}}</ref>。政府は健康的な食品の販売や運動の奨励を行うことで対策に乗り出している<ref name=":22" />。 |
||
=== 中国 === |
=== 中国 === |
||
2010年の時点での中国の肥満人口は3億2500万人であったが、[[2030年]]には倍増して6億5000万人に達する見通しだという<ref>{{Cite web|和書|url |
2010年の時点での中国の肥満人口は3億2500万人であったが、[[2030年]]には倍増して6億5000万人に達する見通しだという<ref>{{Cite web|和書 |url=http://news.searchina.ne.jp/disp.cgi?y=2010&d=0501&f=national_0501_019.shtml |title=中国の肥満人口は3億人超、2030年には6.5億人に |author=如月隼人 |date=1 May 2010 |website=[[サーチナ (ポータルサイト)|サーチナ]] |work= |publisher= |archive-url=https://web.archive.org/web/20101205222721/http://news.searchina.ne.jp/disp.cgi?y=2010&d=0501&f=national_0501_019.shtml |archive-date=5 December 2010 |access-date=11 November 2022}}</ref>。 |
||
=== 日本 === |
|||
{{Seealso|日本の健康}} |
|||
日本における肥満率は先進国最小の低さであり、BMIは男女とも「普通体重」階級内に収まる<ref name = "eiyou" >{{Cite report |publisher = 厚生労働省 |title = 平成26年 国民健康・栄養調査報告 |date = 2015-12-09 |url = https://www.mhlw.go.jp/bunya/kenkou/eiyou/h26-houkoku.html }}</ref>。男子のほうが肥満傾向にある<ref name = eiyou />。 |
|||
日本における肥満(BMI30以上)の頻度は3%とされている{{出典無効|date=2024-08-12|title=出典情報不足}}<ref>WHO monitoring of trends and determinants in cardiovasculsr diseases「日本人の BMI に関する研究」班の報告</ref>が、成人や小児を問わず、肥満は増加しているという。10歳から12歳では、男子の10%、女子の8 - 9%が肥満であり、その9割以上が単純性肥満であるという。[[健康増進法]]が制定されたことに伴い、肥満者には[[特定健診・特定保健指導]]が推進されている。 |
|||
=== 太平洋の島嶼国家 === |
=== 太平洋の島嶼国家 === |
||
18歳人口のうち、肥満とされる人の比率を示す肥満率の国際比較では、[[南太平洋]]に点在する[[島国|島嶼国家]]が上位を占める。世界保健機関が肥満率を集計した[[2014年]]のデータによれば、トップの[[クック諸島]]は50%を超え、上位10カ国に入る[[パラオ]]、[[ナウル]]、[[サモア]]、[[トンガ]]、[[ニウエ]]、[[マーシャル諸島]]、[[キリバス]]、[[ツバル]]は40%台であり、成人の半数近くが「肥満」と見なされている<ref>{{Cite web|和書|url |
18歳人口のうち、肥満とされる人の比率を示す肥満率の国際比較では、[[南太平洋]]に点在する[[島国|島嶼国家]]が上位を占める。世界保健機関が肥満率を集計した[[2014年]]のデータによれば、トップの[[クック諸島]]は50%を超え、上位10カ国に入る[[パラオ]]、[[ナウル]]、[[サモア]]、[[トンガ]]、[[ニウエ]]、[[マーシャル諸島]]、[[キリバス]]、[[ツバル]]は40%台であり、成人の半数近くが「肥満」と見なされている<ref>{{Cite web|和書 |url=https://www.asahi.com/articles/DA3S13355993.html |title=(世界発2018)トンガ、肥満に悩む 25歳以上の67% ウエスト平均100センチ超 |last= |first= |author= |date=12 February 2018 |website= |work= |publisher=[[朝日新聞]](有料記事) |archive-url=https://web.archive.org/web/20180824172850/https://www.asahi.com/articles/DA3S13355993.html |archive-date=24 August 2018 |access-date=12 November 2022}}</ref>。 |
||
[[トンガ]]の首相、アキリスィ・ポヒヴァ(''Akilisi Pōhiva'')は、近隣島嶼国家の首脳に対し、1年間の「ダイエット競争」を呼び掛けた<ref>{{Cite web|和書|url = http://www.afpbb.com/articles/-/3186116 |title = トンガ首相、太平洋諸国首脳にダイエット競争呼び掛け |last = |first = |author = |date = 15 August 2018 |website = |work = [[フランス通信社|AFP]] |publisher = |archive-url = https://web.archive.org/web/20180816115903/http://www.afpbb.com/articles/-/3186116 |archive-date = 16 August 2018 |access-date = 10 November 2022 }}</ref>。 |
|||
=== その他の国々 === |
=== その他の国々 === |
||
[[ブラジル]]における女性の肥満率は、[[1975年]]には24%だったのが、[[2003年]]には38%に上昇した。[[バングラデシュ]]においては、[[1996年]]では3%だったのが、[[2007年]]には12%に上昇した。[[ケニア]]においては、[[1993年]]には15%だったのが、2003年には26%に上昇した<ref name="DeFries">ルース・ドフリース『食糧と人類:飢餓を克服した大増産の文明史』小川敏子訳 日本経済新聞出版社 2016年、ISBN 9784532169817 pp.247-253.</ref>。 |
[[ブラジル]]における女性の肥満率は、[[1975年]]には24%だったのが、[[2003年]]には38%に上昇した。[[バングラデシュ]]においては、[[1996年]]では3%だったのが、[[2007年]]には12%に上昇した。[[ケニア]]においては、[[1993年]]には15%だったのが、2003年には26%に上昇した<ref name="DeFries">ルース・ドフリース『食糧と人類:飢餓を克服した大増産の文明史』小川敏子訳 日本経済新聞出版社 2016年、ISBN 9784532169817 pp.247-253.</ref>。 |
||
== |
==歴史== |
||
{{Reflist|2}} |
|||
== |
===語源=== |
||
肥満の英語、''obesity''は[[ラテン語]]の''obesitas''に由来し、「がっちりした、太った、ふくよかな」を意味する。obesitasの語幹''Ēsus''は''edere''(食べる)の過去分詞で、それにob(過剰な)が付け加えられている<ref name=etymol>{{Cite web|url=http://www.etymonline.com/index.php?term=obesity |title=Online Etymology Dictionary: Obesity |website=Douglas Harper |access-date=31 December 2008}}</ref>[[オックスフォード英語辞典]]には、{{仮リンク|ランドル・コットグレイヴ|en|Randle Cotgrave|redirect=1}}による1611年の最初の使用例が記録されている<ref>{{Cite web |url=http://www.oed.com/ |title=Obesity, n |website=[[オックスフォード英語辞典|Oxford English Dictionary]] 2008 |access-date=21 March 2009 |url-status=live |archive-url=https://web.archive.org/web/20080111125659/http://www.oed.com/ |archive-date=11 January 2008 }}</ref>。 |
|||
{{Citebook|和書 |title=肥満症診療ガイドライン2022 |date=2022-12-2 |year=2022 |publisher=[[ライフサイエンス出版]] |pages=51-81 |isbn=978-4-89775-458-1 |chapter=5章 肥満症の治療と管理 |author=日本肥満学会 |author-link=日本肥満学会 |url=http://www.jasso.or.jp/data/magazine/pdf/medicareguide2022_09.pdf |format=PDF |access-date=2024-08-12}} |
|||
===肥満に対する見方の推移=== |
|||
== 関連項目 == |
|||
[[ファイル:Charles Mellin (attributed) - Portrait of a Gentleman - Google Art Project.jpg|thumb|upright=1.0|alt=A very obese gentleman with a prominent double chin and mustache dressed in black with a sword at his left side.|[[中世]][[ルネサンス|ルネサンス期]]{{仮リンク|シャルル・メラン|en|Charles Mellin|redirect=1}}作とされるトスカーナの将軍''{{仮リンク|アレッサンドロ・デル・ボッロ|en|Alessandro del Borro|redirect=1}}''、1645年<ref name=Zach2003>{{Cite journal | vauthors = Bloomgarden ZT | title = Prevention of obesity and diabetes | journal = Diabetes Care | volume = 26 | issue = 11 | pages = 3172–8 | date = November 2003 | pmid = 14578257 | doi = 10.2337/diacare.26.11.3172 | url = http://care.diabetesjournals.org/content/26/11/3172.full | type = Review | doi-access = free }}</ref>。 |
|||
]] |
|||
[[ファイル:Venus von Willendorf 01.jpg|thumb|upright=1.0|alt=A carved stone miniature figurine depicted an obese female.|[[ヴィレンドルフのヴィーナス]]は紀元前24,000年から22,000年に作られた。 |
|||
]] |
|||
[[古代ギリシア医学]]では肥満を医学的異常と見なし、古代エジプト人も同様に見ていたという記録が残っている<ref name=Haslam2007>{{Cite journal | vauthors = Haslam D | title = Obesity: a medical history | journal = Obesity Reviews | volume = 8 | issue = Suppl 1 | pages = 31–6 | date = March 2007 | pmid = 17316298 | doi = 10.1111/j.1467-789X.2007.00314.x | s2cid = 43866948 | type = Review | doi-access = free }}</ref>。[[ヒポクラテス]]は「肥満はそれ自体が病気であるだけでなく、他の病気の前兆でもある」と記している<ref name=HaslamJames/>。インドの外科医[[スシュルタ]](紀元前6世紀)は肥満を糖尿病や心臓疾患と関連付けた<ref name=Dwivedi&Dwivedi07/>。彼は肥満の治療と副作用の緩和に肉体労働を推奨した<ref name=Dwivedi&Dwivedi07>{{Cite web |url=http://medind.nic.in/iae/t07/i4/iaet07i4p243.pdf |title=History of Medicine: Sushruta – the Clinician – Teacher par Excellence |access-date=19 September 2008 |website=Dwivedi, Girish & Dwivedi, Shridhar |year=2007 |url-status=dead |archive-url=https://web.archive.org/web/20081010045900/http://medind.nic.in/iae/t07/i4/iaet07i4p243.pdf |archive-date=10 October 2008 }}</ref>。人類の歴史の大半において、人類は食糧不足と闘ってきた<ref>{{Cite book| vauthors = Mazzone T, Fantuzzi G |title=Adipose Tissue And Adipokines in Health And Disease (Nutrition and Health) |publisher=Humana Press |location=Totowa, NJ |year=2006 |page=222 |isbn=978-1-58829-721-1 }}</ref>。そのため、肥満は歴史的に富と繁栄の象徴と見なされてきた。古代東アジア文明では、高官の間で肥満が一般的であった<ref>{{Cite book| vauthors = Keller K |title=Encyclopedia of Obesity |publisher=Sage Publications, Inc |location=Thousand Oaks, Calif |year=2008 |isbn=978-1-4129-5238-5 |url=https://books.google.com/books?id=aRp2rJrEqZsC | page = 49}}</ref>。17世紀のイギリスの医学者{{仮リンク|トビアス・ヴェナー|en|Tobias Venner|redirect=1}}が、英語で出版された書籍の中で肥満を社会病として初めて言及した人物の一人として知られている<ref name=Haslam2007/><ref>{{Cite book |url= https://archive.org/details/fatboysslimbook00gilm|url-access=registration|quote=tobias venner obesity.|title=Fat Boys: A Slim Book| vauthors = Gilman SL |page=[https://archive.org/details/fatboysslimbook00gilm/page/18 18]|publisher= University of Nebraska Press|year=2004|isbn=978-0-8032-2183-3}}</ref>。 |
|||
[[産業革命]]の始まりとともに、国家の軍事的・経済的強さは兵士や労働者の体格と体力の両方に依存していることが認識されるようになった<ref name="Caballero" />。平均的なボディマス指数が、現在では低体重とされる値から標準的な範囲とされる値にまで増えたことは、工業化社会の発展において重要な役割を果たした<ref name="Caballero" />。 結果、19世紀を通じて先進国では身長と体重の両方が増加した。20世紀には、ヒトは身長において遺伝的潜在能力に達したため、体重の増加が身長の増加を大きく上回り、肥満が増加した<ref name="Caballero" />。1950年代には、先進国における富の増加により小児死亡率が低下したが、体重の増加に伴い、心臓病や腎臓病がより多くなった<ref name="Caballero" /><ref>{{Cite journal | vauthors = Breslow L | title = Public health aspects of weight control | journal = American Journal of Public Health and the Nation's Health | volume = 42 | issue = 9 | pages = 1116–20 | date = September 1952 | pmid = 12976585 | pmc = 1526346 | doi = 10.2105/AJPH.42.9.1116 }}</ref>。この時期、[[保険会社]]は体重と平均余命の関連性に気づき、肥満者に対する保険料を値上げした<ref name="HaslamJames" />。 |
|||
歴史上、多くの文化において肥満は性格上の欠陥の結果であると見なされてきた。古代[[ギリシア喜劇|ギリシャ喜劇]]に登場する肥満体または太ったキャラクターは大食漢であり、嘲笑の対象であった。キリスト教の時代には、食べ物は{{仮リンク|怠惰 (罪源)|en|Sloth (deadly sin)|redirect=1|label=怠惰}}や[[色欲]]という罪への入り口と見なされていた<ref name="Woodhouse" />。現代の西洋文化では、過剰な体重はしばしば魅力的でないと見なされ、肥満は一般的にさまざまな否定的な固定観念と関連付けられている。あらゆる年齢の人々が[[社会的スティグマ|社会的なスティグマ]]に直面し、いじめの対象となったり、仲間から疎外されたりすることがある<ref name="Bias2001">{{Cite journal | vauthors = Puhl R, Brownell KD | title = Bias, discrimination, and obesity | journal = Obesity Research | volume = 9 | issue = 12 | pages = 788–805 | date = December 2001 | pmid = 11743063 | doi = 10.1038/oby.2001.108 | type = Review | doi-access = free }}</ref>。 |
|||
西洋社会における健康的な体重に関する一般認識は、理想的な体重とされるものに対する認識とは異なり、両者とも20世紀初頭から変化している。理想とされる体重は1920年代以降、低くなってきている。これは、[[ミス・アメリカ]]・コンテストの優勝者の平均身長が1922年から1999年の間に2%増加した一方で、平均体重は12%減少したという事実によって示されている<ref>{{Cite journal | vauthors = Rubinstein S, Caballero B | title = Is Miss America an undernourished role model? | journal = JAMA | volume = 283 | issue = 12 | pages = 1569 | year = 2000 | pmid = 10735392 | doi = 10.1001/jama.283.12.1569 | type = Letter }}</ref>。一方、健康的な体重に関する人々の考え方は、反対の方向に変化している。英国では、2007年には1999年よりも、自分自身が太り過ぎであると考える体重が大幅に増加した<ref name="John2008">{{Cite journal | vauthors = Johnson F, Cooke L, Croker H, Wardle J | title = Changing perceptions of weight in Great Britain: comparison of two population surveys | journal = BMJ | volume = 337 | pages = a494 | date = July 2008 | pmid = 18617488 | pmc = 2500200 | doi = 10.1136/bmj.a494 }}</ref>。これらの変化は、肥満率の増加により、余分な体脂肪が正常であると受け入れられるようになったためであると考えられている<ref name="John2008" />。 |
|||
アフリカの多くの地域では、肥満は依然として裕福さと健康の象徴と見なされている。これは[[エイズ]]の流行が始まって以来、特に顕著になっている<ref name="HaslamJames" />。 |
|||
===芸術=== |
|||
2万~3万5千年前の人体を初めて彫刻で表現した作品には肥満の女性が描かれている。このような[[ヴィーナス像]]は豊穣を強調する傾向によるものとする説もあるが、一方で、当時の人々の「肥満」を表しているとする説もある<ref name=Woodhouse/>。しかし、ギリシャやローマの芸術には肥満は見られず、おそらく中庸を重んじる彼らの理想に合致したものだった。この傾向はキリスト教ヨーロッパの歴史の大部分を通じて続き、肥満として描かれたのは社会経済的地位の低い人々だけだった<ref name=Woodhouse/>。 |
|||
[[ルネサンス]]期には、一部の上流階級の人々がその大きな体格を誇示し始め、[[ヘンリー8世 (イングランド王)|イングランド王ヘンリー8世]]や{{仮リンク|アレッサンドロ・ダル・ボッロ|en|Alessandro dal Borro|redirect=1}}の肖像画で見られる<ref name="Woodhouse" />。ルーベンス(1577年-1640年)は、ふくよかな女性を自身の絵画に定期的に描いており、そこから「ルーベンス風([[ピーテル・パウル・ルーベンス#Work|Rubenesque]])」という用語が派生した。しかし、これらの女性は、肥沃さとの関連性を持つ「砂時計」型の体型を維持していた<ref name="Fumento">{{Cite book| vauthors = Fumento M |title=The Fat of the Land: Our Health Crisis and How Overweight Americans Can Help Themselves |publisher=Penguin (Non-Classics) |year=1997 |page=126 |isbn=978-0-14-026144-8}}</ref>。19世紀の間に、肥満に対する見方は西洋世界で変化した。肥満が富や社会的地位の象徴であった数世紀を経て、スリムであることが望ましい基準として見られるようになった<ref name="Woodhouse" />。1819年に発表された版画『ベル・アリアンス、またはブラックバーンの女性改革者たち』で、画家[[ジョージ・クルックシャンク]]は[[ブラックバーン (イングランド)|ブラックバーン]]の女性改革者の活動を批判し、太っていることを女性的でないことを表現する手段として用いた<ref>{{Cite journal| vauthors = Kitchener C |date=2022|title=Sisters of the Earth: The Landscapes, Radical Identities and Performances of Female Reformers in 1819 |journal=Journal for Eighteenth-Century Studies|language=en|volume=45|issue=1|pages=77–93|doi=10.1111/1754-0208.12778|s2cid=246984311|issn=1754-0208}}</ref>。 |
|||
==社会と文化== |
|||
===経済的影響=== |
|||
肥満は健康に悪影響を及ぼすだけでなく、雇用における不利益{{Sfn|Puhl|2005|p=29}}<ref>{{Cite journal | vauthors = Johansson E, Böckerman P, Kiiskinen U, Heliövaara M | title = Obesity and labour market success in Finland: the difference between having a high BMI and being fat | journal = Economics and Human Biology | volume = 7 | issue = 1 | pages = 36–45 | date = March 2009 | pmid = 19249259 | doi = 10.1016/j.ehb.2009.01.008 }}</ref>や事業コストの増加など、多くの問題を引き起こす。これらの影響は、個人から企業、政府に至るまで、社会のあらゆるレベルで感じられている。 |
|||
カナダにおける肥満のコストは1997年では20億カナダドル(総医療費の2.4%)と推定された<ref name="CADG2006" />。2005年のオーストラリアにおける過体重および肥満の年間直接コスト総額は210億豪ドルであった。また、オーストラリアの過体重および肥満の人々には、356億豪ドルの政府補助金が支給されている<ref name="MJA2009">{{Cite journal | vauthors = Colagiuri S, Lee CM, Colagiuri R, Magliano D, Shaw JE, Zimmet PZ, Caterson ID | title = The cost of overweight and obesity in Australia | journal = The Medical Journal of Australia | volume = 192 | issue = 5 | pages = 260–4 | date = March 2010 | pmid = 20201759 | doi = 10.5694/j.1326-5377.2010.tb03503.x| s2cid = 1588787 | url = http://www.mja.com.au/public/issues/192_05_010310/col10841_fm.html | type = Comparative Study }}</ref>。[[ダイエット]]製品にかかる年間支出の推定範囲は、米国だけでも400億ドルから1000億ドルである<ref>{{Cite news| vauthors = Cummings L |title=The diet business: Banking on failure |work=BBC News |date=5 February 2003 |url= http://news.bbc.co.uk/2/hi/business/2725943.stm |access-date=25 February 2009}}</ref>。2021年時点では、米国における肥満に起因する医療費は1730億ドル(総医療費の3.8%)と推定されている<ref>{{Cite web |title=Fast Facts: Health and Economic Costs of Chronic Conditions |url=https://www.cdc.gov/chronic-disease/data-research/facts-stats/index.html |website=Chronic Disease |date=2024-07-18 |access-date=2024-08-26 |language=en-us |last=CDC}}</ref>。 |
|||
2019年、[[ランセット]]誌の肥満に関する委員会は、[[たばこの規制に関する世界保健機関枠組条約]]をモデルとして、肥満と栄養不足に取り組むことを各国に義務付ける世界条約を求め、政策策定から食品業界を明確に除外することを求めた。彼らは、肥満による世界的なコストは年間2兆ドル、世界の[[国内総生産|GDP]]の約2.8%に相当すると推定している<ref>{{Cite news |title=Public health experts call for global food treaty |url=https://www.ft.com/content/e32dfada-1ffa-11e9-b126-46fc3ad87c65?emailId=5c4ede5258d4740004049132 |access-date=7 March 2019 |newspaper=Financial Times |date=27 January 2019}}</ref>。 |
|||
肥満予防プログラムは、肥満関連疾患の治療費を削減することが分かっている。しかし、人は長生きすればするほど医療費がかさむ。そのため、研究者は、肥満を減らすことは公衆衛生を改善する可能性はあるが、医療費全体を削減することは難しいと結論づけている<ref>{{Cite journal | vauthors = van Baal PH, Polder JJ, de Wit GA, Hoogenveen RT, Feenstra TL, Boshuizen HC, Engelfriet PM, Brouwer WB | title = Lifetime medical costs of obesity: prevention no cure for increasing health expenditure | journal = PLOS Medicine | volume = 5 | issue = 2 | pages = e29 | date = February 2008 | pmid = 18254654 | pmc = 2225430 | doi = 10.1371/journal.pmed.0050029 | type = Comparative Study | doi-access = free }}</ref>。[<nowiki/>[[砂糖税|甘味飲料税]]などの嗜好品税は、食生活や消費習慣を抑制し、経済的負担を相殺する取り組みとして、世界の一部の国々で実施されている。 |
|||
[[ファイル:Wide Chair.jpg|thumb|left|upright=1.3|alt=An extra wide chair beside a number of normal sized chairs.|通常のサイズの椅子の横に置かれた特大の椅子<ref>{{Cite journal | vauthors = Bakewell J |title=Bariatric furniture: Considerations for use |journal=Int J Ther Rehabil |issue=7 |pages=329–33 |year=2007 |url=http://www.ijtr.co.uk/cgi-bin/go.pl/library/article.cgi?uid=23858;article=IJTR_14_7_329_333 |archive-url=https://web.archive.org/web/20111008202913/http://www.ijtr.co.uk/cgi-bin/go.pl/library/article.cgi?uid=23858;article=IJTR_14_7_329_333 |url-status=dead |archive-date=8 October 2011 |volume=14 |doi=10.12968/ijtr.2007.14.7.23858 }}</ref>。 |
|||
]] |
|||
肥満は社会的なスティグマや雇用における不利益につながる可能性がある{{Sfn|Puhl|2005|p=29}}。標準体重の人々と比較すると、肥満の労働者は平均して欠勤率が高く、障害休暇を取得する割合も高い<ref name=":8" />。そのため、雇用主のコストが増大し、生産性が低下する<ref name=":8">{{Cite journal | vauthors = Neovius K, Johansson K, Kark M, Neovius M | title = Obesity status and sick leave: a systematic review | journal = Obesity Reviews | volume = 10 | issue = 1 | pages = 17–27 | date = January 2009 | pmid = 18778315 | doi = 10.1111/j.1467-789X.2008.00521.x | s2cid = 20420379 | type = Review }}</ref>。[[デューク大学]]の従業員を対象とした調査では、BMIが40 kg/m<sup>2</sup>を超える人々は、BMIが18.5–24.9 kg/m<sup>2</sup>の人々と比較して、{{仮リンク|労働災害補償|en|workers' compensation|redirect=1|label=労災}}請求件数が2倍であることが判明した<ref name=":9" />。また、欠勤日数も12倍以上であった<ref name=":9" />。このグループで最も多かった負傷は転倒と重量物の持ち上げによるもので、下肢、手首または手、背中を負傷をしていた<ref name=":9">{{Cite journal | vauthors = Ostbye T, Dement JM, Krause KM | title = Obesity and workers' compensation: results from the Duke Health and Safety Surveillance System | journal = Archives of Internal Medicine | volume = 167 | issue = 8 | pages = 766–73 | date = April 2007 | pmid = 17452538 | doi = 10.1001/archinte.167.8.766 | type = Research Support | doi-access = }}</ref>。 |
|||
一部の研究では、肥満の人は採用されにくく、昇進もしにくいことが示されている<ref name="Bias2001" />。肥満の人は、同等の仕事でも、肥満でない人よりも給与が低い。肥満の女性は平均で6%少なく、肥満の男性は3%少ない{{Sfn|Puhl|2005|p=30}}。 |
|||
航空会社、医療、食品業界など特定の業界では、特別な懸念がある。肥満率の上昇により、航空会社は燃料費の高騰と座席幅の拡大というプレッシャーに直面している<ref>{{Cite web| vauthors = DiCarlo L |url=https://www.forbes.com/2002/10/24/cx_ld_1024obese.html |title=Why Airlines Can't Cut The Fat |website=Forbes.com |date=24 October 2002 |access-date=23 July 2008}}</ref>。2000年には、肥満の乗客の増加により航空会社は2億7500万米ドルの損失を被った<ref>{{Cite journal | vauthors = Dannenberg AL, Burton DC, Jackson RJ | title = Economic and environmental costs of obesity: the impact on airlines | journal = American Journal of Preventive Medicine | volume = 27 | issue = 3 | pages = 264 | date = October 2004 | pmid = 15450642 | doi = 10.1016/j.amepre.2004.06.004 | type = Letter | url = https://zenodo.org/record/1258704 }}</ref>。医療業界では、重度の肥満患者を扱うための特別な施設、すなわち特殊な吊り上げ装置や{{仮リンク|肥満患者用救急車|en|bariatric ambulance|redirect=1}}などに投資せざるを得なくっている<ref>{{Cite web|url=https://abcnews.go.com/Health/Diet/obese-health-care-bariatric-ambulances/story?id=7981746 |title=Who Should Pay for Obese Health Care? | vauthors = Cox L |publisher=ABC News |date=2 July 2009 |access-date=6 August 2012}}</ref>。レストランは、肥満の原因を作っているとして訴えられることで、コストが増大している<ref name="Govtrack">{{Cite web |url=http://www.govtrack.us/congress/bill.xpd?bill=h109-554 |title=109th U.S. Congress (2005–2006) H.R. 554: 109th U.S. Congress (2005–2006) H.R. 554: Personal Responsibility in Food Consumption Act of 2005 |publisher=GovTrack.us |access-date=24 July 2008 |archive-date=1 November 2008 |archive-url=https://web.archive.org/web/20081101192335/http://www.govtrack.us/congress/bill.xpd?bill=h109-554 |url-status=dead }}</ref>。2005年、米国議会は肥満に関連して食品業界を相手取った民事訴訟を防止するための法案を審議したが、法律化はされなかった<ref name="Govtrack" />。 |
|||
[[米国医師会]](AMA)が2013年に肥満を[[慢性疾患]]に分類したことにより<ref name="NYTimes20130618" />、健康保険会社が肥満治療、カウンセリング、手術の費用を支払う可能性が高くなり、 保険会社がその費用の補助を支援するのであれば、肥満治療薬や遺伝子治療の研究開発費もより手頃な価格になるはずである<ref name="WashPost20130620" />。しかし、AMAの分類は法的拘束力を持たないため、医療保険会社は依然として肥満への治療や手技の保険適用を拒否する権利を有している<ref name="WashPost20130620">{{Cite news|url=https://www.washingtonpost.com/blogs/innovations/wp/2013/06/20/a-changing-battlefield-in-the-fight-against-fat/ |title=A changing battlefield in the fight against fat | vauthors = Basulto D |date=20 June 2013 |newspaper=The Washington Post |access-date=20 June 2013 |url-status=live |archive-url= https://web.archive.org/web/20140902215705/http://www.washingtonpost.com/blogs/innovations/wp/2013/06/20/a-changing-battlefield-in-the-fight-against-fat/?wpisrc=nl_tech_b |archive-date=2 September 2014 }}</ref>。 |
|||
2014年、欧州司法裁判所は病的肥満は障害であるとの判決を下した。同裁判所は、従業員が肥満によって「他の労働者と同等に職業生活に完全かつ効果的に参加する」ことを妨げられる場合、それは障害とみなされるべきであり、そのような理由で解雇することは差別的であると述べた<ref>{{Cite news|url = https://www.reuters.com/article/eu-courts-obesity-idUSL1N0U20PE20141218|title = Obesity can be deemed a disability at work – EU court|date = 18 December 2014|access-date = 18 December 2014|newspaper = Reuters}}</ref>。 |
|||
低所得国では、肥満は裕福であることの証しである。2023年の実験的研究では、ウガンダの肥満者はより高い確率で融資を受けられることが分かった<ref>{{Cite journal |vauthors = Macchi E |date=2023 |title=Worth Your Weight: Experimental Evidence on the Benefits of Obesity in Low-Income Countries |url=https://www.aeaweb.org/articles?id=10.1257/aer.20211879 |journal=American Economic Review |language=en |volume=113 |issue=9 |pages=2287–2322 |doi=10.1257/aer.20211879 |hdl=10419/251433 |s2cid=244396815 |issn=0002-8282|hdl-access=free }}</ref>。 |
|||
===肥満の社会への受容=== |
|||
{{See also|ファット・アクセプタンス運動|{{仮リンク|肥満の社会的スティグマ|en|Social stigma of obesity|redirect=1}}|{{仮リンク|Health at Every Size|en|Health at Every Size|redirect=1}}|肥満嗜好}} |
|||
[[ファイル:PresidentTaftTelephoneCrop.jpg|thumb|upright=1|[[米国大統領]][[ウィリアム・タフト]]は、太り過ぎであることをよく揶揄されていた。]] |
|||
[[ファイル:Wahlkampf_Landtagswahl_NRW_2022_-_Bündnis_90-Die_Grünen_-_Heumarkt_Köln_2022-05-13-4484.jpg|thumb|upright=1|ドイツの政治家[[リカルダ・ラング]]は、インターネット上で「肥満差別」の被害者となった<ref>{{Cite web |url=https://www.stuttgarter-nachrichten.de/inhalt.fat-shaming-im-netz-ricarda-lang-die-angegriffene.98723719-7c97-4469-8e20-27ffb51ac6d6.html |title=Fat Shaming im Netz: Ricarda Lang, die Angegriffene |website=stuttgarter-nachrichten.de |vauthors=Hanna S |date=January 31, 2022 |access-date=March 25, 2023 |language=de}}</ref>。 |
|||
]] |
|||
{{仮リンク|ファット・アクセプタンス運動|en|Fat acceptance movement|redirect=1}}の主な目標は、太り過ぎや肥満の人々に対する差別を減少させることである<ref>{{Cite web |url=http://www.capitalnaafa.org/whatisnaafa.html |title=What is NAAFA |website=National Association to Advance Fat Acceptance |access-date=17 February 2009 |url-status=dead |archive-url=https://web.archive.org/web/20090312001218/http://www.capitalnaafa.org/whatisnaafa.html |archive-date=12 March 2009}}</ref><ref>{{Cite web |url=http://www.size-acceptance.org/mission.html |title=ISAA Mission Statement |website=International Size Acceptance Association |access-date=17 February 2009}}</ref>。しかし、この運動の一部の人々は、肥満と健康への悪影響との間に確立された関係に異議を唱えることも試みている<ref name=Pulver2007>{{Cite book| vauthors = Pulver A |title=An Imperfect Fit: Obesity, Public Health, and Disability Anti-Discrimination Law |publisher=Social Science Electronic Publishing |year=2007 |doi=10.2139/ssrn.1316106 |ssrn=1316106 |s2cid=153699669 }}</ref>。 |
|||
肥満の容認を推進する団体も数多く存在する。20世紀後半には、こうした団体の存在感が高まっている<ref>{{Cite journal | vauthors = Neumark-Sztainer D | title = The weight dilemma: a range of philosophical perspectives | journal = International Journal of Obesity and Related Metabolic Disorders | volume = 23 | issue = Suppl 2 | pages = S31–7 | date = March 1999 | pmid = 10340803 | doi = 10.1038/sj.ijo.0800857 | type = Review | doi-access = free }}</ref>。米国を拠点とする{{仮リンク|全米ファット・アクセプタンス協会|en|National Association to Advance Fat Acceptance|redirect=1}}(NAAFA)は1969年に結成され、体格差別をなくすことを目的とする市民権団体であると自らを位置づけている<ref>{{Cite web |author=National Association to Advance Fat Acceptance |url=http://www.naafaonline.com/dev2/ |title=We come in all sizes |publisher=NAAFA |year=2008 |access-date=29 July 2008 |archive-date=26 December 2018 |archive-url=https://web.archive.org/web/20181226125112/https://www.naafaonline.com/dev2/%20 |url-status=dead }}</ref>。 |
|||
{{仮リンク|国際サイズ受容協会|en|International Size Acceptance Association|redirect=1|label=国際サイズ受容協会(International Size Acceptance Association: ISAA)}}は、1997年に設立された[[非政府組織]](NGO)である。よりグローバルな志向を持ち、その使命をサイズの受容を促進し、体重に基づく差別をなくすことと説明している<ref>{{Cite web|url=http://www.size-acceptance.org/ |title=International Size Acceptance Association – ISAA |website=International Size Acceptance Association |access-date=13 January 2009}}</ref>。これらの団体は、米国の[[障害を持つアメリカ人法]]の下で肥満を障害として認定するよう、しばしば主張している。しかし、米国の法制度では、肥満をこの反差別法の対象に含めることによる利益よりも、潜在的な公衆衛生コストの方が大きいと判断されている<ref name="Pulver2007" />。 |
|||
===産業界の研究への影響=== |
|||
2015年、[[ニューヨーク・タイムズ]]は、肥満を回避し健康を維持するために、カロリー摂取量を減らすよりも運動量を増やすことに重点を置くことを提唱する2014年に設立された非営利団体、{{仮リンク|グローバル・エネルギー・バランス・ネットワーク|en|Global Energy Balance Network|redirect=1}}に関する記事を掲載した。この組織は、[[コカ・コーラ社]]から少なくとも150万ドルの資金提供を受けて設立された。また、同社は2008年以降、設立者の科学者であるグレゴリー・A・ハンドと{{仮リンク|スティーブン・ブレア|en|Steven Blair|redirect=1}}の2人に400万ドルの研究資金を提供している<ref>{{Cite news| vauthors = O'Connor A |title=Coca-Cola Funds Scientists Who Shift Blame for Obesity Away From Bad Diets|url=http://well.blogs.nytimes.com/2015/08/09/coca-cola-funds-scientists-who-shift-blame-for-obesity-away-from-bad-diets/?login=email&mtrref=www.nytimes.com|work=The New York Times|date=9 August 2015}}</ref><ref name=NesleJAMA>{{Cite journal | vauthors = Nestle M | title = Food Industry Funding of Nutrition Research: The Relevance of History for Current Debates | journal = JAMA Internal Medicine | volume = 176 | issue = 11 | pages = 1685–1686 | date = November 2016 | pmid = 27618496 | doi = 10.1001/jamainternmed.2016.5400 | s2cid = 29815670 }}</ref>。 |
|||
<!--===報告書=== |
|||
多くの組織が肥満に関する報告書を公表している。1998年には、米国初の連邦政府ガイドラインが発表された。タイトルは"Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults: The Evidence Report"(成人における過体重および肥満の識別、評価、治療に関する臨床ガイドライン:エビデンスレポート)である<ref>{{Cite book |author=((National Heart, Lung, and Blood Institute)) |url=http://www.nhlbi.nih.gov/guidelines/obesity/ob_gdlns.pdf |title=Clinical Guidelines on the Identification, Evaluation, and Treatment of Overweight and Obesity in Adults |publisher=International Medical Publishing, Inc |year=1998 |isbn=978-1-58808-002-8}}</ref>。2006年には、{{仮リンク|カナダ肥満ネットワーク|en|Canadian Obesity Network|redirect=1}}が"Canadian Clinical Practice Guidelines (CPG) on the Management and Prevention of Obesity in Adults and Children"(成人および小児の肥満の管理と予防に関するカナダ臨床実践ガイドライン(CPG))を発表した。これは、成人および小児の過体重および肥満の管理と予防に関する包括的な[[エビデンス (医学)|エビデンス]]に基づくガイドラインである<ref name="CADG2006" />。 |
|||
2004年には、{{仮リンク|英国王立内科医協会|en|Royal College of Physicians|redirect=1}}、{{仮リンク|公衆衛生学部|en|Faculty of Public Health|redirect=1}}、{{仮リンク|王立小児保健協会|en|Royal College of Paediatrics and Child Health|redirect=1}}が"Storing up Problems"「問題を貯め込む」という報告書を公表し、英国において肥満が深刻となっていることを指摘した<ref>{{Cite book |title=Storing up problems; the medical case for a slimmer nation |date=11 February 2004 |publisher=Royal College of Physicians |isbn=978-1-86016-200-8 |location=London}}</ref>。同年、[[庶民院 (イギリス)|英国下院]]の{{仮リンク|健康特別委員会|en|Health Select Committee|redirect=1}}は、肥満が英国の健康と社会に与える影響と、その問題へのアプローチについて、「これまでになされた中で最も包括的な調査」を発表した<ref name="GB2004">{{Cite book |author=Great Britain Parliament House of Commons Health Committee |url=https://publications.parliament.uk/pa/cm200304/cmselect/cmhealth/23/2302.htm |title=Obesity – Volume 1 – HCP 23-I, Third Report of session 2003–04. Report, together with formal minutes |date=May 2004 |publisher=TSO (The Stationery Office) |isbn=978-0-215-01737-6 |location=London |access-date=17 December 2007}}</ref>。2006年には、[[英国国立医療技術評価機構|国立医療技術評価機構]](NICE)が肥満の診断と管理に関するガイドラインを発行し、地方議会などの医療機関以外の組織に対する政策的な影響についても言及した<ref>{{Cite web |year=2006 |title=Obesity: guidance on the prevention, identification, assessment and management of overweight and obesity in adults and children |url=http://www.nice.org.uk/nicemedia/pdf/CG43NICEGuideline.pdf |access-date=8 April 2009 |website=National Institute for Health and Clinical Excellence (NICE) |publisher=[[国民保健サービス|National Health Services]] (NHS)}}</ref>。{{仮リンク|キングス財団|en|King's Fund|redirect=1}}の[[デレク・ワンレス]]が作成した2007年の報告書では、さらなる対策が講じられない場合、肥満は[[国民保健サービス]](NHS)の財政を疲弊させる可能性があると警告した<ref>{{Cite book |title=Our Future Health Secured? A review of NHS funding and performance |vauthors=Wanless D, Appleby J, Harrison A, Patel D |publisher=The King's Fund |year=2007 |isbn=978-1-85717-562-2 |location=London }}</ref>2022年には、{{仮リンク|国立医療社会福祉研究所|en|National Institute for Health and Care Research|redirect=1}}(NIHR)が、肥満を減らすために地方自治体が何ができるかについての研究の包括的なレビューを公表した.<ref name=":6">{{Cite journal |date=19 May 2022 |title=How can local authorities reduce obesity? Insights from NIHR research |url=https://evidence.nihr.ac.uk/how-local-authorities-can-reduce-obesity/ |journal=NIHR Evidence |type=Plain English summary |publisher=National Institute for Health and Care Research}}</ref>。 |
|||
WHOの肥満対策行動The Obesity Policy Action(OPA)の枠組みでは、対策を上流政策、中流政策、下流政策に分類している<ref name=":15" />。上流政策は社会の変革に関わるものであり、中流政策は肥満の原因となると考えられる行動を個人レベルで変えることを試みるものであり、下流政策は現在肥満である人々を対象とするものである<ref name=":15">{{Cite journal |vauthors=Sacks G, Swinburn B, Lawrence M |date=January 2009 |title=Obesity Policy Action framework and analysis grids for a comprehensive policy approach to reducing obesity |journal=Obesity Reviews |volume=10 |issue=1 |pages=76–86 |doi=10.1111/j.1467-789X.2008.00524.X |pmid=18761640 |doi-access=free |s2cid=30908778|hdl=10536/DRO/DU:30017330 |hdl-access=free }}</ref>。--> |
|||
==小児肥満== |
|||
{{Main|{{仮リンク|小児肥満|en|Childhood obesity|redirect=1}}}} |
|||
健康的なBMIの範囲は、子供の年齢と性別によって異なる。小児および青年の肥満は、BMIが95{{仮リンク|パーセンタイル|en|percentile|redirect=1}}を超えるものと定義される<ref name="cdc.gov">{{Cite web|url=https://www.cdc.gov/nccdphp/dnpa/healthyweight/assessing/bmi/childrens_BMI/about_childrens_BMI.htm |title=Healthy Weight: Assessing Your Weight: BMI: About BMI for Children and Teens |publisher=[[アメリカ疾病予防管理センター|Center for disease control and prevention]] |access-date=6 April 2009}}</ref>。2001年時点での、これらのパーセンタイルの基準となるデータは、1963年から1994年のものなので、直近の肥満率の増加の影響は受けていない.<ref name="Flegal KM, Ogden CL, Wei R, Kuczmarski RL, Johnson CL 2001 1086–93">{{Cite journal | vauthors = Flegal KM, Ogden CL, Wei R, Kuczmarski RL, Johnson CL | title = Prevalence of overweight in US children: comparison of US growth charts from the Centers for Disease Control and Prevention with other reference values for body mass index | journal = The American Journal of Clinical Nutrition | volume = 73 | issue = 6 | pages = 1086–93 | date = June 2001 | pmid = 11382664 | doi = 10.1093/ajcn/73.6.1086 | doi-access = free }}</ref>。21世紀には小児肥満が蔓延し、先進国でも発展途上国でも増加している。カナダの男児における肥満率は、1980年代には11%であったのが、1990年代には30%を超え、同じ時期にブラジルの子供では4%から14%に増加した<ref name=flynn2006/>。英国では、1989年と比較して、2005年には肥満児が60%増加した<ref>{{Cite journal | vauthors = Lawrence J | title = Childhood obesity | journal = British Journal of Perioperative Nursing | volume = 15 | issue = 2 | pages = 84, 86–84, 90 | date = February 2005 | pmid = 15736809 | doi = 10.1177/175045890501500204 | s2cid = 31102802 }}</ref>。米国では、過体重児および肥満児の割合は2008年には16%に増加し、過去30年間で300%増加した<ref>{{Cite journal| vauthors = Brownback S |date=January 2008|title=Confronting Childhood Obesity|journal=The Annals of the American Academy of Political and Social Science|volume=615|issue=1|pages=219–221|doi=10.1177/0002716207308894|s2cid=144317779|issn=0002-7162}}</ref>。 |
|||
成人肥満と同様に、小児肥満の増加には多くの要因が関与している。食生活の変化と運動不足が、最近の小児肥満の増加における2大要因であると考えられている<ref>{{Cite journal | vauthors = Dollman J, Norton K, Norton L | title = Evidence for secular trends in children's physical activity behaviour | journal = British Journal of Sports Medicine | volume = 39 | issue = 12 | pages = 892–7; discussion 897 | date = December 2005 | pmid = 16306494 | pmc = 1725088 | doi = 10.1136/bjsm.2004.016675 | type = Review }}</ref>。また、{{仮リンク|子供への食品広告|en|Food marketing toward children|redirect=1|label=子供への不健康な食品の広告}}も、その商品の消費量を増加させる一因となっている<ref>{{Cite journal | vauthors = Russell SJ, Croker H, Viner RM | title = The effect of screen advertising on children's dietary intake: A systematic review and meta-analysis | journal = Obesity Reviews | volume = 20 | issue = 4 | pages = 554–568 | date = April 2019 | pmid = 30576057 | pmc = 6446725 | doi = 10.1111/obr.12812 }}</ref>。生後6ヶ月以内の抗生物質投与は、7歳から12歳の間の過体重との関連が分かっている<ref name="Cox2015">{{Cite journal | vauthors = Cox LM, Blaser MJ | title = Antibiotics in early life and obesity | journal = Nature Reviews. Endocrinology | volume = 11 | issue = 3 | pages = 182–190 | date = March 2015 | pmid = 25488483 | pmc = 4487629 | doi = 10.1038/nrendo.2014.210 }}</ref>。子供の肥満は成人後も持続することが多く、また多くの慢性疾患と関連しているため、肥満の子供は[[高血圧]]、[[糖尿病]]、[[高脂血症]]、[[脂肪肝]]の検査を受けることが多い<ref name="CADG2006" />。 |
|||
小児に行われる治療は主に生活様式への介入と[[行動療法]]であるが、小児の運動量を増やす取り組みはほとんど成功していない<ref name="pmid23044984">{{Cite journal | vauthors = Metcalf B, Henley W, Wilkin T | title = Effectiveness of intervention on physical activity of children: systematic review and meta-analysis of controlled trials with objectively measured outcomes (EarlyBird 54) | journal = BMJ | volume = 345 | pages = e5888 | date = September 2012 | pmid = 23044984 | doi = 10.1136/bmj.e5888 | hdl-access = free | doi-access = free | hdl = 10871/11391 | type = Review, Meta-analysis }}</ref>。米国では、この年齢層に対する医薬品は[[アメリカ食品医薬品局|FDA]]の承認を受けていない<ref name="flynn2006">{{Cite journal | vauthors = Flynn MA, McNeil DA, Maloff B, Mutasingwa D, Wu M, Ford C, Tough SC | title = Reducing obesity and related chronic disease risk in children and youth: a synthesis of evidence with 'best practice' recommendations | journal = Obesity Reviews | volume = 7 | issue = Suppl 1 | pages = 7–66 | date = February 2006 | pmid = 16371076 | doi = 10.1111/j.1467-789X.2006.00242.x | type = Review | s2cid = 5992031 | doi-access = }}</ref>。[[プライマリ・ケア|プライマリケア]]における短期の体重管理介入(例えば、医師または看護師による)は、小児の過体重や肥満の減少にわずかながらプラスの効果をもたらすにすぎない<ref>{{Cite journal | vauthors = Sim LA, Lebow J, Wang Z, Koball A, Murad MH | title = Brief Primary Care Obesity Interventions: A Meta-analysis | journal = Pediatrics | volume = 138 | issue = 4 | pages = e20160149 | date = October 2016 | pmid = 27621413 | doi = 10.1542/peds.2016-0149 | s2cid = 26039769 | doi-access = free }}</ref>。食事や運動の改善を含む多因子の行動変容介入は、6~11歳の小児のBMIを短期的に減少させる可能性があるが、その効果は小さく、[[エビデンス (医学)|エビデンス]]の質も低い<ref>{{Cite journal | vauthors = Mead E, Brown T, Rees K, Azevedo LB, Whittaker V, Jones D, Olajide J, Mainardi GM, Corpeleijn E, O'Malley C, Beardsmore E, Al-Khudairy L, Baur L, Metzendorf MI, Demaio A, Ells LJ | title = Diet, physical activity and behavioural interventions for the treatment of overweight or obese children from the age of 6 to 11 years | journal = The Cochrane Database of Systematic Reviews | volume = 2017 | issue = 6 | pages = CD012651 | date = June 2017 | pmid = 28639319 | pmc = 6481885 | doi = 10.1002/14651858.CD012651 }}</ref>。 |
|||
==動物の肥満== |
|||
{{Main|{{仮リンク|ペットの肥満|en|Obesity in pets|redirect=1}}}} |
|||
ペットの肥満は多くの国々で一般的である。米国では、犬の23~41%が[[過体重]]であり、約5.1%が肥満である<ref name="Lund2006">{{Cite journal| vauthors = Lund EM |title=Prevalence and Risk Factors for Obesity in Adult Dogs from Private US Veterinary Practices |journal=Intern J Appl Res Vet Med |volume=4 |issue=2 |pages=177–86 |year=2006 |url=http://www.jarvm.com/articles/Vol4Iss2/Lund.pdf}}</ref>。猫の肥満率は6.4%と、やや高めである<ref name="Lund2006" />。オーストラリアでは、動物病院で診察された犬の肥満率は7.6%であることが分かっている<ref>{{Cite journal | vauthors = McGreevy PD, Thomson PC, Pride C, Fawcett A, Grassi T, Jones B | title = Prevalence of obesity in dogs examined by Australian veterinary practices and the risk factors involved | journal = The Veterinary Record | volume = 156 | issue = 22 | pages = 695–702 | date = May 2005 | pmid = 15923551 | doi = 10.1136/vr.156.22.695 | s2cid = 36725298 }}</ref>。日本の犬では、過体重と肥満をあわせて26%であった(2006年)<ref>{{Cite journal|last=石岡|first=克己|date=2021|title=犬と猫の肥満-2021年度アップデート-|url=https://www.jstage.jst.go.jp/article/jpan/24/1/24_46/_article/-char/ja/|journal=ペット栄養学会誌|volume=24|issue=1|pages=46–56|doi=10.11266/jpan.24.1_46}}</ref>。犬の肥満リスクは飼い主が肥満であるかどうかに関連しているが、猫と飼い主の間にはそのような相関関係はない<ref>{{Cite journal | vauthors = Nijland ML, Stam F, Seidell JC | title = Overweight in dogs, but not in cats, is related to overweight in their owners | journal = Public Health Nutrition | volume = 13 | issue = 1 | pages = 102–6 | date = January 2010 | pmid = 19545467 | doi = 10.1017/S136898000999022X | doi-access = free }}</ref>。 |
|||
== 脚注 == |
|||
{{脚注ヘルプ}} |
|||
=== 注釈 === |
|||
{{Notelist}} |
|||
=== 出典 === |
|||
{{Reflist|colwidth=30em}} |
|||
==参考文献== |
|||
* {{Citebook|和書 |title=肥満症診療ガイドライン2022 |date=2022-12-2 |year=2022 |publisher=[[ライフサイエンス出版]] |isbn=978-4-89775-458-1 |author=日本肥満学会 |author-link=日本肥満学会 |url=http://www.jasso.or.jp/contents/magazine/journal.html |format= |access-date=2024-08-12 |ref=harv}} |
|||
* {{Cite book|洋書 |vauthors= |chapter=Epidemiology – definition and classification of obesity |veditors=Kopelman PG, Caterson ID, Stock MJ, Dietz WH |title=Clinical obesity in adults and children: In Adults and Children |publisher=Blackwell Publishing |year=2005 |pages=[https://archive.org/details/clinicalobesityi02edunse/page/3 3–11] |isbn=978-1-4051-1672-5 |chapter-url=https://archive.org/details/clinicalobesityi02edunse/page/3 |last=Seidell |first=JC |ref=harv}} |
|||
* {{Cite book|洋書 |vauthors=Henderson K, Brownell K |chapter=Social consequences of obesity |veditors=Kopelman PG, Caterson ID, Stock MJ, Dietz WH |title=Clinical obesity in adults and children: In Adults and Children |publisher=Blackwell Publishing |year=2005 |chapter-url=https://archive.org/details/clinicalobesityi02edunse/page/29 |pages=29–45 |isbn=978-1-4051-1672-5 |url=https://archive.org/details/clinicalobesityi02edunse/page/29 |last=Puhl |first=R |ref=harv}} |
|||
==関連文献== |
|||
<!-- Please only include material which addresses obesity in general, rather than specific aspects, or related topics --> |
|||
<!-- {{offline|med}} -->* {{Cite journal |title=Obesity 2015 | quote = Series from the Lancet journals |url=http://www.thelancet.com/series/obesity-2015 |journal=[[ランセット|The Lancet]] |year=2015}} [[ランセット|ランセット誌]]の肥満特集 |
|||
==関連項目== |
|||
{{Commonscat|Obesity|肥満}} |
{{Commonscat|Obesity|肥満}} |
||
* {{ill2|肥満学|en|Bariatrics}} |
* {{ill2|肥満学|en|Bariatrics}} |
||
* {{ill2|マフィン・トップ|en|Muffin top}} - ズボンからはみ出た部分が、カップケーキでカップの上から出た生地のようになることから。 |
* {{ill2|マフィン・トップ|en|Muffin top}} - ズボンからはみ出た部分が、カップケーキでカップの上から出た生地のようになることから。 |
||
* [[脂肪変性]] |
|||
* [[デブ]] |
* [[デブ]] |
||
* [[肥満税]] |
* [[肥満税]] |
||
* {{仮リンク|世界肥満デー|en|World Obesity Day|label=World Obesity Day(世界肥満デー)|redirect=1}} - [[3月4日]]。 |
|||
* {{仮リンク|反肥満デー|en|Anti-Obesity Day|redirect=1|label=Anti-Obesity Day(反肥満デー)}} - [[11月26日]]。<br /> |
|||
==外部リンク== |
|||
{{Wikiquote|:en:obesity|obesity}} |
|||
* [https://www.who.int/mediacentre/factsheets/fs311/en/ 世界保健機関による肥満と過体重についてのファクトシート(英語)] |
|||
{{Medical condition classification and resources |
|||
{{Medical resources |
|||
|DiseasesDB = 9099 |
|DiseasesDB = 9099 |
||
|ICD11 = |
|ICD11 = {{ICD11|5B81|149403041}} |
||
|ICD10 = {{ICD10|E|66| |e|65}} |
|ICD10 = {{ICD10|E|66| |e|65}} |
||
|ICD9 = {{ICD9|278}} |
|ICD9 = {{ICD9|278}} |
||
| 375行目: | 595行目: | ||
|MeshNumber = C23.888.144.699.500 |
|MeshNumber = C23.888.144.699.500 |
||
}} |
}} |
||
{{Authority control}} |
|||
{{Normdaten}} |
|||
{{DEFAULTSORT:ひまん}} |
{{DEFAULTSORT:ひまん}} |
||
[[Category:肥満|*]] |
[[Category:肥満|*]] |
||
[[Category:症候]] |
[[Category:症候]] |
||
[[Category:体形]] |
[[Category:体形]] |
||
<!-- {{Obesity}} --> |
|||
<!-- [[Category:Nutrition]] --> |
|||
<!-- [[Category:Bariatrics]] --> |
|||
2024年8月27日 (火) 08:19時点における版
肥満(ひまん、Obesity, Corpulence)とは、「体内に脂肪が過剰に蓄積している」[1]、または「健康が脅かされるほどに太っている」[2]状態である。
概要
| 肥満 | |
|---|---|
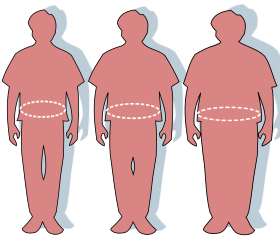 | |
| 図のシルエットとウエスト周囲径はそれぞれ、正常、過体重、そして肥満を表す。 | |
| 概要 | |
| 診療科 | 内分泌学 |
| 症状 | 体脂肪増加[3] |
| 原因 | カロリーの高い食品の過剰消費、座りがちな仕事と生活習慣、運動不足、交通手段の変化、都市化、支援政策の欠如、健康的な食事へのアクセスの欠如、遺伝[3] |
| 診断法 | BMI > 30 kg/m2[3] |
| 合併症 | 心血管疾患、 2型糖尿病、閉塞性睡眠時無呼吸症候群、悪性腫瘍、変形性関節症、抑うつ[4][5] |
| 予防 | 社会の変化、食品業界の変化、健康的なライフスタイルへのアクセス、個人の選択 [3] |
| 治療 | 食事、運動、投薬、手術[6][7] |
| 予後 | 余命短縮[4] |
| 頻度 | 10億人以上 / 12.5% (2022年)[8] |
| 死亡数・率 | 年間280万人[9] |
| 分類および外部参照情報 | |
日本人の平均体格指数(BMI)は先進国中で最低水準だが、増加傾向であり、成人の27.2%が日本肥満学会の基準では肥満である。世界では10億人以上が太っており、その数は上昇の一途を辿っている。世界保健機関をはじめとして公衆衛生上の大問題と認識されている。肥満には個人的、社会経済的、環境的原因がある。既知の原因は、食事、身体活動、自動化、都市化、遺伝的素因、投薬、精神障害、経済政策、内分泌障害、内分泌撹乱物質への暴露である[3][10][11]。逆に、生活活動を含む日常の身体活動量の増加は肥満を抑制する。定期的な運動と食事介入の併用は肥満予防効果を高める[12]。
肥満者の大多数は常に減量を試み、しばしば成功するが、減量を長期的に維持することはまれである。短期的には減量できる[13]が、減量した体重を維持するのはなかなか難しく、運動と減食を続けるように患者は求められることが多い。肥満予防には、社会、地域、家族、および個人レベルでの介入を含む複雑なアプローチが必要である[3][14]。医療専門家が推奨する主な治療法は、運動だけでなく食事の変更である[4]。食事の質は、脂肪や糖分の多い食品などカロリーの高い食品の摂取を減らし、食物繊維の摂取を増やすことによって改善できる(このような食事の選択肢が利用可能で、手頃な価格で、準備できれば)[3]。食欲を減らしたり、脂肪の吸収を減らしたりするために、適切な食事と一緒に、抗肥満薬を使用してもよい[6][注釈 1]。食事療法、運動療法、薬物療法が効果的でない場合は、胃の容積または長さを減少させるために、手術が行われる[7]。
肥満は世界的に予防可能な主要死因であるが、その割合は成人でも小児でも増加している。今日、肥満は世界のほとんどでスティグマを持たれている。逆に、過去も現在も、肥満を富と豊穣の象徴とみなして好意的にとらえている文化もある[4][17]。世界保健機関(WHO)、米国、カナダ、日本、ポルトガル、ドイツ、欧州議会、米国医師会などの医学会は、肥満を疾病として分類している。英国のように、公的には肥満が疾病に分類されていない国もある[18][19][20][21]。
分類
| 分類[22] | BMI (kg/m2) |
|---|---|
| 低体重 | < 18.5 |
| 正常体重 | 18.5 – 24.9 |
| 過体重 | 25.0 – 29.9 |
| 肥満 (クラスI) | 30.0 – 34.9 |
| 肥満 (クラス II) | 35.0 – 39.9 |
| 肥満 (クラス III) | ≥ 40.0 |

肥満は一般的に、体脂肪が相当に蓄積して健康に影響を及ぼす可能性がある状態と定義される[23]。医療機関は、体格指数(BMI)-身長(メートル)の2乗に対する体重(キログラム)の比率-に基づいて人々を肥満として分類する傾向がある。成人に関しては、世界保健機関(WHO)は、BMI25以上を「過体重」、BMI30以上を「肥満」と定義している[23]。米国疾病管理予防センター(CDC)は、BMIに基づいて肥満をさらに細分化しており、BMI30~35をクラス)肥満、35~40をクラスII肥満、40以上をクラスIII肥満と呼んでいる[24]。
小児の場合、肥満の指標は身長と体重とともに年齢を考慮する。5~19歳の小児については、WHOはBMIが各年齢集団の中央値を2×標準偏差上回るものを肥満と定義している(5歳では、そのBMIは約18、19歳では約30)[23][25]。5歳未満の小児については、WHOは体重が、その身長集団の中央値を3×標準偏差上回るものを肥満と定義している[23]。
WHOの定義に対するいくつかの修正が、特定の団体によって行われている[26]。外科の文献では、クラスⅡとⅢ、またはクラスⅢの肥満を、さらなるカテゴリーに細分しているが、正確な値はまだ論争がある[27]。
- BMI が35 または 40 kg/m2 以上はいずれも重度肥満。
- BMIが35 kg/m2 以上で、肥満に関連した健康上の問題がある、またはBMIが40 または 45 kg/m2 以上ならば病的肥満。
- BMIが45または 50 kg/m2 以上ならば超肥満。
アジア人は白人よりも低いBMIで健康に悪影響を生じるので、一部の国は肥満の定義を変えている。日本はBMIが25 kg/m2以上[28]の場合を肥満と定義し、中国はBMIが28 kg/m2以上の場合を肥満としている[26]。学術的によく使われる肥満の指標は体脂肪率(BF%)-体重に対する脂肪の総重量の比率-であり、BMIは単にBF%を近似する方法とみなされている[29]。American Society of Bariatric Physicians(アメリカ肥満医学会)によると、女性で32%、男性で25%を超える体脂肪率は、一般的に肥満を示すと考えられている[30]。
BMIは、除脂肪体重、特に筋肉量の個人差を無視している。重労働やスポーツに従事している人は、脂肪が少ないにもかかわらずBMI値が高いことがある。例えば、BMIによる評価では、NFL選手の半数以上が「肥満」(BMI≧30)、4人に1人が「極度の肥満」(BMI≧35)に分類される[31]。しかし、彼らの平均体脂肪率、14%は、健康的な範囲と考えられている範囲内である[32]。同様に、相撲力士はBMIによって「高度肥満」または「超高度肥満」に分類されるかもしれないが、体脂肪率が代わりに使用される場合、多くの相撲力士は肥満には分類されない(体脂肪率が25%未満)[33]。一部の相撲力士は、力士ではない比較群よりも体脂肪が少なく、除脂肪体重が多いためにBMI値が高いことが判明している[33]。
皮下脂肪型肥満よりも内臓脂肪型肥満の方が、生活習慣病を発症するリスクは高い[34]。
健康への影響
肥満は、様々な代謝性疾患、心血管疾患、変形性関節症、アルツハイマー病、抑うつ、ある種のがんの発症リスクを高める[35]。肥満の程度や併存疾患の有無にもよるが、肥満は推定2~20年の寿命短縮と関連している[36][35]。高BMIは、食事や身体活動によって引き起こされる疾患の直接的な原因ではないが、そのリスクの指標となる[14]。
寿命
![喫煙しないアメリカの白人男性(左)および白人女性(右)のBMIごとの10年後の相対的死亡リスク[37]。最も死亡リスクが低いのはBMI20-22前後である。](http://upload.wikimedia.org/wikipedia/commons/thumb/e/e7/MenBMIMort.png/200px-MenBMIMort.png)
|
![喫煙しないアメリカの白人男性(左)および白人女性(右)のBMIごとの10年後の相対的死亡リスク[37]。最も死亡リスクが低いのはBMI20-22前後である。](http://upload.wikimedia.org/wikipedia/commons/thumb/a/ad/WomenBMIMort.png/200px-WomenBMIMort.png)
| |
喫煙しないアメリカの白人男性(左)および白人女性(右)のBMIごとの10年後の相対的死亡リスク[37]。最も死亡リスクが低いのはBMI20-22前後である。
| ||
肥満は、世界的に、予防可能な主要死因のひとつである[38][39][40]。死亡リスクは、非喫煙者ではBMI20~25 kg/m2で、喫煙者ではBMI24~27kg/m2で最も低く[41][36][42]、大小どちらの方向への変化にも伴ってリスクは増加する[43][44]。これは少なくとも4大陸で当てはまるようである[42]。国立がん研究センターによる平均11年間の追跡調査によれば、中高年の日本人の全死因でもっとも死亡率が少なかったのは、BMI値が21 - 27のグループであった[45]。他の研究によると、BMIとウエスト周囲径[注釈 2]と死亡率との関連はU字型またはJ字型であり、ウエスト/ヒップ比とウエスト/身長比と死亡率との関連はより強い[47]。アジア人では、健康への悪影響のリスクは22~25 kg/m2の間で増加し始める[48]。2021年、世界保健機関は、肥満が毎年少なくとも280万人の死亡を引き起こすと推定した[9]。平均して、肥満により平均余命は6~7年短くなり[4][49]、BMIが30~35 kg/m2では平均余命は2~4年短く[36]、、高度肥満(BMI≧40 kg/m2)では平均余命は10年短くなる[36]。
疾患
肥満は多くの身体疾患および精神疾患のリスクを増加させる。これらの合併症は、2型糖尿病、高血圧、高コレステロール血症、高トリグリセリド血症を含む疾患の組み合わせであるメタボリックシンドローム[4]、で最もよく見られる[50]。CDCは、肥満が重症COVID-19の単一の最も強い危険因子であることを発見した.[51]。
疾患は、肥満によって直接引き起こされるか、あるいは質の悪い食事や座りがちなライフスタイルなど共通の原因を共有するメカニズムを通じて間接的な関連がある。肥満と特定の疾患との関連性の強さは様々である。最も強いものの1つが2型糖尿病との関連である。男性では糖尿病の64%、女性では77%が体脂肪過多である[52]。
健康への影響は、脂肪量の増加の影響に起因するもの(変形性関節症、閉塞性睡眠時無呼吸症候群、社会的スティグマなど)と、脂肪細胞の増加によるもの(糖尿病、がん、心血管疾患、非アルコール性脂肪肝疾患)の2つに大別される[4][53]。体脂肪の増加は、インスリンに対する体の反応を変化させ、潜在的にインスリン抵抗性につながる。脂肪の増加はまた、炎症[54][55]や血栓が生じやすい状態を引き起こす[53][56]。
体重が1kg増加するごとに、膝関節への負荷は3kgほど増加するとされる[57]。肥満は変形性膝関節症や変形性股関節症といった関節症のリスクも助長する。体重が10kg増えるごとに、変形性膝関節症のリスクは36%上昇する[58]。
| 専門分野 | 疾患 | 専門分野 | 疾患 |
|---|---|---|---|
| 循環器学 | 皮膚科 | ||
| 内分泌科・生殖医学 | 消化器科 | ||
| 神経科学 | 腫瘍学[73] | ||
| 精神科 | 呼吸器学 | ||
| リウマチ科・整形外科 | 泌尿器科・腎臓学 |
代謝的に健康な肥満
最近の研究では、医師が比較的健康的な肥満の人々を特定する方法に焦点が当てられ、肥満の人々を単一のグループとして扱わないようになっている[84]。肥満による医学的な合併症を持たない肥満の人々は、代謝的に健康な肥満と呼ばれることもあるが、このグループがどの程度存在するのか(特に高齢者において)については議論の余地がある[85]。代謝的に健康であるとみなされる人の数は、使用される定義によって異なり、普遍的に受け入れられている定義はない[86]代謝異常が比較的少ない肥満者は数多くおり、肥満者のうちごく一部は医学的な合併症を抱えていない[86]。米国臨床内分泌学会のガイドラインでは、医師が2型糖尿病を発症するリスクを評価する方法を検討する際には、肥満患者に対してリスク層別化を行うよう求めている[87]。
HOP基準
2014年、BioSHaRE–EU Healthy Obese Project(健康的な肥満プロジェクト)は、健康的な肥満の定義として、以下のような、より厳格なものとそうでないものの2つを提示した[85][88]。
| 厳格でない | 厳格 | |
|---|---|---|
| 血圧は服薬のない状況で以下の通り | ||
| 収縮期 (mmHg) | ≤ 140 | ≤ 130 |
| 拡張期 (mmHg) | ≤ 90 | ≤ 85 |
| 血糖は服薬のない状況で以下の通り | ||
| 血糖 (mmol/L) | ≤ 7.0 | ≤ 6.1 |
| トリアシルグリセロールは服薬のない状況で以下の通り | ||
| 空腹時 (mmol/L) | ≤ 1.7 | |
| 非空腹時 (mmol/L) | ≤ 2.1 | |
| 高比重リポタンパク質 は服薬のない状況で以下の通り | ||
| 男性 (mmol/L) | > 1.03 | |
| 女性 (mmol/L) | > 1.3 | |
| いかなる心血管疾患とも診断されていない | ||
これらの基準を策定するために、BioSHaREは年齢と喫煙歴を統制し、両者が肥満に関連するメタボリックシンドロームにどのような影響を与えるかを調査したが、そのような影響は、代謝的に健康な肥満者では見出されなかった[89]。代謝的に健康な肥満の定義には、BMI(特定の個人では信頼性に欠ける)ではなくウエスト周囲長に基づくものなど、他にも存在する[86]。肥満者の健康状態を識別する別の基準として、ふくらはぎの筋力が挙げられる。これは肥満者の身体能力と正の相関がある[90]。一般的に、体組成は代謝的に健康な肥満の存在を説明するのに役立つと仮定されている。代謝的に健康な肥満者は、メタボリックシンドロームの肥満者とほぼ同等の総脂肪量にもかかわらず、異所性脂肪(脂肪組織以外の組織に蓄積された脂肪)が少ないことが多い[91]。
肥満症
日本肥満学会は、体重が重い状態を肥満(obesity)、医学的に減量を必要とする状態を肥満症(obesity disease)と区別することを提唱している[92]。肥満症の診断基準は、BMI ≧ 25であり、以下の1と2のいずれかを満たすものである[92]。
- 肥満に起因ないし関連し、減量を要する健康障害を有する。
- 健康障害を伴いやすい高リスク肥満(ウエスト周囲径によるスクリーニングで内臓脂肪蓄積を疑われ、腹部CTで確定診断された内臓脂肪型肥満)
肥満のパラドックス
一般人口における肥満の健康への悪影響は、入手可能な研究結果のエビデンスによって十分に裏付けられているが、特定のサブグループでは、BM)の上昇に伴って健康状態が改善される傾向がある。この現象は肥満の生存パラドックスとして知られている[93]。このパラドックスは、1999年に血液透析を受けている過体重および肥満の人々について初めて報告され[93]、その後、心不全および末梢動脈疾患(PAD)の人々でも見られるようになった[94]。
心不全患者では、BMIが30.0から34.9の患者の死亡率は、正常体重の患者よりも低かった。これは、病状が進行するにつれて体重が減少することが多いという事実によるものと考えられている[95]。他のタイプの心疾患でも同様の結果が報告されている。肥満度クラスIの肥満と心臓病を患う患者は、心臓病を患う正常体重の患者よりも心臓病の悪化率が高いわけではない。しかし、より高度の肥満の人では、さらなる心血管系イベントのリスクが高まる[96][97]。冠動脈バイパス手術後ですら、過体重および肥満の人では死亡率の増加は見られない[98]。ある研究では、生存率の改善は、肥満の人々により積極的な治療が投与されるため、心臓発作後の生存率が改善されるためと説明できることが分かった[99]。別の研究では、PAD患者における慢性閉塞性肺疾患(COPD)を考慮に入れると、肥満の利点はもはや存在しないとされる[94]。
原因
肥満の「a calorie is a calorie(訳: カロリーはカロリー)」モデルは、肥満のほとんどのケースの原因として、過剰な食物エネルギー摂取と身体活動の欠如の組み合わせを仮定している.[100]。遺伝、医学的理由、または精神疾患を主たる原因とするものは限られている[11]。対照的に、社会での肥満率の増加は、簡単にアクセス可能な口当たりの良い食事[101]、自動車依存社会、および製造業の機械化によるものだと感じられている[102][103]。
睡眠不足、内分泌攪乱物質、特定の薬(非定型抗精神病薬など)の使用の増加[104]、環境温度の上昇、喫煙率の低下、人口動態の変化、初産年齢の上昇、環境からのエピジェネティックな調節不全の変化、同類交配による表現型分散の増加、diet食事への社会的圧力など、世界中の肥満率の上昇の原因として他のいくつかの要因が提案されている[105]。研究によっては、このような要因が、過剰な食物エネルギー摂取や身体活動の欠如と同じくらい大きな役割を果たす可能性があるとされる[106]。しかし、決定的な声明が出される前に、人間に対するランダム化比較試験が一般的に必要であるため、肥満で提案されている原因の影響の相対的な大きさは多様で不確実である[107]。
米国内分泌学会によると、「肥満は単に過剰な体重の受動的な蓄積から生じるのではなく、energy homeostasisシステムの障害であることを示唆するエビデンスが増えている」[108]。
食事
エネルギー摂取量の過多は体重増加をきたす[109]。糖質摂取割合が大きいことは肥満と関連し、タンパク質摂取割合が小さいこともまた肥満と関連する[109]。早食いはエネルギー摂取量とは独立して肥満と関連する[109]。

口当たりがよく高カロリーな食品(特に脂肪、砂糖、特定の動物性タンパク質)に対する過剰な食欲が、世界的な肥満の主な要因であると考えられている。その理由は、おそらく摂食衝動に影響を与える神経伝達物質の不均衡によるものと思われる[111]。一人当たりの食事エネルギー供給量は、地域や国によって著しく異なる。また、時代とともに著しく変化している[110]。1970年代初頭から1990年代後半にかけて、1人当たりの1日あたりの平均的な食品エネルギー供給量(購入した食品の量)は、東ヨーロッパを除く世界のあらゆる地域で増加した。1996年には、米国が1人当たり3,654キロカロリー(15,290キロジュール)で最も高いカロリーを記録した[110]。2003年にはさらに増加し、3,754キロカロリー(15,710キロジュール)となった[110]。1990年代後半には、ヨーロッパでは1人当たり3,394キロカロリー、アジアの発展途上地域では1人当たり2,648キロカロリー(11,080キロジュール)であり、サハラ以南のアフリカでは1人当たり2,176キロカロリー(9,100キロジュール)であった[110][112]。総食物エネルギー消費量は肥満と関連していることが分かっている[113]。

食事ガイドラインが広く入手可能になった[114] にもかかわらず、過食や不適切な食生活の問題はほとんど改善されていない[115]。1971年から2000年にかけて、米国の肥満率は14.5%から30.9%に増加した[116]。同じ期間に、消費される食物エネルギーの平均量も増加した。女性の場合、1日当たりの平均増加量は335キロカロリー(1,400キロジュール)(1971年の1,542キロカロリー(6,450キロジュール)から2004年には1,877キロカロリー(7,850キロジュール)に)であり、 一方、男性の平均増加量は1日あたり168キロカロリー(700キロジュール)(1971年の2,450キロカロリー(10,300キロジュール)から2004年は2,618キロカロリー(10,950キロジュール)へ)であった。この余分な食物エネルギーのほとんどは、脂肪の消費よりも炭水化物の消費の増加によるものである[117]。これらの余分な炭水化物の主な供給源は甘味飲料であり、ポテトチップスと共に[118]現在ではアメリカの若年成人の1日の食物エネルギーのほぼ25パーセントを占めている[119]。清涼飲料水、フルーツジュース、アイスティーなどの甘味飲料の消費は、肥満率の上昇[120][121]、メタボリックシンドロームや2型糖尿病のリスク増加に寄与していると考えられている[122]。ビタミンD欠乏症は、肥満に関連する疾患と関係している[123]。
社会がカロリーが高く、大盛りのファストフードにますます依存するようになっているため、ファストフードの消費と肥満の関連性がより懸念されるようになっている[124]。米国では、1977年から1995年の間に、ファストフードの消費量は3倍に、これらの食事からの食品エネルギー摂取量は4倍に増加した[125]。
米国と欧州における農業政策と技術により、食品価格は低下した。米国では、農業法案によるトウモロコシ、大豆、小麦、米への助成金により、加工食品の主な原料が果物や野菜と比較して安価になった[126]。カロリー計算法や栄養成分表示により、食品エネルギーの消費量に対する認識を含め、人々がより健康的な食品を選択するよう導くことが試みられている[127][128][129]。
肥満の人は、標準体重の人と比較して、常に食事の摂取量を過少に報告している[130]。これは、熱量計室で実施された人々のテストと直接観察の両方によって裏付けられている[131]
座りがちなライフスタイル
座りがちなライフスタイルは、肥満に大きな影響を及ぼしている可能性がある[132]。世界保健機関(WHO)は肥満の原因として、不健康な食生活に加え、身体運動の欠如 ("physical inactivity")を挙げる[133]。世界的に肉体的に負担の少ない仕事へのシフトが大きく進んでいるが[134][135][136]、世界の人口の少なくとも30%が運動不足である[135]。これは主に、機械化された交通手段が多く使われるようになり、家庭内での省力化技術が普及していることによるものである[134][135][136]。子供の場合、身体活動レベルが低下しているようである(特に歩行量と身体活動の教育の減少が顕著である)[137]。その原因として、安全上の懸念、社会的な交流の変化(近所の子供たちとの関係が希薄になるなど)、都市設計の不備(安全な身体活動のための公共スペースが極端に少ないなど)が考えられる[137]。余暇の身体活動に関する世界的傾向は、あまり分かっていない。世界保健機関(WHO)は、世界中で人々がより活動性の低い娯楽を好むようになってきていると指摘しているが、フィンランドの研究では増加傾向が示され[138]、米国の研究では余暇の身体活動に大きな変化はないことが示されている[139]。子どもの身体活動は、有意な要因ではない可能性がある[140]。
子供と大人の両方において、テレビ視聴時間と肥満のリスクとの間に関連がある[141][142][143]。メディアへの接触が増えると小児肥満の割合が増え、テレビ視聴時間と小児肥満の割合は比例関係にある[144]。
喫煙
喫煙は個人の体重に有意な影響を与える。禁煙した人は10年間で、男性で平均4.4kgの、女性では平均5.0キログラムの体重増加が見られる[145]。しかし、喫煙率の変化は肥満率全体にはほとんど影響を与えていない[146]。喫煙と禁煙:重度喫煙者は肥満度が大きい傾向にある。これまでの喫煙の本数と期間が大きいと禁煙後の体重増加が大きい[147]。
遺伝

他の多くの疾患と同様に、肥満は遺伝的要因と環境的要因の相互作用の結果である[149]。食欲と代謝を制御する様々な遺伝子における多型は、十分な量の食物エネルギーが存在する場合に肥満の素因になりやすい。2006年現在、好ましい環境が存在する場合、ヒトゲノム上の41以上の部位が肥満の発症に関連していることが分かっている[150]。FTO遺伝子(脂肪量および肥満に関連する遺伝子)のコピーを2つ持つ人は、 リスク対立遺伝子を持たない人々と比較して、平均で3~4kg体重が多く、肥満リスクが1.67倍高いことが分かっている[151]。遺伝率によるBMIの違いは、調査対象の集団によって6%~85%と差がある[152]。肥満は、プラダー・ウィリー症候群、バルデー・ビードル症候群、コーエン症候群などのいくつかの症候群における主な特徴である。(「非症候性肥満」という用語は、これらの状態を除外するために用いられることもある)[153]。早期発症の重度肥満(10歳以前の発症と、標準偏差3倍以上の正常BMIからの逸脱によって定義される)を持つ人々では、7%がDNAの点突然変異を有している[154]。
特定の遺伝子ではなく遺伝パターンに焦点を当てた研究では、両親が肥満である場合、その子供たちの80%が肥満であることが判明している。これに対し、両親が標準体重の場合、その子供たちが肥満である割合は10%未満である[155]。同じ環境にさらされても、その人の遺伝的素因によって肥満のリスクは異なる[156]。倹約遺伝子仮説は、人類の進化の過程で食糧が不足していたため、人々は肥満になりやすいと仮定している[157]。食物が豊富に手に入る時期に脂肪としてエネルギーを蓄えることで、食物の入手が不安定な時期に有利になる[157]。また、脂肪の蓄えが多い個体は飢饉を生き延びる可能性が高くなる[157]。しかし、脂肪を蓄えるこの傾向は、食糧供給が安定している社会では不適応となる[157]。しかし、この理論はさまざまな批判をうけており、遺伝的浮動仮説[158]や倹約表現型仮説[159]など、進化論に基づく他の理論も提案されている。
他の疾患の影響
特定の心身の疾患や、その治療に用いられる医薬品は、肥満のリスクを高める可能性がある。肥満のリスクを高める内科的疾患には、いくつかの稀な遺伝疾患(上記に列挙)や、先天性または後天性の、甲状腺機能低下症、クッシング症候群、成長ホルモン欠乏症[160]、むちゃ食い障害や夜食摂食症候群などの摂食障害がある[4]。しかし、肥満は精神疾患とは見なされていないため、 DSM-IVRでは精神疾患としてリストアップされていない[161]。精神疾患患者は、精神疾患のない患者よりも、肥満および過体重のリスクが高い[162]。肥満と抑うつは相互に影響し合い、肥満はうつ病のリスクを高め、またうつ病は肥満を発症する可能性を高める[5]。
薬剤誘発性肥満
特定の薬は体重増加や体組成の変化を引き起こすことがある。これには非定型抗精神病薬、抗うつ薬、ステロイド、特定の抗けいれん薬(フェニトインおよびバルプロ酸)、および一部の経口避妊薬が含まれる[4]。糖尿病治療薬である、スルホニル尿素薬、インスリン、チアゾリジン関連薬にも体重増加作用がある[163]が、著明な高血糖に対するインスリン投与は肥満症を理由にためらってはならない[163]。
経済的要因


肥満を理解する上で遺伝的影響は重要であるが、特定の国々や世界全体でみられる劇的な増加を完全に説明することはできない[164][165][166]。エネルギー消費量がエネルギー収入量を上回ると体重が増加することは個人単位では認められているが、社会規模でのこれら2つの要因の変化の原因については多くの議論がある。原因については多くの説があるが、ほとんどの人はさまざまな要因の組み合わせであると考えている。
社会階級とBMIの相関関係は世界的に様々である。1989年の研究では、先進国では社会階級の高い女性は肥満になりにくいことが分かった。男性の間では、社会階級の違いで有意な差は見られなかった。発展途上国では、社会階級の高い女性、男性、子供は肥満率が高かった[167]。2007年に同じ研究を繰り返したところ、同じ関係が見られたが、その関係性は弱まっていた。相関関係の強さの減少は、グローバル化の影響によるものと考えられている[168]。先進国では、成人の肥満の度合い、および過体重の十代の子供の割合は、経済的不平等と相関している。同様の関係は米国の州間でも見られ、より不平等な州では、より高い社会階級に属する成人でも肥満の割合が高い[169]。
BMIと社会階級の関連性については、多くの説明が提示されている。先進国では富裕層はより質の良い食品を購入できる余裕があり、スリムな体型を維持する社会的圧力も大きく、また、フィットネスに対する期待が大きいと共にその機会もより多いと考えられている[168]。発展途上国では、食料を買う余裕、肉体労働による高いエネルギー消費、体格の大きな人を好む文化的価値観が、観察されているパターンに寄与していると考えられている[168]。人の体重に対する考え方も肥満の一因となることがある。BMIの経時的変化には、友人、兄弟姉妹、配偶者間で相関関係があることが分かっている[170]。ストレスや社会的地位の低さを認識することは、肥満のリスクを高めるようである[169][171][172]。
米国では、子供の数が多いほどその親の肥満のリスクが高くなる。女性のリスクは子供一人につき7%増加し、男性のリスクは子供一人につき4%増加する[173]。これは、扶養家族がいると、西洋では親の運動量が減少するという事実によって、ある程度説明できるかもしれない[174]。
発展途上国では、都市化が肥満率増加の一因となっている。中国では、肥満の割合は全体で5%以下であるが、一部の都市では肥満の割合が20%を超えるところもある[175]。その理由の一部として、都市設計の問題(身体活動のための公共スペースが不十分など)が挙げられる[137]。自動車での移動時間が長くなるほど、自転車や徒歩などのアクティブモビリティが選ばれなくなり、肥満のリスクが高まる[176][177]。
発展途上国における肥満率の上昇には、幼少期の栄養不良が影響していると考えられている[178]。栄養不良の期間に起こる内分泌系の変化は、再び食物から得られるエネルギーが利用可能になると、脂肪の蓄積を促進する可能性がある[178]。
細菌とウイルス
腸内細菌叢は、痩せている人と肥満の人では異なることが示されている[179]。腸内細菌叢が代謝能力に影響を与える可能性があるという指摘もある[179]。つまり、エネルギー収穫能力を向上させて肥満に寄与すると考えられている[179]。これらの違いが肥満の直接的な原因であるか、あるいは結果であるかは、まだ明確に特定されていない[179]。また、小児期の抗生物質使用も、その後の肥満と関連している[180][181]。
ヒトおよびいくつかの異なる動物種において、ウイルスと肥満の関連が認められている。これらの関連が肥満率の上昇にどの程度寄与しているかは、まだ解明されていない[182]。
その他の肥満に関連する因子
睡眠不足も肥満と関係している[12][183]。どちらが原因でどちらが結果であるかは不明である[183]。睡眠不足が体重増加につながるとしても、それが有意な程度であるのか、あるいは睡眠時間を増やすことが有益であるのかも不明である[184]。
多量飲酒はエネルギー過剰摂取を介して体重増加リスクとなる[185]。
ストレスなどの心理特性や居住地域などの社会的特性も、食事や身体活動に影響することで肥満度と関連する[147]。労働時間の長さ、交代勤務の有無、職階は食習慣や身体活動に影響することで肥満度と関連する[186]。
加齢に伴うエストロゲンやアンドロゲンの減少が体脂肪の増加をきたすことが報告されている[186]。
環境中の、オビソゲンと呼ばれる化学化合物も肥満に関与している可能性が指摘されている[187][188]。
肥満であることと関連する性格特性もある[189]。孤独感[190]、、神経症傾向、衝動性、報酬への過敏性は肥満の人に多く見られ、一方、誠実性や自制心は肥満の人にはあまり見られない[189][191]。しかし、このテーマに関する研究のほとんどはアンケート調査に基づいているため、これらの調査結果は性格と肥満の関係を過大評価している可能性がある。肥満の人は肥満への社会的スティグマを認識しており、それに応じてアンケート回答が偏っている可能性がある[189]。同様に、子供の頃に肥満であった人の性格は、肥満に対するスティグマの影響を受けている可能性があり、これらの性格要因が肥満のリスク要因として作用しているわけではない[189]。妊娠期の母体の過剰な体重増加、喫煙や、母乳栄養期間の短さなどが、出生時のその後の肥満リスクと関連することが報告されている[186]。低出生体重とその後の肥満との関連を明確に示した報告はあまりない[186]。
グローバル化との関連では、貿易自由化が肥満と関連していることが知られている。1975年から2016年の175か国のデータに基づく研究では、肥満の蔓延は貿易の開放性と正の相関があり、その相関は発展途上国でより強いことが示された[192]。
病態生理

肥満の発生には、2つの異なるが関連するプロセスが関与していると考えられている。持続的なエネルギー収支のプラス(エネルギー摂取量がエネルギー消費量を上回る)と、体重の「セットポイント」が増加した値にリセットされることである[108]。2番目のプロセスは、肥満の有効な治療法を見つけることが困難であった理由を説明するものである。このプロセスの基礎となる病態生理は依然として不明確であるが、研究によりその機序が明らかになりつつある[108]。
生物学的レベルでは、肥満の発生と維持に関与する病態生理学的機序は数多くある[193]。この分野の研究は、1994年にジェフリー・フリードマンの研究室でレプチン遺伝子が発見されるまでは、ほとんど手つかずの状態であった[194]。レプチンとグレリンは末梢で生成されるが、中枢神経系に作用することで食欲を制御する。特に、レプチンやグレリン、その他の食欲関連ホルモンは、食物の摂取とエネルギー消費の調節に重要な役割を果たす脳の視床下部で作用する。視床下部には、食欲を統合する役割を果たすいくつかの回路があり、その中でもメラノコルチン経路が最もよく理解されている[193]この回路は、視床下部の弓状核という領域から始まり、外側視床下部外側視床下部(LH)と腹内側視床下部(VMH)という、それぞれ脳の摂食中枢と満腹中枢に接続している[195]。
弓状核には2つの異なるニューロン群が存在する[193]。最初の群は神経ペプチドY (NPY) とアグーチ関連ペプチド (AgRP) を共発現し、LHへの興奮性入力とVMHへの抑制性入力を持つ。第2のグループは、プロオピオメラノコルチン(POMC)とコカイン・アンフェタミン調節転写産物(CART)を共発現し、VMHへの刺激入力とLHへの抑制入力を持つ。その結果、NPY/AgRPニューロンは摂食を刺激し、満腹感を抑制する一方で、POMC/CARTニューロンは満腹感を刺激し、摂食を抑制する。弓状核ニューロンの両グループは、レプチンによって部分的に調節されている。レプチンはNPY/AgRPグループを抑制する一方で、POMC/CARTグループを刺激する。そのため、レプチンシグナル伝達の欠損、すなわちレプチン欠乏またはレプチン抵抗性は、過食につながり、遺伝性および後天的な肥満のいくつかの要因となる可能性がある[193]。
肥満の管理
肥満の治療方法としては、食事療法と運動療法、そして生活習慣の改善が基本である[196][197][198][199]。一般的には、摂取エネルギーを消費エネルギーより少なくする必要がある[200]。
食事療法
肥満の主な治療法は、処方食や運動療法などの生活介入による減量である[19][100][201][202]。どのような食事が長期的な体重減少をサポートするかは不明であり、低カロリー食の有効性が議論されているが[13]、長期的に消費カロリーを減らしたり、身体運動を増やしたりするようなライフスタイルの変化によっても、ある程度は、持続的に体重が減少する傾向がある。長期的には体重が再び増加してしまうが[19][13][203][204]。米国で実施された体重コントロール登録の参加者の87%は10%の体重減少を10年間維持できたが[205]、長期的な体重減少維持に最も適した食事療法のアプローチは依然として不明である[206]。米国では、食事療法と運動療法を組み合わせた集中的な行動介入が推奨されている[19][201][207]。断続的絶食は、継続的なエネルギー制限と比較して、体重減少に関して何ら利点はない[206]。減量成功の要因として、個人がどのような食事療法を行うかよりも、その食事療法を継続できるかの方がより重要である[206][208]。
いくつかの低カロリーダイエットは効果的である[19]。短期的には、減量には低脂肪食よりも低炭水化物食の方が効果的なようである[209]。しかし長期的には、低炭水化物食も低脂肪食も大差がないようである[209][210]。さまざまな食事療法に伴う心臓病や糖尿病のリスクは同程度である[211]。
肥満者における地中海ダイエットの推進は心臓病のリスクを低下させる可能性がある[209]。甘味飲料の摂取量を減らすことも減量につながる[209]。生活様式の改善による長期的な減量維持の成功率は低く、2~20%に留まる[212]。一方、食事および生活様式の改善は、妊娠中の過剰な体重増加を制限するのに有効であり、母児双方の予後を改善する[213]。肥満であり、心臓病の他の危険因子も有する人々には、集中的な行動カウンセリングが推奨される[214]。
総エネルギー摂取量が同じであれば、炭水化物(アルコール含む)・タンパク質・脂質それぞれの摂取量を変えても減量効果は有意に異なるものではないというメタ・アナリシスが多い[215]。つまり、例えば炭水化物の摂取を削減したとしても、同量のエネルギーをタンパク質および脂質から摂取した場合は減量効果は期待できない[215]。
日本肥満学会の診療ガイドラインでは、一般的にエネルギー算出栄養素の比率は炭水化物50~65%、タンパク質13~20%、脂肪20~30%とし、必須アミノ酸を含むタンパク質、ビタミン、ミネラルの十分な摂取を欠かさないようにするべきとしている[200]。 BMI25以上の肥満症の改善においては1日あたりの摂取エネルギー量を25kcal/kg×目標体重kg以下に設定する[200]。ただし、一律に目標体重に基づいた摂取エネルギー量の遵守を求めることが現実的でない場合もあり、対象者のエネルギー摂取状況や状況に合わせて個々に選択するものとしている[200]。
運動療法
運動療法は食事療法と組み合せて行われる[216]。運動は肥満症に関連する死亡リスクや心血管疾患発症・重症化リスクを低減させる[217]。また、肥満の予防に有用であり、減量体重の維持にも有用である[217]。一方で、肥満症の者に実施可能な運動量では減量については効果が期待できない[217]。運動量がガイドライン推奨レベルに達していなくても心血管疾患発症・重症化リスクを低減させるため、減量効果がなかったとしても少しでも身体活動・運動量を増やすことが推奨されている[217]。
日本動脈硬化学会、日本高血圧学会、日本糖尿病学会、日本老年医学会は肥満の治療における運動療法として中強度の有酸素運動(ただし慣れるまでは強度を上げすぎないこと)を推奨する[217]。この他、レジスタンス運動(筋力トレーニング)はサルコペニア肥満予防・改善や慢性疾患の危険因子改善に有効な可能性がある[216][217]。
健康政策
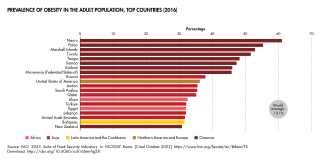

肥満は、その有病率、費用、健康への影響により、複雑な公衆衛生および政策上の問題となっている[218]。そのため、肥満の管理には、より広範な社会状況の変化と、地域社会、地方自治体、政府による取り組みが必要である[207]。公衆衛生の取り組みでは、人口における肥満の蔓延増加の原因となる環境要因を理解し、是正することを目指している。解決策としては、過剰な食物エネルギーの消費と身体活動の阻害要因の変化が検討されている。その取り組みには、学校における政府による食事補助プログラム、子供に対してジャンクフードを直接販売することを制限する[219]、学校における砂糖入り甘味飲料の摂取機会減少などがある[220]。世界保健機関(WHO)は、砂糖入り飲料への課税を推奨している[221]。都市環境を構築する際には、公園へのアクセスを増やし、歩行者用通路を整備する取り組みが行われている[222]。
マスメディアによるキャンペーンは、肥満に影響を与える行動を変えることには限定的な効果しかないようだが、運動や食事に関する知識や意識を高めることはでき、それが長期的な変化につながる可能性はある。このようなキャンペーンにより、座ったり横になったりしている時間が減り、身体を積極的に動かそうとする意欲に好影響が与えられるかもしれない[223][224]。メニューにエネルギー情報を記載した栄養表示をすることで、レストランでの食事中のエネルギー摂取量を減らすことができるかもしれない[225]。 超加工食品に対する政策を求める声もある[226][227]。
医学的介入
薬剤
1930年代に肥満の治療を目的とした医薬品が導入されて以来、多くの化合物が試されてきた[228]。そのほとんどは副作用のため、肥満治療薬としてはもはや販売されていない[228]。1964年から2009年の間に市場から撤退した25種類の抗肥満薬のうち、23種類は脳内の神経伝達物質の機能を変化させる作用があった[228]。これらの薬の最も多い副作用で、販売中止の原因となったものは、精神障害、心臓への副作用、薬物乱用または依存であった。7製品は死亡との関連が報告されている[228]。
長期的に使用して有益な5つの薬物は、オルリスタット、ロルカセリン、リラグルチド、フェンテルミン・トピラマート、およびナルトレキソン・ブプロピオンである[229]。それらは1年後にプラセボ群と比較して3.0~6.7kg、体重を減少させた[229]。オルリスタット、リラグルチド、ナルトレキソン・ブプロピオンは米国と欧州の両方で入手可能であるが、フェンテルミン・トピラマートは米国のみで入手可能である[230]。欧州の規制当局は、ロルカセリンとフェンテルミン-トピラマートを却下したが、ロルカセリンは心臓弁の合併症との関連、フェンテルミン-トピラマートは、心臓および血管の問題がより多かったとされたことによる[230]。ロルカセリンは米国で利用可能であったが、がんとの関連性により2020年に市場から撤去された[231]。オルリスタットは、消化器系の副作用が高率で発生しており[232]、腎臓への悪影響も懸念されている[233]。これらの薬剤が肥満の長期的な合併症、例えば心血管疾患や死亡にどのような影響を与えるかについては、情報がない[6]。しかし、リラグルチドは2型糖尿病に用いた場合、心血管イベントを減少させる[234]。
2019年には、肥満の成人を対象に、フルオキセチンのさまざまな用量(60mg/日、40mg/日、20mg/日、10mg/日)の体重への影響を比較するシステマティックレビューが行われた[235]。プラセボと比較した場合、フルオキセチンはどの用量でも減量に有効なようであるが、治療期間中にめまい、眠気、疲労、不眠、吐き気などの副作用が現れるリスクが高まる。しかし、これらの結論は確実性の低いエビデンスに基づくものであった[235]。同じレビューでは、肥満成人の体重に対するフルオキセチンの効果が、他の食欲減退薬、オメガ3ゲル、および無治療群とも比較されているが、エビデンスの質が低いため、明確な結論は得られなかった[235]。
統合失調症の治療に用いられる抗精神病薬の中で最も効果的なのはクロザピンであるが、肥満を主症状とするメタボリックシンドロームを引き起こすリスクも最も高い[236]。クロザピンによって体重が増える人に対しては、メトホルミンを服用することで、メタボリックシンドロームの5つの要素のうち、ウエスト周囲長、空腹時血糖、空腹時トリグリセリドの3つを改善できる可能性があるというシステマティック・レビューがある[236]。
手術
肥満手術は、どの術式でも、非外科的介入と比較して、体重を減少させ、過体重に関連する併存疾患を大幅に改善する[7]。保存的治療が奏功しない肥満患者には手術を考慮してよい[19]。手術の種類には、腹腔鏡下調節性胃バンディング術、Roux-en-Y(ルーワイ)胃バイパス術、垂直スリーブ状胃切除術、胆膵路変更術などがある[229]。
AspireAssistシステムとは、胃瘻を増設し、専用の減量装置を用いるものである[237]。アメリカ食品医薬品局が2016年に承認した[237]。食事から約20分後に、体外の装置を胃瘻ポートに取り付けられ、胃内内容物のおよそ30%が排出・廃棄される[238]。胃内バルーンは短期的には有効性が示されているが、長期間減量を維持できるかは未検証である[239]。
重度肥満に対する手術は、長期的な体重減少、肥満関連合併症の改善[240]、総死亡率の低下と関連しているが、代謝状態の改善は、手術ではなく、減量によるものである[241]。ある研究では、10年後には14%から25%(実施された手術の種類による)の減量が見られ、標準的な減量対策と比較すると全死因死亡率が29%減少したことが分かった[242]。一方、合併症は症例の約17%で発生し、7%の症例で再手術が必要である[240]。
疫学
国際的状況

肥満は、健康上の問題として認識されていたものの、過去の時代においてはまれであり、ごく一部のエリート層にしか達成できなかった。しかし、近世以降の繁栄の拡大に伴い、肥満はより多くの人々に影響を及ぼすようになった[243]。1970年代以前は、肥満は最も裕福な国々においても比較的まれな状態であり、あっても、富裕層に限られる傾向があった。その後、いくつかの出来事が重なり、人々の状態に変化が生じ始めた。先進国の人口の平均BMIが上昇し始め、その結果、過体重や肥満の人の割合が急速に増加した[244]
1997年、WHOは肥満を世界的な流行として正式に認定した[119]。2000年、WHOは、過体重と肥満が、栄養不良や感染症といったより伝統的な公衆衛生上の懸念事項に取って代わり、健康を損なう最も重大な原因の一つとなっていると述べた[245]。2008年時点で、WHOは少なくとも5億人(10%以上)の成人が肥満であり、男性よりも女性の方がその割合が高いと推定している[246]。世界の肥満の有病率は、1980年から2014年の間に2倍以上になった。2014年は、6億人以上の成人が肥満であり、これは世界の成人人口の約13パーセントに相当する[247]。2015年から2016年における米国の肥満成人の割合は、全体で約39.6パーセント(男性の37.9%、女性の41.1%)である[248]。
肥満率は少なくとも50歳または60歳まで年齢とともに増加しており[249]、米国、オーストラリア、カナダでは、重度肥満が肥満全体の割合よりも速いペースで増加している[27][250][251]。経済協力開発機構(OECD)は、少なくとも2030年までは肥満率が上昇し続けると予測しており、特に米国、メキシコ、英国では、肥満率がそれぞれ47%、39%、35%に達すると予測している[252]。
かつては高所得国だけの問題と考えられていた肥満率は、世界中で上昇しており、先進国と発展途上国の両方に影響を与えている[253]こうした増加は、都市部で最も顕著なようである[246]。
また、性別や性自認に基づく違いも肥満の有病率に影響がある[254][255]。世界的に見ると、肥満の女性は男性よりも多い[3]が、肥満の測定方法によってその率は異なる[254][255]。
2021年6月、世界保健機関は以下のように発表した[256]。
- 世界において、1975年以降、肥満は約3倍に増加している
- 2016年、18歳以上の成人19億人以上は過体重であり、そのうちの6億5千万人以上が肥満であった
- 2020年、5歳未満の子ども3900万人が、過体重もしくは肥満であった
2022年には、世界で10億人以上が肥満であり(成人8億7,900万人、子ども1億5,900万人)、これは1990年に登録された成人の症例の2倍以上(子どもは4倍以上)に相当する[8][257]。
各国別状況

日本
日本におけるBMI≧30を満たすヒトの割合は先進国で最も低い[258]。2008年の年齢標準化BMIは女性で21.87、男性で23.5[258]と、男性のほうが肥満傾向である[258][注釈 3][259]。1980年は男女のBMIはそれぞれ、21.29と22.1であり、いずれも微増傾向である[258]。また、日本人は肥満の判定基準がBMI≧25であり、これを満たす成人の割合は27.2%(2019年)に達する[259]。

|
データなし
1,600未満
1,600から1,800
1,800から2,000
2,000から2,200
2,200から2,400
2,400から2,600
|
2,600から2,800
2,800から3,000
3,000から3,200
3,200から3,400
3,400から3,600
3,600を超える
|
アメリカ合衆国
2005年、アメリカ医学研究所(のちの『全米医学アカデミー』, National Academy of Medicine)は、「カロリーが高く、栄養価に乏しい食品のコマーシャルが子供の肥満に関わっている」としており、自主規制ないし政府の介入を求めた[261]。
シカゴ大学は、「18歳未満をターゲットにした食べ物のコマーシャルに使われている商品の90%以上が栄養価に乏しいものばかりであり、食の嗜好に影響を与える」と報告した[262]。
米国の公立学校において、2006年、清涼飲料販売のトップ3社において、肥満対策として「糖分の多い飲料や脂肪を除去していない牛乳の販売はしないように」との合意ができた[263]。
2012年、マクドナルドやペプシコは、「12歳以下の子供にはジャンクフードの広告を見せない」との合意に至った[264]。
メキシコ
1980年の時点ではメキシコの肥満率は7%であったが、2016年には20.3%に上昇した[265]。同国では、年間80,000人が糖尿病で命を落としており、メキシコで最大の死因となっている[265]。北米自由貿易協定が締結されたのち、アメリカのファーストフードレストランやコンビニが増えた[265]。「メキシコ人の多くがソフトドリンクや加工食品を利用しやすくなった」「自由貿易協定に基づき、アメリカの企業による投資がメキシコ人の食生活の変化と肥満の増加を加速させた」と結論付けている学者もいる[265]。
東ヨーロッパ
ルーマニアの研究機関によれば、ルーマニア国民の4人に1人が肥満であり、子供の肥満の場合、冷戦時代の2倍以上の8%に達する[266]。肥満の一歩手前の「太り気味」も含めると、5人に1人が生活習慣病のリスクを抱えているという[266]。また、「所得の低い家庭ほど、ファストフードに頼る傾向がある[266]。2010年1月、同国は「ジャンクフード税」の導入を発表した[266]。ブルガリアでは、政府の方針に基づき、全国の学校の食堂や売店からスナック菓子や清涼飲料水を撤去した[266]。
クウェート
2010年の時点で、国民の74%が「太りすぎ」であり、国民の14%は糖尿病を患っており、その数は増加しつつあるという[267]。政府は健康的な食品の販売や運動の奨励を行うことで対策に乗り出している[267]。
中国
2010年の時点での中国の肥満人口は3億2500万人であったが、2030年には倍増して6億5000万人に達する見通しだという[268]。
太平洋の島嶼国家
18歳人口のうち、肥満とされる人の比率を示す肥満率の国際比較では、南太平洋に点在する島嶼国家が上位を占める。世界保健機関が肥満率を集計した2014年のデータによれば、トップのクック諸島は50%を超え、上位10カ国に入るパラオ、ナウル、サモア、トンガ、ニウエ、マーシャル諸島、キリバス、ツバルは40%台であり、成人の半数近くが「肥満」と見なされている[269]。
その他の国々
ブラジルにおける女性の肥満率は、1975年には24%だったのが、2003年には38%に上昇した。バングラデシュにおいては、1996年では3%だったのが、2007年には12%に上昇した。ケニアにおいては、1993年には15%だったのが、2003年には26%に上昇した[270]。
歴史
語源
肥満の英語、obesityはラテン語のobesitasに由来し、「がっちりした、太った、ふくよかな」を意味する。obesitasの語幹Ēsusはedere(食べる)の過去分詞で、それにob(過剰な)が付け加えられている[271]オックスフォード英語辞典には、ランドル・コットグレイヴによる1611年の最初の使用例が記録されている[272]。
肥満に対する見方の推移


古代ギリシア医学では肥満を医学的異常と見なし、古代エジプト人も同様に見ていたという記録が残っている[243]。ヒポクラテスは「肥満はそれ自体が病気であるだけでなく、他の病気の前兆でもある」と記している[4]。インドの外科医スシュルタ(紀元前6世紀)は肥満を糖尿病や心臓疾患と関連付けた[274]。彼は肥満の治療と副作用の緩和に肉体労働を推奨した[274]。人類の歴史の大半において、人類は食糧不足と闘ってきた[275]。そのため、肥満は歴史的に富と繁栄の象徴と見なされてきた。古代東アジア文明では、高官の間で肥満が一般的であった[276]。17世紀のイギリスの医学者トビアス・ヴェナーが、英語で出版された書籍の中で肥満を社会病として初めて言及した人物の一人として知られている[243][277]。
産業革命の始まりとともに、国家の軍事的・経済的強さは兵士や労働者の体格と体力の両方に依存していることが認識されるようになった[119]。平均的なボディマス指数が、現在では低体重とされる値から標準的な範囲とされる値にまで増えたことは、工業化社会の発展において重要な役割を果たした[119]。 結果、19世紀を通じて先進国では身長と体重の両方が増加した。20世紀には、ヒトは身長において遺伝的潜在能力に達したため、体重の増加が身長の増加を大きく上回り、肥満が増加した[119]。1950年代には、先進国における富の増加により小児死亡率が低下したが、体重の増加に伴い、心臓病や腎臓病がより多くなった[119][278]。この時期、保険会社は体重と平均余命の関連性に気づき、肥満者に対する保険料を値上げした[4]。
歴史上、多くの文化において肥満は性格上の欠陥の結果であると見なされてきた。古代ギリシャ喜劇に登場する肥満体または太ったキャラクターは大食漢であり、嘲笑の対象であった。キリスト教の時代には、食べ物は怠惰や色欲という罪への入り口と見なされていた[17]。現代の西洋文化では、過剰な体重はしばしば魅力的でないと見なされ、肥満は一般的にさまざまな否定的な固定観念と関連付けられている。あらゆる年齢の人々が社会的なスティグマに直面し、いじめの対象となったり、仲間から疎外されたりすることがある[279]。
西洋社会における健康的な体重に関する一般認識は、理想的な体重とされるものに対する認識とは異なり、両者とも20世紀初頭から変化している。理想とされる体重は1920年代以降、低くなってきている。これは、ミス・アメリカ・コンテストの優勝者の平均身長が1922年から1999年の間に2%増加した一方で、平均体重は12%減少したという事実によって示されている[280]。一方、健康的な体重に関する人々の考え方は、反対の方向に変化している。英国では、2007年には1999年よりも、自分自身が太り過ぎであると考える体重が大幅に増加した[281]。これらの変化は、肥満率の増加により、余分な体脂肪が正常であると受け入れられるようになったためであると考えられている[281]。
アフリカの多くの地域では、肥満は依然として裕福さと健康の象徴と見なされている。これはエイズの流行が始まって以来、特に顕著になっている[4]。
芸術
2万~3万5千年前の人体を初めて彫刻で表現した作品には肥満の女性が描かれている。このようなヴィーナス像は豊穣を強調する傾向によるものとする説もあるが、一方で、当時の人々の「肥満」を表しているとする説もある[17]。しかし、ギリシャやローマの芸術には肥満は見られず、おそらく中庸を重んじる彼らの理想に合致したものだった。この傾向はキリスト教ヨーロッパの歴史の大部分を通じて続き、肥満として描かれたのは社会経済的地位の低い人々だけだった[17]。
ルネサンス期には、一部の上流階級の人々がその大きな体格を誇示し始め、イングランド王ヘンリー8世やアレッサンドロ・ダル・ボッロの肖像画で見られる[17]。ルーベンス(1577年-1640年)は、ふくよかな女性を自身の絵画に定期的に描いており、そこから「ルーベンス風(Rubenesque)」という用語が派生した。しかし、これらの女性は、肥沃さとの関連性を持つ「砂時計」型の体型を維持していた[282]。19世紀の間に、肥満に対する見方は西洋世界で変化した。肥満が富や社会的地位の象徴であった数世紀を経て、スリムであることが望ましい基準として見られるようになった[17]。1819年に発表された版画『ベル・アリアンス、またはブラックバーンの女性改革者たち』で、画家ジョージ・クルックシャンクはブラックバーンの女性改革者の活動を批判し、太っていることを女性的でないことを表現する手段として用いた[283]。
社会と文化
経済的影響
肥満は健康に悪影響を及ぼすだけでなく、雇用における不利益[284][285]や事業コストの増加など、多くの問題を引き起こす。これらの影響は、個人から企業、政府に至るまで、社会のあらゆるレベルで感じられている。
カナダにおける肥満のコストは1997年では20億カナダドル(総医療費の2.4%)と推定された[100]。2005年のオーストラリアにおける過体重および肥満の年間直接コスト総額は210億豪ドルであった。また、オーストラリアの過体重および肥満の人々には、356億豪ドルの政府補助金が支給されている[286]。ダイエット製品にかかる年間支出の推定範囲は、米国だけでも400億ドルから1000億ドルである[287]。2021年時点では、米国における肥満に起因する医療費は1730億ドル(総医療費の3.8%)と推定されている[288]。
2019年、ランセット誌の肥満に関する委員会は、たばこの規制に関する世界保健機関枠組条約をモデルとして、肥満と栄養不足に取り組むことを各国に義務付ける世界条約を求め、政策策定から食品業界を明確に除外することを求めた。彼らは、肥満による世界的なコストは年間2兆ドル、世界のGDPの約2.8%に相当すると推定している[289]。
肥満予防プログラムは、肥満関連疾患の治療費を削減することが分かっている。しかし、人は長生きすればするほど医療費がかさむ。そのため、研究者は、肥満を減らすことは公衆衛生を改善する可能性はあるが、医療費全体を削減することは難しいと結論づけている[290]。[甘味飲料税などの嗜好品税は、食生活や消費習慣を抑制し、経済的負担を相殺する取り組みとして、世界の一部の国々で実施されている。

肥満は社会的なスティグマや雇用における不利益につながる可能性がある[284]。標準体重の人々と比較すると、肥満の労働者は平均して欠勤率が高く、障害休暇を取得する割合も高い[292]。そのため、雇用主のコストが増大し、生産性が低下する[292]。デューク大学の従業員を対象とした調査では、BMIが40 kg/m2を超える人々は、BMIが18.5–24.9 kg/m2の人々と比較して、労災請求件数が2倍であることが判明した[293]。また、欠勤日数も12倍以上であった[293]。このグループで最も多かった負傷は転倒と重量物の持ち上げによるもので、下肢、手首または手、背中を負傷をしていた[293]。
一部の研究では、肥満の人は採用されにくく、昇進もしにくいことが示されている[279]。肥満の人は、同等の仕事でも、肥満でない人よりも給与が低い。肥満の女性は平均で6%少なく、肥満の男性は3%少ない[294]。
航空会社、医療、食品業界など特定の業界では、特別な懸念がある。肥満率の上昇により、航空会社は燃料費の高騰と座席幅の拡大というプレッシャーに直面している[295]。2000年には、肥満の乗客の増加により航空会社は2億7500万米ドルの損失を被った[296]。医療業界では、重度の肥満患者を扱うための特別な施設、すなわち特殊な吊り上げ装置や肥満患者用救急車などに投資せざるを得なくっている[297]。レストランは、肥満の原因を作っているとして訴えられることで、コストが増大している[298]。2005年、米国議会は肥満に関連して食品業界を相手取った民事訴訟を防止するための法案を審議したが、法律化はされなかった[298]。
米国医師会(AMA)が2013年に肥満を慢性疾患に分類したことにより[20]、健康保険会社が肥満治療、カウンセリング、手術の費用を支払う可能性が高くなり、 保険会社がその費用の補助を支援するのであれば、肥満治療薬や遺伝子治療の研究開発費もより手頃な価格になるはずである[299]。しかし、AMAの分類は法的拘束力を持たないため、医療保険会社は依然として肥満への治療や手技の保険適用を拒否する権利を有している[299]。
2014年、欧州司法裁判所は病的肥満は障害であるとの判決を下した。同裁判所は、従業員が肥満によって「他の労働者と同等に職業生活に完全かつ効果的に参加する」ことを妨げられる場合、それは障害とみなされるべきであり、そのような理由で解雇することは差別的であると述べた[300]。
低所得国では、肥満は裕福であることの証しである。2023年の実験的研究では、ウガンダの肥満者はより高い確率で融資を受けられることが分かった[301]。
肥満の社会への受容


ファット・アクセプタンス運動の主な目標は、太り過ぎや肥満の人々に対する差別を減少させることである[303][304]。しかし、この運動の一部の人々は、肥満と健康への悪影響との間に確立された関係に異議を唱えることも試みている[305]。
肥満の容認を推進する団体も数多く存在する。20世紀後半には、こうした団体の存在感が高まっている[306]。米国を拠点とする全米ファット・アクセプタンス協会(NAAFA)は1969年に結成され、体格差別をなくすことを目的とする市民権団体であると自らを位置づけている[307]。
国際サイズ受容協会(International Size Acceptance Association: ISAA)は、1997年に設立された非政府組織(NGO)である。よりグローバルな志向を持ち、その使命をサイズの受容を促進し、体重に基づく差別をなくすことと説明している[308]。これらの団体は、米国の障害を持つアメリカ人法の下で肥満を障害として認定するよう、しばしば主張している。しかし、米国の法制度では、肥満をこの反差別法の対象に含めることによる利益よりも、潜在的な公衆衛生コストの方が大きいと判断されている[305]。
産業界の研究への影響
2015年、ニューヨーク・タイムズは、肥満を回避し健康を維持するために、カロリー摂取量を減らすよりも運動量を増やすことに重点を置くことを提唱する2014年に設立された非営利団体、グローバル・エネルギー・バランス・ネットワークに関する記事を掲載した。この組織は、コカ・コーラ社から少なくとも150万ドルの資金提供を受けて設立された。また、同社は2008年以降、設立者の科学者であるグレゴリー・A・ハンドとスティーブン・ブレアの2人に400万ドルの研究資金を提供している[309][310]。
小児肥満
健康的なBMIの範囲は、子供の年齢と性別によって異なる。小児および青年の肥満は、BMIが95パーセンタイルを超えるものと定義される[311]。2001年時点での、これらのパーセンタイルの基準となるデータは、1963年から1994年のものなので、直近の肥満率の増加の影響は受けていない.[312]。21世紀には小児肥満が蔓延し、先進国でも発展途上国でも増加している。カナダの男児における肥満率は、1980年代には11%であったのが、1990年代には30%を超え、同じ時期にブラジルの子供では4%から14%に増加した[313]。英国では、1989年と比較して、2005年には肥満児が60%増加した[314]。米国では、過体重児および肥満児の割合は2008年には16%に増加し、過去30年間で300%増加した[315]。
成人肥満と同様に、小児肥満の増加には多くの要因が関与している。食生活の変化と運動不足が、最近の小児肥満の増加における2大要因であると考えられている[316]。また、子供への不健康な食品の広告も、その商品の消費量を増加させる一因となっている[317]。生後6ヶ月以内の抗生物質投与は、7歳から12歳の間の過体重との関連が分かっている[181]。子供の肥満は成人後も持続することが多く、また多くの慢性疾患と関連しているため、肥満の子供は高血圧、糖尿病、高脂血症、脂肪肝の検査を受けることが多い[100]。
小児に行われる治療は主に生活様式への介入と行動療法であるが、小児の運動量を増やす取り組みはほとんど成功していない[318]。米国では、この年齢層に対する医薬品はFDAの承認を受けていない[313]。プライマリケアにおける短期の体重管理介入(例えば、医師または看護師による)は、小児の過体重や肥満の減少にわずかながらプラスの効果をもたらすにすぎない[319]。食事や運動の改善を含む多因子の行動変容介入は、6~11歳の小児のBMIを短期的に減少させる可能性があるが、その効果は小さく、エビデンスの質も低い[320]。
動物の肥満
ペットの肥満は多くの国々で一般的である。米国では、犬の23~41%が過体重であり、約5.1%が肥満である[321]。猫の肥満率は6.4%と、やや高めである[321]。オーストラリアでは、動物病院で診察された犬の肥満率は7.6%であることが分かっている[322]。日本の犬では、過体重と肥満をあわせて26%であった(2006年)[323]。犬の肥満リスクは飼い主が肥満であるかどうかに関連しているが、猫と飼い主の間にはそのような相関関係はない[324]。
脚注
注釈
出典
- ^ “"obesity"”. Merriam Webster. 2023年10月24日閲覧。
- ^ “"obesity"”. Cambridge University Press. 2023年10月24日閲覧。
- ^ a b c d e f g h “Obesity and overweight Fact sheet N°311”. WHO (January 2015). 2 February 2016閲覧。
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac “Obesity”. Lancet 366 (9492): 1197–1209. (October 2005). doi:10.1016/S0140-6736(05)67483-1. PMID 16198769.
- ^ a b “Overweight, obesity, and depression: a systematic review and meta-analysis of longitudinal studies”. Archives of General Psychiatry 67 (3): 220–9. (March 2010). doi:10.1001/archgenpsychiatry.2010.2. PMID 20194822.
- ^ a b c “Long-term drug treatment for obesity: a systematic and clinical review”. JAMA 311 (1): 74–86. (January 2014). doi:10.1001/jama.2013.281361. PMC 3928674. PMID 24231879.
- ^ a b c “Surgery for weight loss in adults”. The Cochrane Database of Systematic Reviews 2014 (8): CD003641. (August 2014). doi:10.1002/14651858.CD003641.pub4. PMC 9028049. PMID 25105982.
- ^ a b NCD Risk Factor Collaboration (February 29, 2024). “Worldwide trends in underweight and obesity from 1990 to 2022: a pooled analysis of 3663 population-representative studies with 222 million children, adolescents, and adults”. The Lancet 403 (10431): 1027–1050. doi:10.1016/S0140-6736(23)02750-2. ISSN 0140-6736. PMC 7615769. PMID 38432237.
- ^ a b “Obesity” (英語). who.int. 9 September 2022閲覧。
- ^ “Endocrine-disrupting chemicals: economic, regulatory, and policy implications”. The Lancet. Diabetes & Endocrinology 8 (8): 719–730. (August 2020). doi:10.1016/S2213-8587(20)30128-5. PMC 7437819. PMID 32707119.
- ^ a b “Why is the developed world obese?”. Annual Review of Public Health 29: 273–295. (2008). doi:10.1146/annurev.publhealth.29.020907.090954. PMID 18173389.
- ^ a b 日本肥満学会 2022, pp. 34–35.
- ^ a b c “Diet in the management of weight loss”. CMAJ 174 (1): 56–63. (January 2006). doi:10.1503/cmaj.045037. PMC 1319349. PMID 16389240.
- ^ a b “Why causality, and not prediction, should guide obesity prevention policy”. The Lancet. Public Health 3 (10): e461–e462. (October 2018). doi:10.1016/S2468-2667(18)30158-0. PMID 30177480.
- ^ 日本肥満学会 2022, p. 70.
- ^ “肥満症に30年ぶり新薬、ウゴービを保険適用へ…ダイエット目的の使用に懸念も”. 読売新聞オンライン. 2024年8月18日閲覧。
- ^ a b c d e f “Obesity in Art – A Brief Overview”. Obesity in art: a brief overview. Frontiers of Hormone Research. 36. (2008). pp. 271–86. doi:10.1159/000115370. ISBN 978-3-8055-8429-6. PMID 18230908
- ^ Luli, Migena; Yeo, Giles; Farrell, Emma; Ogden, Jane; Parretti, Helen; Frew, Emma; Bevan, Stephen; Brown, Adrian et al. (2023-04). “The implications of defining obesity as a disease: a report from the Association for the Study of Obesity 2021 annual conference”. eClinicalMedicine 58: 101962. doi:10.1016/j.eclinm.2023.101962. ISSN 2589-5370. PMC PMC10119881. PMID 37090435.
- ^ a b c d e f “2013 AHA/ACC/TOS guideline for the management of overweight and obesity in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and The Obesity Society”. Circulation 129 (25 Suppl 2): S102–S138. (June 2014). doi:10.1161/01.cir.0000437739.71477.ee. PMC 5819889. PMID 24222017.
- ^ a b “A.M.A. Recognizes Obesity as a Disease”. The New York Times. (18 June 2013). オリジナルの24 June 2013時点におけるアーカイブ。
- ^ “The Facts About Obesity”. H&HN. American Hospital Association (21 June 2013). 9 September 2013時点のオリジナルよりアーカイブ。24 June 2013閲覧。
- ^ The SuRF Report 2. The Surveillance of Risk Factors Report Series (SuRF). World Health Organization. (2005). p. 22
- ^ a b c d “Obesity and overweight”. World Health Organization (9 June 2021). 16 March 2022閲覧。
- ^ “Defining Adult Overweight and Obesity”. U.S. Centers for Disease Control and Prevention (7 June 2021). 16 March 2022閲覧。
- ^ “BMI-for-age (5–19 years)”. World Health Organization. 16 March 2022閲覧。
- ^ a b “Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults: study on optimal cut-off points of body mass index and waist circumference in Chinese adults”. Asia Pac J Clin Nutr 11 (Suppl 8): S685–93. (December 2002). doi:10.1046/j.1440-6047.11.s8.9.x.; Originally printed as “Predictive values of body mass index and waist circumference for risk factors of certain related diseases in Chinese adults--study on optimal cut-off points of body mass index and waist circumference in Chinese adults”. Biomedical and Environmental Sciences 15 (1): 83–96. (March 2002). PMID 12046553.
- ^ a b “Increases in morbid obesity in the USA: 2000–2005”. Public Health 121 (7): 492–6. (July 2007). doi:10.1016/j.puhe.2007.01.006. PMC 2864630. PMID 17399752.
- ^ “Criteria and Classification of Obesity in Japan and Asia-Oceania”. Nutrition and Fitness: Obesity, the Metabolic Syndrome, Cardiovascular Disease, and Cancer. World Review of Nutrition and Dietetics. 94. (2005). pp. 1–12. doi:10.1159/000088200. ISBN 978-3-8055-7944-5. PMID 16145245
- ^ “Assessing obesity: classification and epidemiology”. British Medical Bulletin 53 (2): 238–252. (1997). doi:10.1093/oxfordjournals.bmb.a011611. PMID 9246834.
- ^ Lin, Ting-Yun; Lim, Paik-Seong; Hung, Szu-Chun (2017-12-23). “Impact of Misclassification of Obesity by Body Mass Index on Mortality in Patients With CKD”. Kidney International Reports 3 (2): 447–455. doi:10.1016/j.ekir.2017.12.009. ISSN 2468-0249. PMC 5932305. PMID 29725649.
- ^ “Regular Exercise: How It Can Boost Your Health”. WebMD. 2011年7月16日時点のオリジナルよりアーカイブ。2005年3月1日閲覧。
- ^ “NFL Players Not at Increased Heart Risk: Study finds they showed no more signs of cardiovascular trouble than general male population”. USニューズ&ワールド・レポート. 2024年8月25日閲覧。
- ^ a b “Body composition and resting metabolic rate of Japanese college Sumo wrestlers and non-athlete students: are Sumo wrestlers obese?”. Anthropological Science 112 (2): 179–185. (2004). doi:10.1537/ase.040210.
- ^ “肥満と健康”. e-ヘルスネット 情報提供. 厚生労働省. 2024年8月27日閲覧。
- ^ a b “Obesity: global epidemiology and pathogenesis”. Nature Reviews. Endocrinology 15 (5): 288–298. (May 2019). doi:10.1038/s41574-019-0176-8. PMID 30814686.
- ^ a b c d “Body-mass index and cause-specific mortality in 900 000 adults: collaborative analyses of 57 prospective studies”. Lancet 373 (9669): 1083–96. (March 2009). doi:10.1016/S0140-6736(09)60318-4. PMC 2662372. PMID 19299006.
- ^ Berrington de Gonzalez A (December 2010). “Body-Mass Index and Mortality among 1.46 Million White Adults”. N. Engl. J. Med. 363 (23): 2211-9. doi:10.1056/NEJMoa1000367. PMC 3066051. PMID 21121834.
- ^ “Obesity: genetic, molecular, and environmental aspects”. American Journal of Medical Genetics. Part A 143A (24): 3016–34. (December 2007). doi:10.1002/ajmg.a.32035. PMID 18000969.
- ^ “Actual causes of death in the United States, 2000”. JAMA 291 (10): 1238–45. (March 2004). doi:10.1001/jama.291.10.1238. PMID 15010446.
- ^ “Annual deaths attributable to obesity in the United States”. JAMA 282 (16): 1530–8. (October 1999). doi:10.1001/jama.282.16.1530. PMID 10546692.
- ^ “BMI and all cause mortality: systematic review and non-linear dose-response meta-analysis of 230 cohort studies with 3.74 million deaths among 30.3 million participants”. BMJ 353: i2156. (May 2016). doi:10.1136/bmj.i2156. PMC 4856854. PMID 27146380.
- ^ a b “Body-mass index and all-cause mortality: individual-participant-data meta-analysis of 239 prospective studies in four continents”. Lancet 388 (10046): 776–86. (August 2016). doi:10.1016/S0140-6736(16)30175-1. PMC 4995441. PMID 27423262.
- ^ “Body-mass index and mortality in a prospective cohort of U.S. adults”. The New England Journal of Medicine 341 (15): 1097–105. (October 1999). doi:10.1056/NEJM199910073411501. PMID 10511607.
- ^ “General and abdominal adiposity and risk of death in Europe”. The New England Journal of Medicine 359 (20): 2105–20. (November 2008). doi:10.1056/NEJMoa0801891. PMID 19005195.
- ^ “肥満指数(BMI)と死亡リスク | 現在までの成果 | 科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究 | 国立がん研究センター がん対策研究所”. epi.ncc.go.jp. 2024年8月11日閲覧。
- ^ “ウエスト周囲径”. e-ヘルスネット. 2024年8月16日閲覧。
- ^ “General and abdominal obesity parameters and their combination in relation to mortality: a systematic review and meta-regression analysis”. European Journal of Clinical Nutrition 67 (6): 573–85. (June 2013). doi:10.1038/ejcn.2013.61. PMID 23511854.
- ^ WHO Expert Consultation (January 2004). “Appropriate body-mass index for Asian populations and its implications for policy and intervention strategies”. Lancet 363 (9403): 157–63. doi:10.1016/s0140-6736(03)15268-3. PMID 14726171.
- ^ “Obesity in adulthood and its consequences for life expectancy: a life-table analysis”. Annals of Internal Medicine 138 (1): 24–32. (January 2003). doi:10.7326/0003-4819-138-1-200301070-00008. hdl:1765/10043. PMID 12513041.
- ^ “Obesity, metabolic syndrome, and cardiovascular disease”. The Journal of Clinical Endocrinology and Metabolism 89 (6): 2595–600. (June 2004). doi:10.1210/jc.2004-0372. PMID 15181029.
- ^ “Underlying Medical Conditions and Severe Illness Among 540,667 Adults Hospitalized With COVID-19, March 2020 – March 2021”. Preventing Chronic Disease (Centers for Disease Control and Prevention) 18: E66. (July 2021). doi:10.5888/pcd18.210123. PMC 8269743. PMID 34197283.
- ^ Seidell 2005, p. 9.
- ^ a b “Medical consequences of obesity”. The Journal of Clinical Endocrinology and Metabolism 89 (6): 2583–9. (June 2004). doi:10.1210/jc.2004-0535. PMID 15181027.
- ^ “Obesity, inflammation, and insulin resistance”. Gastroenterology 132 (6): 2169–80. (May 2007). doi:10.1053/j.gastro.2007.03.059. PMID 17498510.
- ^ “Inflammation and insulin resistance”. The Journal of Clinical Investigation 116 (7): 1793–801. (July 2006). doi:10.1172/JCI29069. PMC 1483173. PMID 16823477.
- ^ “The metabolic syndrome as a risk factor for venous and arterial thrombosis”. Seminars in Thrombosis and Hemostasis 35 (5): 451–7. (July 2009). doi:10.1055/s-0029-1234140. PMID 19739035.
- ^ Messier, Stephen P.; Gutekunst, David J.; Davis, Cralen; DeVita, Paul (2005-7). “Weight loss reduces knee-joint loads in overweight and obese older adults with knee osteoarthritis”. Arthritis and Rheumatism 52 (7): 2026-2032. doi:10.1002/art.21139. ISSN 0004-3591. PMID 15986358.
- ^ Lementowski, Peter W.; Zelicof, Stephen B. (2008-3). “Obesity and osteoarthritis”. American Journal of Orthopedics (Belle Mead, N.J.) 37 (3): 148-151. ISSN 1934-3418. PMID 18438470.
- ^ “Metabolic mediators of the effects of body-mass index, overweight, and obesity on coronary heart disease and stroke: a pooled analysis of 97 prospective cohorts with 1·8 million participants”. Lancet 383 (9921): 970–83. (March 2014). doi:10.1016/S0140-6736(13)61836-X. PMC 3959199. PMID 24269108.
- ^ “Body Mass Index, Abdominal Fatness, and Heart Failure Incidence and Mortality: A Systematic Review and Dose-Response Meta-Analysis of Prospective Studies”. Circulation 133 (7): 639–49. (February 2016). doi:10.1161/CIRCULATIONAHA.115.016801. PMID 26746176.
- ^ “Obesity and thrombosis”. European Journal of Vascular and Endovascular Surgery 33 (2): 223–33. (February 2007). doi:10.1016/j.ejvs.2006.10.006. PMID 17185009.
- ^ “下肢静脈瘤|病気について|循環器病について知る|患者の皆様へ|国立循環器病研究センター 病院”. www.ncvc.go.jp. 2024年8月11日閲覧。
- ^ a b c d “Obesity and the skin: skin physiology and skin manifestations of obesity”. Journal of the American Academy of Dermatology 56 (6): 901–16; quiz 917–20. (June 2007). doi:10.1016/j.jaad.2006.12.004. PMID 17504714.
- ^ “An overview of dermatological conditions commonly associated with the obese patient”. Ostomy/Wound Management 52 (6): 34–6, 38, 40 passim. (June 2006). PMID 16799182.
- ^ a b c “Obesity in pregnancy: pre-conceptional to postpartum consequences”. Journal of Obstetrics and Gynaecology Canada 30 (6): 477–488. (June 2008). doi:10.1016/s1701-2163(16)32863-8. PMID 18611299.
- ^ a b c d “Role of the gastroenterologist in managing obesity”. Expert Review of Gastroenterology & Hepatology 7 (5): 439–51. (July 2013). doi:10.1586/17474124.2013.811061. PMID 23899283.
- ^ “Meralgia paresthetica: diagnosis and management strategies”. Pain Medicine 8 (8): 669–77. (2007). doi:10.1111/j.1526-4637.2006.00227.x. PMID 18028045.
- ^ “Obesity and chronic daily headache”. Current Pain and Headache Reports 12 (1): 56–61. (January 2008). doi:10.1007/s11916-008-0011-8. PMID 18417025.
- ^ “Assessment of body mass index and hand anthropometric measurements as independent risk factors for carpal tunnel syndrome”. Folia Morphologica 67 (1): 36–42. (February 2008). PMID 18335412.
- ^ “Obesity and central obesity as risk factors for incident dementia and its subtypes: a systematic review and meta-analysis”. Obesity Reviews 9 (3): 204–18. (May 2008). doi:10.1111/j.1467-789X.2008.00473.x. PMC 4887143. PMID 18331422.
- ^ “Idiopathic intracranial hypertension (pseudotumor cerebri)”. Current Neurology and Neuroscience Reports 8 (2): 87–93. (March 2008). doi:10.1007/s11910-008-0015-0. PMID 18460275.
- ^ “Body size and risk of MS in two cohorts of US women”. Neurology 73 (19): 1543–50. (November 2009). doi:10.1212/WNL.0b013e3181c0d6e0. PMC 2777074. PMID 19901245.
- ^ “Obesity and cancer risk: recent review and evidence”. Current Oncology Reports 13 (1): 71–6. (February 2011). doi:10.1007/s11912-010-0139-7. PMC 3786180. PMID 21080117.
- ^ a b c “The effect of obesity on chronic respiratory diseases: pathophysiology and therapeutic strategies”. CMAJ 174 (9): 1293–9. (April 2006). doi:10.1503/cmaj.051299. PMC 1435949. PMID 16636330.
- ^ “Obesity and Mortality Among Patients Diagnosed With COVID-19: A Systematic Review and Meta-Analysis”. Frontiers in Medicine 8: 620044. (5 February 2021). doi:10.3389/fmed.2021.620044. PMC 7901910. PMID 33634150.
- ^ “Body mass index and the risk of gout: a systematic review and dose-response meta-analysis of prospective studies”. European Journal of Nutrition 53 (8): 1591–601. (December 2014). doi:10.1007/s00394-014-0766-0. PMID 25209031.
- ^ “Overweight and health problems of the lower extremities: osteoarthritis, pain and disability”. Public Health Nutrition 12 (3): 359–68. (March 2009). doi:10.1017/S1368980008002103. PMID 18426630.
- ^ “[Considerable comorbidity in overweight adults: results from the Utrecht Health Project]” (オランダ語). Nederlands Tijdschrift voor Geneeskunde 152 (45): 2457–63. (November 2008). PMID 19051798.
- ^ “Erectile dysfunction and central obesity: an Italian perspective”. Asian Journal of Andrology 16 (4): 581–91. (2014). doi:10.4103/1008-682X.126386. PMC 4104087. PMID 24713832.
- ^ “A systematic review of overweight and obesity as risk factors and targets for clinical intervention for urinary incontinence in women”. Neurourology and Urodynamics 27 (8): 749–57. (2008). doi:10.1002/nau.20635. PMID 18951445.
- ^ “Obesity and risk for chronic renal failure”. Journal of the American Society of Nephrology 17 (6): 1695–702. (June 2006). doi:10.1681/ASN.2005060638. PMID 16641153.
- ^ “Hypogonadism and metabolic syndrome: implications for testosterone therapy”. The Journal of Urology 174 (3): 827–34. (September 2005). doi:10.1097/01.ju.0000169490.78443.59. PMID 16093964.
- ^ “Management of "buried" penis in adulthood: an overview”. Plastic and Reconstructive Surgery 124 (4): 1186–95. (October 2009). doi:10.1097/PRS.0b013e3181b5a37f. PMID 19935302.
- ^ “Healthy obese persons: how can they be identified and do metabolic profiles stratify risk?”. Current Opinion in Endocrinology, Diabetes, and Obesity 20 (5): 369–376. (October 2013). doi:10.1097/01.med.0000433058.78485.b3. PMC 3934493. PMID 23974763.
- ^ a b “Metabolically Healthy Obesity”. Endocrine Reviews 41 (3): bnaa004. (May 2020). doi:10.1210/endrev/bnaa004. PMC 7098708. PMID 32128581.
- ^ a b c “Metabolically healthy obesity: facts and fantasies”. The Journal of Clinical Investigation 129 (10): 3978–3989. (October 2019). doi:10.1172/JCI129186. PMC 6763224. PMID 31524630.
- ^ “American Association of Clinical Endocrinologists and American College of Endocrinology Comprehensive Clinical Practice Guidelines for Medical Care of Patients with Obesity”. Endocrine Practice 22 (Suppl 3): 59–60(total 1-203). (July 2016). doi:10.4158/EP161365.GL. PMID 27219496.
- ^ “The prevalence of metabolic syndrome and metabolically healthy obesity in Europe: a collaborative analysis of ten large cohort studies”. BMC Endocrine Disorders (BioMed Central (Springer Nature)) 14: 9. (February 2014). doi:10.1186/1472-6823-14-9. ISSN 1472-6823. PMC 3923238. PMID 24484869.
- ^ “The Healthy Obese Project (HOP)”. BioSHaRE Newsletter (4): 2. (26 November 2013). オリジナルの23 October 2015時点におけるアーカイブ。 11 April 2022閲覧。.
- ^ “Calf muscle density is independently associated with physical function in overweight and obese older adults”. Journal of Musculoskeletal and Neuronal Interactions (Likovrisi: Hylonome Publications) 18 (1): 9–17. (March 2018). ISSN 1108-7161. PMC 5881124. PMID 29504574.
- ^ “Metabolically healthy but obese individuals” (英語). The Lancet 372 (9646): 1281–1283. (October 2008). doi:10.1016/S0140-6736(08)61531-7. PMID 18929889.
- ^ a b 日本肥満学会 2022, p. 9.
- ^ a b “Obesity-survival paradox-still a controversy?”. Seminars in Dialysis 20 (6): 486–92. (2007). doi:10.1111/j.1525-139X.2007.00349.x. PMID 17991192.
- ^ a b U.S. Preventive Services Task Force (June 2003). “Behavioral counseling in primary care to promote a healthy diet: recommendations and rationale”. American Family Physician 67 (12): 2573–6. PMID 12825847.
- ^ “The obesity paradox: fact or fiction?”. The American Journal of Cardiology 98 (7): 944–8. (October 2006). doi:10.1016/j.amjcard.2006.04.039. PMID 16996880.
- ^ “Association of bodyweight with total mortality and with cardiovascular events in coronary artery disease: a systematic review of cohort studies”. Lancet 368 (9536): 666–78. (August 2006). doi:10.1016/S0140-6736(06)69251-9. PMID 16920472.
- ^ “Body mass index and mortality in heart failure: a meta-analysis”. American Heart Journal 156 (1): 13–22. (July 2008). doi:10.1016/j.ahj.2008.02.014. PMID 18585492.
- ^ “Effect of obesity on short- and long-term mortality postcoronary revascularization: a meta-analysis”. Obesity 16 (2): 442–50. (February 2008). doi:10.1038/oby.2007.36. PMID 18239657.
- ^ “The obesity paradox in non-ST-segment elevation acute coronary syndromes: results from the Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the American College of Cardiology/American Heart Association Guidelines Quality Improvement Initiative”. American Heart Journal 152 (1): 140–8. (July 2006). doi:10.1016/j.ahj.2005.09.024. PMID 16824844.
- ^ a b c d “2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children [summary”]. CMAJ 176 (8): S1–13. (April 2007). doi:10.1503/cmaj.061409. PMC 1839777. PMID 17420481.
- ^ “Poverty and obesity: the role of energy density and energy costs”. The American Journal of Clinical Nutrition 79 (1): 6–16. (January 2004). doi:10.1093/ajcn/79.1.6. PMID 14684391.
- ^ “Halting the obesity epidemic: a public health policy approach”. Public Health Reports 115 (1): 12–24. (2000). doi:10.1093/phr/115.1.12. JSTOR 4598478. PMC 1308552. PMID 10968581.
- ^ “The fundamental drivers of the obesity epidemic”. Obesity Reviews 9 (Suppl 1): 6–13. (March 2008). doi:10.1111/j.1467-789X.2007.00432.x. PMID 18307693.
- ^ Masand PS. "Weight gain associated with psychotropic drugs". Expert opinion on pharmacotherapy. 2000;1:377–389.
- ^ “Have Our Attempts to Curb Obesity Done More Harm Than Good?”. Cureus 12 (9): e10275. (September 2020). doi:10.7759/cureus.10275. PMC 7538029. PMID 33042711.
- ^ “Putative contributors to the secular increase in obesity: exploring the roads less traveled”. International Journal of Obesity 30 (11): 1585–1594. (November 2006). doi:10.1038/sj.ijo.0803326. PMID 16801930.
- ^ McAllister, Emily J.; Dhurandhar, Nikhil V.; Keith, Scott W.; Aronne, Louis J.; Barger, Jamie; Baskin, Monica; Benca, Ruth M.; Biggio, Joseph et al. (2009). “Ten Putative Contributors to the Obesity Epidemic” (英語). Critical Reviews in Food Science and Nutrition 49 (10): 868–913. doi:10.1080/10408390903372599. PMC 2932668. PMID 19960394.
- ^ a b c “Obesity Pathogenesis: An Endocrine Society Scientific Statement.”. Endocr Rev 38 (4): 267–296. (2017). doi:10.1210/er.2017-00111. PMC 5546881. PMID 28898979.
- ^ a b c 日本肥満学会 2022, pp. 33–34.
- ^ a b c d e f g “EarthTrends: Nutrition: Calorie supply per capita”. World Resources Institute. 11 June 2011時点のオリジナルよりアーカイブ。18 October 2009閲覧。
- ^ “Can We Selectively Reduce Appetite for Energy-Dense Foods? An Overview of Pharmacological Strategies for Modification of Food Preference Behavior”. Current Neuropharmacology 14 (2): 118–42. (15 February 2016). doi:10.2174/1570159X14666151109103147. PMC 4825944. PMID 26549651.
- ^ “USDA: frsept99b”. United States Department of Agriculture. 3 June 2010時点のオリジナルよりアーカイブ。10 January 2009閲覧。
- ^ “Diet composition and obesity among Canadian adults”. Statistics Canada. 2024年8月25日閲覧。
- ^ National Control for Health Statistics. “Nutrition For Everyone”. Centers for Disease Control and Prevention. 9 July 2008閲覧。
- ^ “A call for higher standards of evidence for dietary guidelines”. American Journal of Preventive Medicine 34 (3): 234–40. (March 2008). doi:10.1016/j.amepre.2007.11.017. PMID 18312812.
- ^ “Prevalence and trends in obesity among US adults, 1999–2000”. JAMA 288 (14): 1723–7. (October 2002). doi:10.1001/jama.288.14.1723. PMID 12365955.
- ^ Centers for Disease Control Prevention (CDC) (February 2004). “Trends in intake of energy and macronutrients—United States, 1971–2000”. MMWR. Morbidity and Mortality Weekly Report 53 (4): 80–2. PMID 14762332.
- ^ “Changes in diet and lifestyle and long-term weight gain in women and men”. The New England Journal of Medicine 364 (25): 2392–404. (June 2011). doi:10.1056/NEJMoa1014296. PMC 3151731. PMID 21696306.
- ^ a b c d e f “The global epidemic of obesity: an overview”. Epidemiologic Reviews 29: 1–5. (2007). doi:10.1093/epirev/mxm012. PMID 17569676.
- ^ “Intake of sugar-sweetened beverages and weight gain: a systematic review”. The American Journal of Clinical Nutrition 84 (2): 274–88. (August 2006). doi:10.1093/ajcn/84.2.274. PMC 3210834. PMID 16895873.
- ^ “Intake of calorically sweetened beverages and obesity”. Obesity Reviews 10 (1): 68–75. (January 2009). doi:10.1111/j.1467-789X.2008.00523.x. PMID 18764885.
- ^ “Sugar-sweetened beverages and risk of metabolic syndrome and type 2 diabetes: a meta-analysis”. Diabetes Care 33 (11): 2477–83. (November 2010). doi:10.2337/dc10-1079. PMC 2963518. PMID 20693348.
- ^ “Causes of Vitamin D Deficiency and Effect of Vitamin D Supplementation on Metabolic Complications in Obesity: a Review”. Current Obesity Reports 4 (4): 429–40. (December 2015). doi:10.1007/s13679-015-0176-5. PMID 26353882.
- ^ “Fast food consumption and increased caloric intake: a systematic review of a trajectory towards weight gain and obesity risk”. Obesity Reviews 9 (6): 535–47. (November 2008). doi:10.1111/j.1467-789X.2008.00477.x. PMID 18346099.
- ^ Frazão E, ed (1999). “Nutrient contribution of food away from home”. Agriculture Information Bulletin No. 750: America's Eating Habits: Changes and Consequences. Washington, DC: US Department of Agriculture, Economic Research Service. pp. 213–39. オリジナルの8 July 2012時点におけるアーカイブ。
- ^ “You Are What You Grow”. The New York Times. (22 April 2007) 28 April 2021閲覧。
- ^ McGreevy, Pat (30 September 2008). “State to require calorie counts”. Los Angeles Times 18 December 2017閲覧。
- ^ Rabin, Roni Caryn (July 16, 2008). “New Yorkers try to swallow calorie sticker shock”. NBC News. オリジナルのApril 20, 2013時点におけるアーカイブ。 26 February 2010閲覧。
- ^ “The Requirement to Post Calorie Counts on Menus In New York City Food Service Establishments (Section 81.50 of the New York City Health Code)”. The Official Website of the City of New York. 2014年6月10日時点のオリジナルよりアーカイブ。June 21, 2014閲覧。
- ^ “An overview of obesity management”. Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. (2005). pp. 319–326 (324). ISBN 978-1-4051-1672-5
- ^ Metabolism alone doesn't explain how thin people stay thin. The Medical Post
- ^ Seidell 2005, p. 10.
- ^ “Obesity and overweight”. World Health Organization (WHO) (2021年6月9日). 2023年10月24日閲覧。
- ^ a b “Obesity and overweight”. World Health Organization. 18 December 2008時点のオリジナルよりアーカイブ。10 January 2009閲覧。
- ^ a b c “WHO | Physical Inactivity: A Global Public Health Problem”. World Health Organization. 13 February 2014時点のオリジナルよりアーカイブ。22 February 2009閲覧。
- ^ a b “Diet modification for treatment and prevention of obesity”. Endocrine 29 (1): 5–9. (February 2006). doi:10.1385/ENDO:29:1:135. PMID 16622287.
- ^ a b c “Prevalence, Trends and Environmental Influences on Child and Youth Physical Activity”. Pediatric Fitness (Review). Medicine and Sport Science. 50. (2007). pp. 183–99. doi:10.1159/000101391. ISBN 978-3-318-01396-2. PMID 17387258
- ^ “Thirty-year trends of physical activity in relation to age, calendar time and birth cohort in Finnish adults”. European Journal of Public Health 18 (3): 339–44. (June 2008). doi:10.1093/eurpub/ckm092. PMID 17875578.
- ^ “Declining rates of physical activity in the United States: what are the contributors?”. Annual Review of Public Health 26: 421–43. (2005). doi:10.1146/annurev.publhealth.26.021304.144437. PMID 15760296.
- ^ “Objectively measured physical activity and fat mass in children: a bias-adjusted meta-analysis of prospective studies”. PLOS ONE 6 (2): e17205. (February 2011). Bibcode: 2011PLoSO...617205W. doi:10.1371/journal.pone.0017205. PMC 3044163. PMID 21383837.
- ^ “Television viewing as a cause of increasing obesity among children in the United States, 1986–1990”. Archives of Pediatrics & Adolescent Medicine 150 (4): 356–62. (April 1996). doi:10.1001/archpedi.1996.02170290022003. PMID 8634729.
- ^ “Time spent watching television, sleep duration and obesity in adults living in Valencia, Spain”. International Journal of Obesity and Related Metabolic Disorders 24 (12): 1683–8. (December 2000). doi:10.1038/sj.ijo.0801434. PMID 11126224.
- ^ “Television viewing and obesity in adult females”. American Journal of Public Health 81 (7): 908–11. (July 1991). doi:10.2105/AJPH.81.7.908. PMC 1405200. PMID 2053671.
- ^ “Media + Child and Adolescent Health: A Systematic Review”. Common Sense Media (2008年). 6 April 2009閲覧。
- ^ “The influence of smoking cessation on the prevalence of overweight in the United States”. The New England Journal of Medicine 333 (18): 1165–70. (November 1995). doi:10.1056/NEJM199511023331801. PMID 7565970.
- ^ “Consequences of smoking for body weight, body fat distribution, and insulin resistance”. The American Journal of Clinical Nutrition 87 (4): 801–9. (April 2008). doi:10.1093/ajcn/87.4.801. PMID 18400700.
- ^ a b 日本肥満学会 2022, pp. 35–36.
- ^ “Case Study: Cataplexy and SOREMPs Without Excessive Daytime Sleepiness in Prader Willi Syndrome. Is This the Beginning of Narcolepsy in a Five Year Old?”. European Society of Sleep Technologists. 13 April 2009時点のオリジナルよりアーカイブ。6 April 2009閲覧。
- ^ “The contribution of genetics and environment to obesity”. British Medical Bulletin 123 (1): 159–173. (September 2017). doi:10.1093/bmb/ldx022. PMID 28910990.
- ^ “Obesity and cardiovascular disease: pathophysiology, evaluation, and effect of weight loss”. Arteriosclerosis, Thrombosis, and Vascular Biology 26 (5): 968–76. (May 2006). doi:10.1161/01.ATV.0000216787.85457.f3. PMID 16627822.
- ^ “FTO: the first gene contributing to common forms of human obesity”. Obesity Reviews 9 (3): 246–50. (May 2008). doi:10.1111/j.1467-789X.2008.00481.x. PMID 18373508.
- ^ “Genetic epidemiology of obesity”. Epidemiologic Reviews 29: 49–61. (2007). doi:10.1093/epirev/mxm004. PMID 17566051.
- ^ “The genetic contribution to non-syndromic human obesity”. Nature Reviews. Genetics 10 (7): 431–42. (July 2009). doi:10.1038/nrg2594. PMID 19506576.
- ^ “Genetics of obesity in humans”. Endocrine Reviews 27 (7): 710–18. (December 2006). doi:10.1210/er.2006-0040. PMID 17122358.
- ^ Rethinking thin: The new science of weight loss – and the myths and realities of dieting. Picador. (2007). p. 122. ISBN 978-0-312-42785-6
- ^ “The genetic contribution to non-syndromic human obesity”. Nature Reviews. Genetics 10 (7): 431–42. (July 2009). doi:10.1038/nrg2594. PMID 19506576. "However, it is also clear that genetics greatly influences this situation, giving individuals in the same 'obesogenic' environment significantly different risks of becoming obese."
- ^ a b c d O’Rourke, Robert W. (2014-04). “Metabolic thrift and the genetic basis of human obesity”. Annals of surgery 259 (4): 642–648. doi:10.1097/SLA.0000000000000361. ISSN 0003-4932. PMC 4057799. PMID 24368636.
- ^ Speakman, J. R. (2008-11). “Thrifty genes for obesity, an attractive but flawed idea, and an alternative perspective: the ‘drifty gene’ hypothesis” (英語). International Journal of Obesity 32 (11): 1611–1617. doi:10.1038/ijo.2008.161. ISSN 1476-5497.
- ^ Hales, C. N.; Barker, D. J. (2001). “The thrifty phenotype hypothesis”. British Medical Bulletin 60: 5–20. doi:10.1093/bmb/60.1.5. ISSN 0007-1420. PMID 11809615.
- ^ “Increased body fat mass and decreased extracellular fluid volume in adults with growth hormone deficiency”. Clinical Endocrinology 38 (1): 63–71. (January 1993). doi:10.1111/j.1365-2265.1993.tb00974.x. PMID 8435887.
- ^ “Psychiatric aspects of child and adolescent obesity: a review of the past 10 years”. Journal of the American Academy of Child and Adolescent Psychiatry 43 (2): 134–50. (February 2004). doi:10.1097/00004583-200402000-00008. PMID 14726719.
- ^ “Psychiatric aspects of the obesity crisis”. Psychiatr Times 27 (4): 47–51. (2010).
- ^ a b 日本肥満学会 2022, p. 72.
- ^ “Epidemiologic and economic consequences of the global epidemics of obesity and diabetes”. Nature Medicine 12 (1): 62–6. (January 2006). doi:10.1038/nm0106-62. PMID 16397571.
- ^ Bouchard, Claude (2021-05). “Genetics of Obesity: What We Have Learned Over Decades of Research”. Obesity (Silver Spring, Md.) 29 (5): 802–820. doi:10.1002/oby.23116. ISSN 1930-739X. PMID 33899337.
- ^ Albuquerque, David; Nóbrega, Clévio; Manco, Licínio; Padez, Cristina (2017-09-01). “The contribution of genetics and environment to obesity” (英語). British Medical Bulletin 123 (1): 159–173. doi:10.1093/bmb/ldx022. ISSN 0007-1420.
- ^ “Socioeconomic status and obesity: a review of the literature”. Psychological Bulletin 105 (2): 260–75. (March 1989). doi:10.1037/0033-2909.105.2.260. PMID 2648443.
- ^ a b c “Socioeconomic status and obesity”. Epidemiologic Reviews 29: 29–48. (2007). doi:10.1093/epirev/mxm001. PMID 17478442.
- ^ a b The Spirit Level: Why More Equal Societies Almost Always Do Better. London: Allen Lane. (2009). pp. 91–101. ISBN 978-1-84614-039-6
- ^ “The spread of obesity in a large social network over 32 years”. The New England Journal of Medicine 357 (4): 370–9. (July 2007). doi:10.1056/NEJMsa066082. PMID 17652652.
- ^ “Do stress reactions cause abdominal obesity and comorbidities?”. Obesity Reviews 2 (2): 73–86. (May 2001). doi:10.1046/j.1467-789x.2001.00027.x. PMID 12119665.
- ^ “Impact of objective and subjective social status on obesity in a biracial cohort of adolescents”. Obesity Research 11 (8): 1018–26. (August 2003). doi:10.1038/oby.2003.140. PMID 12917508.
- ^ “Number of children associated with obesity in middle-aged women and men: results from the health and retirement study”. Journal of Women's Health 13 (1): 85–91. (2004). doi:10.1089/154099904322836492. PMID 15006281.
- ^ “A birth of inactivity? A review of physical activity and parenthood”. Preventive Medicine 46 (2): 99–110. (February 2008). doi:10.1016/j.ypmed.2007.08.003. PMID 17919713.
- ^ “Obesity and Overweight”. World Health Organization. 22 February 2009閲覧。
- ^ “Driving towards obesity: a systematized literature review on the association between motor vehicle travel time and distance and weight status in adults”. Preventive Medicine 66: 49–55. (September 2014). doi:10.1016/j.ypmed.2014.06.002. hdl:1880/115549. PMID 24929196.
- ^ “What Is Driving Obesity? A Review on the Connections Between Obesity and Motorized Transportation”. Current Obesity Reports 6 (1): 3–9. (March 2017). doi:10.1007/s13679-017-0238-y. PMID 28243840.
- ^ a b “Introduction. Symposium: Obesity in developing countries: biological and ecological factors”. The Journal of Nutrition 131 (3): 866S–870S. (March 2001). doi:10.1093/jn/131.3.866s. PMID 11238776.
- ^ a b c d “Gut microbiota and its possible relationship with obesity”. Mayo Clinic Proceedings 83 (4): 460–9. (April 2008). doi:10.4065/83.4.460. PMID 18380992.
- ^ “Antibiotics: repeated treatments before the age of two could be a factor in obesity”. Prescrire International. (2018) 2 July 2018閲覧。.
- ^ a b “Antibiotics in early life and obesity”. Nature Reviews. Endocrinology 11 (3): 182–190. (March 2015). doi:10.1038/nrendo.2014.210. PMC 4487629. PMID 25488483.
- ^ “Obesity and infection”. The Lancet. Infectious Diseases 6 (7): 438–46. (July 2006). doi:10.1016/S1473-3099(06)70523-0. PMID 16790384.
- ^ a b “Meta-analysis of short sleep duration and obesity in children and adults”. Sleep 31 (5): 619–626. (May 2008). doi:10.1093/sleep/31.5.619. PMC 2398753. PMID 18517032.
- ^ “Obesity and short sleep: unlikely bedfellows?”. Obesity Reviews 12 (5): e84–e94. (May 2011). doi:10.1111/j.1467-789X.2010.00847.x. PMID 21366837.
- ^ 日本肥満学会 2022, p. 34.
- ^ a b c d 日本肥満学会 2022, pp. 36–37.
- ^ Grün, Felix; Blumberg, Bruce (2007-06-01). “Perturbed nuclear receptor signaling by environmental obesogens as emerging factors in the obesity crisis” (英語). Reviews in Endocrine and Metabolic Disorders 8 (2): 161–171. doi:10.1007/s11154-007-9049-x. ISSN 1573-2606.
- ^ Grün, Felix; Blumberg, Bruce (2006-06-01). “Environmental Obesogens: Organotins and Endocrine Disruption via Nuclear Receptor Signaling” (英語). Endocrinology 147 (6): s50–s55. doi:10.1210/en.2005-1129. ISSN 0013-7227.
- ^ a b c d “Personality traits and obesity: a systematic review”. Obesity Reviews 16 (1): 32–63. (January 2015). doi:10.1111/obr.12235. PMID 25470329.
- ^ “A comparison of health behaviours in lonely and non-lonely populations”. Psychology, Health & Medicine 11 (2): 233–245. (May 2006). doi:10.1080/13548500500266607. PMID 17129911.
- ^ “Association of personality with the development and persistence of obesity: a meta-analysis based on individual-participant data”. Obesity Reviews 14 (4): 315–323. (April 2013). doi:10.1111/obr.12007. PMC 3717171. PMID 23176713.
- ^ “Trade openness and the obesity epidemic: a cross-national study of 175 countries during 1975-2016”. Annals of Epidemiology 37: 31–36. (July 2019). doi:10.1016/j.annepidem.2019.07.002. PMID 31399309.
- ^ a b c d “Obesity wars: molecular progress confronts an expanding epidemic”. Cell 116 (2): 337–50. (January 2004). doi:10.1016/S0092-8674(03)01081-X. PMID 14744442.
- ^ “Positional cloning of the mouse obese gene and its human homologue”. Nature 372 (6505): 425–32. (December 1994). Bibcode: 1994Natur.372..425Z. doi:10.1038/372425a0. PMID 7984236.
- ^ Medical physiology: A cellular and molecular approach. Philadelphia: Saunders. (2003). p. 1227. ISBN 978-0-7216-3256-8
- ^ Lau DC, Douketis JD, Morrison KM, Hramiak IM, Sharma AM, Ur E (April 2007). “2006 Canadian clinical practice guidelines on the management and prevention of obesity in adults and children summary”. CMAJ 176 (8): S1-13. doi:10.1503/cmaj.061409. PMC 1839777. PMID 17420481.
- ^ Marc-André Cornier, M. D. (2022-12-14) (英語). A Review of Current Guidelines for the Treatment of Obesity. 28.
- ^ 日本肥満学会 2022, p. 53.
- ^ 日本肥満学会 2022, p. 58.
- ^ a b c d 日本肥満学会 2022, pp. 53–56.
- ^ a b “2015–2020 Dietary Guidelines for Americans - health.gov”. health.gov. Skyhorse Publishing Inc. (2017年). 30 September 2019閲覧。
- ^ “2019 ACC/AHA Guideline on the Primary Prevention of Cardiovascular Disease: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines”. Circulation 140 (11): e596–e646. (September 2019). doi:10.1161/CIR.0000000000000678. PMC 7734661. PMID 30879355.
- ^ “Persons successful at long-term weight loss and maintenance continue to consume a low-energy, low-fat diet”. Journal of the American Dietetic Association 98 (4): 408–413. (April 1998). doi:10.1016/S0002-8223(98)00093-5. PMID 9550162.
- ^ “Long-term weight losses associated with prescription of higher physical activity goals. Are higher levels of physical activity protective against weight regain?”. The American Journal of Clinical Nutrition 85 (4): 954–959. (April 2007). doi:10.1093/ajcn/85.4.954. PMID 17413092.
- ^ “Weight-loss maintenance for 10 years in the National Weight Control Registry”. American Journal of Preventive Medicine 46 (1): 17–23. (January 2014). doi:10.1016/j.amepre.2013.08.019. PMID 24355667.
- ^ a b c “Dietary modifications for weight loss and weight loss maintenance”. Metabolism 92: 153–162. (March 2019). doi:10.1016/j.metabol.2019.01.001. PMID 30625301.
- ^ a b “Behavioral Weight Loss Interventions to Prevent Obesity-Related Morbidity and Mortality in Adults: US Preventive Services Task Force Recommendation Statement”. JAMA 320 (11): 1163–1171. (September 2018). doi:10.1001/jama.2018.13022. PMID 30326502.
- ^ “Strategies to Improve Adherence to Dietary Weight Loss Interventions in Research and Real-World Settings”. Behavioral Sciences 7 (3): 44. (July 2017). doi:10.3390/bs7030044. PMC 5618052. PMID 28696389.
- ^ a b c d Swedish Agency for Health Technology Assessment and Assessment of Social Services (1987). “Dietary treatment of obesity”. Annals of the New York Academy of Sciences 499 (1): 250–263. Bibcode: 1987NYASA.499..250B. doi:10.1111/j.1749-6632.1987.tb36216.x. PMID 3300485 17 June 2016閲覧。.
- ^ “Comparison of weight loss among named diet programs in overweight and obese adults: a meta-analysis”. JAMA 312 (9): 923–33. (September 2014). doi:10.1001/jama.2014.10397. PMID 25182101.
- ^ “Low carbohydrate versus isoenergetic balanced diets for reducing weight and cardiovascular risk: a systematic review and meta-analysis”. PLOS ONE 9 (7): e100652. (2014). Bibcode: 2014PLoSO...9j0652N. doi:10.1371/journal.pone.0100652. PMC 4090010. PMID 25007189.
- ^ “Long-term weight loss maintenance”. The American Journal of Clinical Nutrition 82 (1 Suppl): 222S–225S. (July 2005). doi:10.1093/ajcn/82.1.222S. PMID 16002825.
- ^ “Effects of interventions in pregnancy on maternal weight and obstetric outcomes: meta-analysis of randomised evidence”. BMJ 344: e2088. (May 2012). doi:10.1136/bmj.e2088. PMC 3355191. PMID 22596383.
- ^ “Behavioral counseling to promote a healthful diet and physical activity for cardiovascular disease prevention in adults with cardiovascular risk factors: U.S. Preventive Services Task Force Recommendation Statement”. Annals of Internal Medicine 161 (8): 587–93. (October 2014). doi:10.7326/M14-1796. PMID 25155419.
- ^ a b 厚生労働省「日本人の食事摂取基準」策定検討会『日本人の食事摂取基準(2020年版)』(レポート)2019年12月1日、155頁。
- ^ a b “肥満の運動療法とは”. 公益財団法人 長寿科学振興財団. 2023年10月24日閲覧。
- ^ a b c d e f 日本肥満学会 2022, pp. 58–63.
- ^ Satcher D (2001). The Surgeon General's Call to Action to Prevent and Decrease Overweight and Obesity. Publications and Reports of the Surgeon General. U.S. Dept. of Health and Human Services, Public Health Service, Office of Surgeon General. ISBN 978-0-16-051005-2
- ^ “Limiting Ads of Junk Food to Children”. The New York Times. (18 July 2007) 24 July 2008閲覧。
- ^ “Fewer Sugary Drinks Key to Weight Loss”. U.S. Department of Health and Human Services. 16 November 2012時点のオリジナルよりアーカイブ。18 October 2009閲覧。
- ^ “WHO urges global action to curtail consumption and health impacts of sugary drinks”. WHO. 13 October 2016閲覧。
- ^ “Indicators of activity-friendly communities: an evidence-based consensus process”. American Journal of Preventive Medicine 31 (6): 515–24. (December 2006). doi:10.1016/j.amepre.2006.07.026. PMID 17169714.
- ^ “Mass media to communicate public health messages in six health topic areas: a systematic review and other reviews of the evidence” (英語). Public Health Research 7 (8): 1–206. (May 2019). doi:10.3310/phr07080. hdl:1893/29477. PMID 31046212.
- ^ “How can local authorities reduce obesity? Insights from NIHR research”. NIHR Evidence (National Institute for Health and Care Research). (19 May 2022).
- ^ “Nutritional labelling for healthier food or non-alcoholic drink purchasing and consumption”. The Cochrane Database of Systematic Reviews 2 (2): CD009315. (February 2018). doi:10.1002/14651858.CD009315.pub2. PMC 5846184. PMID 29482264.
- ^ “Regulating the Food Industry: An Aspirational Agenda”. American Journal of Public Health 112 (6): 853–858. (June 2022). doi:10.2105/AJPH.2022.306844. PMC 9137006. PMID 35446606.
- ^ “How did ultra-processed foods take over, and what are they doing to us?” (英語). the Guardian. (2023年4月20日). ISSN 0261-3077 2023年4月23日閲覧。
- ^ a b c d “Post-marketing withdrawal of anti-obesity medicinal products because of adverse drug reactions: a systematic review”. BMC Medicine 14 (1): 191. (November 2016). doi:10.1186/s12916-016-0735-y. PMC 5126837. PMID 27894343.
- ^ a b c “Mechanisms, Pathophysiology, and Management of Obesity”. The New England Journal of Medicine 376 (3): 254–266. (January 2017). doi:10.1056/NEJMra1514009. PMID 28099824.
- ^ a b “When EMA and FDA decisions conflict: differences in patients or in regulation?”. BMJ 347: f5140. (August 2013). doi:10.1136/bmj.f5140. PMID 23970394.
- ^ “Belviq, Belviq XR (lorcaserin) by Eisai: Drug Safety Communication – FDA Requests Withdrawal of Weight-Loss Drug” (英語). FDA (13 February 2020). 18 February 2020閲覧。
- ^ “Long term pharmacotherapy for obesity and overweight: updated meta-analysis”. BMJ 335 (7631): 1194–9. (December 2007). doi:10.1136/bmj.39385.413113.25. PMC 2128668. PMID 18006966.
- ^ “Diet Drug Orlistat Linked to Kidney, Pancreas Injuries”. Medscape. Medscape News. 26 April 2011閲覧。
- ^ “An evaluation of liraglutide including its efficacy and safety for the treatment of obesity”. Expert Opinion on Pharmacotherapy 21 (3): 275–285. (February 2020). doi:10.1080/14656566.2019.1695779. PMID 31790314.
- ^ a b c “Fluoxetine for adults who are overweight or obese”. The Cochrane Database of Systematic Reviews 10 (10): CD011688. (October 2019). doi:10.1002/14651858.CD011688.pub2. PMC 6792438. PMID 31613390.
- ^ a b “Metformin for Clozapine Associated Obesity: A Systematic Review and Meta-Analysis”. PLOS ONE 11 (6): e0156208. (15 June 2016). Bibcode: 2016PLoSO..1156208S. doi:10.1371/journal.pone.0156208. PMC 4909277. PMID 27304831.
- ^ a b Commissioner, Office of the (2020年3月24日). “FDA approves AspireAssist obesity device” (英語). FDA. 2024年8月11日閲覧。
- ^ Thompson, Christopher C.; Abu Dayyeh, Barham K.; Kushner, Robert; Sullivan, Shelby; Schorr, Alan B.; Amaro, Anastassia; Apovian, Caroline M.; Fullum, Terrence et al. (2017-03). “Percutaneous Gastrostomy Device for the Treatment of Class II and Class III Obesity: Results of a Randomized Controlled Trial” (英語). Official journal of the American College of Gastroenterology | ACG 112 (3): 447. doi:10.1038/ajg.2016.500. ISSN 0002-9270. PMC PMC5350543. PMID 27922026.
- ^ “Safety and effectiveness of the intragastric balloon for obesity. A meta-analysis”. Obesity Surgery 18 (7): 841–846. (July 2008). doi:10.1007/s11695-007-9331-8. PMID 18459025.
- ^ a b “The effectiveness and risks of bariatric surgery: an updated systematic review and meta-analysis, 2003–2012”. JAMA Surgery 149 (3): 275–87. (March 2014). doi:10.1001/jamasurg.2013.3654. PMC 3962512. PMID 24352617.
- ^ “Effects of Diet versus Gastric Bypass on Metabolic Function in Diabetes”. New England Journal of Medicine 383 (8): 721–732. (19 August 2020). doi:10.1056/NEJMoa2003697. PMC 7456610. PMID 32813948.
- ^ “Effects of bariatric surgery on mortality in Swedish obese subjects”. The New England Journal of Medicine 357 (8): 741–752. (August 2007). doi:10.1056/NEJMoa066254. PMID 17715408.
- ^ a b c “Obesity: a medical history”. Obesity Reviews 8 (Suppl 1): 31–6. (March 2007). doi:10.1111/j.1467-789X.2007.00314.x. PMID 17316298.
- ^ “The Double Burden of Malnutrition in Countries Passing through the Economic Transition”. Ann Nutr Metab 72 (suppl 3): 47–54. (2018). doi:10.1159/000487383. PMID 29635233.
- ^ World Health Organization (2000). Obesity: preventing and managing the global epidemic (Report). World Health Organization. pp. 1–2. 2014年2月1日閲覧。
- ^ a b “Obesity and overweight”. World Health Organization. 8 April 2009閲覧。
- ^ FAO, IFAD, UNICEF, WFP and WHO. 2017.The State of Food Security and Nutrition in the World 2017. Building resilience for peace and food security. Rome, FAO
- ^ “Prevalence of Obesity Among Adults and Youth: United States, 2015–2016”. NCHS Data Brief (288): 1–8. (October 2017). PMID 29155689.
- ^ Seidell 2005, p. 5.
- ^ “Severe obesity: Investigating the socio-demographics within the extremes of body mass index”. Obesity Research & Clinical Practice 2 (1): I–II. (March 2008). doi:10.1016/j.orcp.2008.01.001. PMID 24351678.
- ^ Tjepkema M (6 July 2005). “Measured Obesity–Adult obesity in Canada: Measured height and weight”. Nutrition: Findings from the Canadian Community Health Survey. Ottawa, Ontario: Statistics Canada
- ^ “Obesity Update 2017”. Organisation for Economic Co-operation and Development. 6 October 2018閲覧。
- ^ “Management of obesity in adults: European clinical practice guidelines”. Obesity Facts 1 (2): 106–16. (April 2008). doi:10.1159/000126822. PMC 6452117. PMID 20054170. オリジナルの26 April 2012時点におけるアーカイブ。.
- ^ a b “Systematic reviews of and integrated report on the quantitative, qualitative and economic evidence base for the management of obesity in men”. Health Technology Assessment 18 (35): v–vi, xxiii–xxix, 1–424. (May 2014). doi:10.3310/hta18350. PMC 4781190. PMID 24857516.
- ^ a b (英語) Managing obesity in men. (10 May 2016). doi:10.3310/highlight-000844 7 December 2022閲覧。.
- ^ “Obesity and overweight”. WHO (9 June 2021). 26 February 2023閲覧。
- ^ “One in eight people are now living with obesity” (英語). World Health Organization (1 March 2024). 2024年3月1日閲覧。
- ^ a b c d ChartsBin. “Body Mass Index (BMI) by Country”. ChartsBin. 2024年8月26日閲覧。
- ^ a b “Japan” (英語). World Obesity Federation Global Obesity Observatory. 2024年8月27日閲覧。
- ^ “EarthTrends: Nutrition: Calorie supply per capita”. World Resources Institute. Oct. 18, 2009閲覧。
- ^ “Food Marketing to Children and Youth: Threat or Opportunity?”. Institute of Medicine (6 December 2005). 14 January 2006時点のオリジナルよりアーカイブ。10 November 2022閲覧。
- ^ “米国の子どもたちの肥満は、「健康に悪い食品のCM」にさらされているから?”. AFPBB News (8 September 2007). 29 July 2012時点のオリジナルよりアーカイブ。10 November 2022閲覧。
- ^ MARIAN BURROS, MELANIE WARNER (4 May 2006). “Bottlers Agree to a School Ban on Sweet Drinks”. The New York Times. 7 September 2012時点のオリジナルよりアーカイブ。10 November 2022閲覧。
- ^ BROOKS BARNES (18 July 2007). “Limiting Ads of Junk Food to Children”. The New York Times. 27 May 2012時点のオリジナルよりアーカイブ。10 November 2022閲覧。
- ^ a b c d Andrew Jacobs, Matt Richtel (11 December 2017). “A Nasty, Nafta-Related Surprise: Mexico's Soaring Obesity”. The New York Times. 11 December 2017時点のオリジナルよりアーカイブ。11 September 2020閲覧。
- ^ a b c d e 玉川透 (16 March 2010). “東欧で肥満児急増 体操教室流行・ジャンクフード税導入”. 朝日新聞. 22 March 2010時点のオリジナルよりアーカイブ。11 November 2022閲覧。
- ^ a b “世界有数の肥満国クウェート、ファストフード人気も一因に”. CNN (7 May 2010). 11 May 2010時点のオリジナルよりアーカイブ。11 November 2022閲覧。
- ^ 如月隼人 (1 May 2010). “中国の肥満人口は3億人超、2030年には6.5億人に”. サーチナ. 5 December 2010時点のオリジナルよりアーカイブ。11 November 2022閲覧。
- ^ “(世界発2018)トンガ、肥満に悩む 25歳以上の67% ウエスト平均100センチ超”. 朝日新聞(有料記事) (12 February 2018). 24 August 2018時点のオリジナルよりアーカイブ。12 November 2022閲覧。
- ^ ルース・ドフリース『食糧と人類:飢餓を克服した大増産の文明史』小川敏子訳 日本経済新聞出版社 2016年、ISBN 9784532169817 pp.247-253.
- ^ “Online Etymology Dictionary: Obesity”. Douglas Harper. 31 December 2008閲覧。
- ^ “Obesity, n”. Oxford English Dictionary 2008. 11 January 2008時点のオリジナルよりアーカイブ。21 March 2009閲覧。
- ^ “Prevention of obesity and diabetes”. Diabetes Care 26 (11): 3172–8. (November 2003). doi:10.2337/diacare.26.11.3172. PMID 14578257.
- ^ a b “History of Medicine: Sushruta – the Clinician – Teacher par Excellence”. Dwivedi, Girish & Dwivedi, Shridhar (2007年). 10 October 2008時点のオリジナルよりアーカイブ。19 September 2008閲覧。
- ^ Adipose Tissue And Adipokines in Health And Disease (Nutrition and Health). Totowa, NJ: Humana Press. (2006). p. 222. ISBN 978-1-58829-721-1
- ^ Encyclopedia of Obesity. Thousand Oaks, Calif: Sage Publications, Inc. (2008). p. 49. ISBN 978-1-4129-5238-5
- ^ Fat Boys: A Slim Book. University of Nebraska Press. (2004). p. 18. ISBN 978-0-8032-2183-3. "tobias venner obesity."
- ^ “Public health aspects of weight control”. American Journal of Public Health and the Nation's Health 42 (9): 1116–20. (September 1952). doi:10.2105/AJPH.42.9.1116. PMC 1526346. PMID 12976585.
- ^ a b “Bias, discrimination, and obesity”. Obesity Research 9 (12): 788–805. (December 2001). doi:10.1038/oby.2001.108. PMID 11743063.
- ^ “Is Miss America an undernourished role model?”. JAMA 283 (12): 1569. (2000). doi:10.1001/jama.283.12.1569. PMID 10735392.
- ^ a b “Changing perceptions of weight in Great Britain: comparison of two population surveys”. BMJ 337: a494. (July 2008). doi:10.1136/bmj.a494. PMC 2500200. PMID 18617488.
- ^ The Fat of the Land: Our Health Crisis and How Overweight Americans Can Help Themselves. Penguin (Non-Classics). (1997). p. 126. ISBN 978-0-14-026144-8
- ^ “Sisters of the Earth: The Landscapes, Radical Identities and Performances of Female Reformers in 1819” (英語). Journal for Eighteenth-Century Studies 45 (1): 77–93. (2022). doi:10.1111/1754-0208.12778. ISSN 1754-0208.
- ^ a b Puhl 2005, p. 29.
- ^ “Obesity and labour market success in Finland: the difference between having a high BMI and being fat”. Economics and Human Biology 7 (1): 36–45. (March 2009). doi:10.1016/j.ehb.2009.01.008. PMID 19249259.
- ^ “The cost of overweight and obesity in Australia”. The Medical Journal of Australia 192 (5): 260–4. (March 2010). doi:10.5694/j.1326-5377.2010.tb03503.x. PMID 20201759.
- ^ “The diet business: Banking on failure”. BBC News. (5 February 2003) 25 February 2009閲覧。
- ^ CDC (2024年7月18日). “Fast Facts: Health and Economic Costs of Chronic Conditions” (英語). Chronic Disease. 2024年8月26日閲覧。
- ^ “Public health experts call for global food treaty”. Financial Times. (27 January 2019) 7 March 2019閲覧。
- ^ “Lifetime medical costs of obesity: prevention no cure for increasing health expenditure”. PLOS Medicine 5 (2): e29. (February 2008). doi:10.1371/journal.pmed.0050029. PMC 2225430. PMID 18254654.
- ^ “Bariatric furniture: Considerations for use”. Int J Ther Rehabil 14 (7): 329–33. (2007). doi:10.12968/ijtr.2007.14.7.23858. オリジナルの8 October 2011時点におけるアーカイブ。.
- ^ a b “Obesity status and sick leave: a systematic review”. Obesity Reviews 10 (1): 17–27. (January 2009). doi:10.1111/j.1467-789X.2008.00521.x. PMID 18778315.
- ^ a b c “Obesity and workers' compensation: results from the Duke Health and Safety Surveillance System”. Archives of Internal Medicine 167 (8): 766–73. (April 2007). doi:10.1001/archinte.167.8.766. PMID 17452538.
- ^ Puhl 2005, p. 30.
- ^ “Why Airlines Can't Cut The Fat”. Forbes.com (24 October 2002). 23 July 2008閲覧。
- ^ “Economic and environmental costs of obesity: the impact on airlines”. American Journal of Preventive Medicine 27 (3): 264. (October 2004). doi:10.1016/j.amepre.2004.06.004. PMID 15450642.
- ^ “Who Should Pay for Obese Health Care?”. ABC News (2 July 2009). 6 August 2012閲覧。
- ^ a b “109th U.S. Congress (2005–2006) H.R. 554: 109th U.S. Congress (2005–2006) H.R. 554: Personal Responsibility in Food Consumption Act of 2005”. GovTrack.us. 1 November 2008時点のオリジナルよりアーカイブ。24 July 2008閲覧。
- ^ a b “A changing battlefield in the fight against fat”. The Washington Post. (20 June 2013). オリジナルの2 September 2014時点におけるアーカイブ。 20 June 2013閲覧。
- ^ “Obesity can be deemed a disability at work – EU court”. Reuters. (18 December 2014) 18 December 2014閲覧。
- ^ “Worth Your Weight: Experimental Evidence on the Benefits of Obesity in Low-Income Countries” (英語). American Economic Review 113 (9): 2287–2322. (2023). doi:10.1257/aer.20211879. hdl:10419/251433. ISSN 0002-8282.
- ^ “Fat Shaming im Netz: Ricarda Lang, die Angegriffene” (ドイツ語). stuttgarter-nachrichten.de (January 31, 2022). March 25, 2023閲覧。
- ^ “What is NAAFA”. National Association to Advance Fat Acceptance. 12 March 2009時点のオリジナルよりアーカイブ。17 February 2009閲覧。
- ^ “ISAA Mission Statement”. International Size Acceptance Association. 17 February 2009閲覧。
- ^ a b An Imperfect Fit: Obesity, Public Health, and Disability Anti-Discrimination Law. Social Science Electronic Publishing. (2007). doi:10.2139/ssrn.1316106. SSRN 1316106
- ^ “The weight dilemma: a range of philosophical perspectives”. International Journal of Obesity and Related Metabolic Disorders 23 (Suppl 2): S31–7. (March 1999). doi:10.1038/sj.ijo.0800857. PMID 10340803.
- ^ National Association to Advance Fat Acceptance (2008年). “We come in all sizes”. NAAFA. 26 December 2018時点のオリジナルよりアーカイブ。29 July 2008閲覧。
- ^ “International Size Acceptance Association – ISAA”. International Size Acceptance Association. 13 January 2009閲覧。
- ^ “Coca-Cola Funds Scientists Who Shift Blame for Obesity Away From Bad Diets”. The New York Times. (9 August 2015)
- ^ “Food Industry Funding of Nutrition Research: The Relevance of History for Current Debates”. JAMA Internal Medicine 176 (11): 1685–1686. (November 2016). doi:10.1001/jamainternmed.2016.5400. PMID 27618496.
- ^ “Healthy Weight: Assessing Your Weight: BMI: About BMI for Children and Teens”. Center for disease control and prevention. 6 April 2009閲覧。
- ^ “Prevalence of overweight in US children: comparison of US growth charts from the Centers for Disease Control and Prevention with other reference values for body mass index”. The American Journal of Clinical Nutrition 73 (6): 1086–93. (June 2001). doi:10.1093/ajcn/73.6.1086. PMID 11382664.
- ^ a b “Reducing obesity and related chronic disease risk in children and youth: a synthesis of evidence with 'best practice' recommendations”. Obesity Reviews 7 (Suppl 1): 7–66. (February 2006). doi:10.1111/j.1467-789X.2006.00242.x. PMID 16371076.
- ^ “Childhood obesity”. British Journal of Perioperative Nursing 15 (2): 84, 86–84, 90. (February 2005). doi:10.1177/175045890501500204. PMID 15736809.
- ^ “Confronting Childhood Obesity”. The Annals of the American Academy of Political and Social Science 615 (1): 219–221. (January 2008). doi:10.1177/0002716207308894. ISSN 0002-7162.
- ^ “Evidence for secular trends in children's physical activity behaviour”. British Journal of Sports Medicine 39 (12): 892–7; discussion 897. (December 2005). doi:10.1136/bjsm.2004.016675. PMC 1725088. PMID 16306494.
- ^ “The effect of screen advertising on children's dietary intake: A systematic review and meta-analysis”. Obesity Reviews 20 (4): 554–568. (April 2019). doi:10.1111/obr.12812. PMC 6446725. PMID 30576057.
- ^ “Effectiveness of intervention on physical activity of children: systematic review and meta-analysis of controlled trials with objectively measured outcomes (EarlyBird 54)”. BMJ 345: e5888. (September 2012). doi:10.1136/bmj.e5888. hdl:10871/11391. PMID 23044984.
- ^ “Brief Primary Care Obesity Interventions: A Meta-analysis”. Pediatrics 138 (4): e20160149. (October 2016). doi:10.1542/peds.2016-0149. PMID 27621413.
- ^ “Diet, physical activity and behavioural interventions for the treatment of overweight or obese children from the age of 6 to 11 years”. The Cochrane Database of Systematic Reviews 2017 (6): CD012651. (June 2017). doi:10.1002/14651858.CD012651. PMC 6481885. PMID 28639319.
- ^ a b “Prevalence and Risk Factors for Obesity in Adult Dogs from Private US Veterinary Practices”. Intern J Appl Res Vet Med 4 (2): 177–86. (2006).
- ^ “Prevalence of obesity in dogs examined by Australian veterinary practices and the risk factors involved”. The Veterinary Record 156 (22): 695–702. (May 2005). doi:10.1136/vr.156.22.695. PMID 15923551.
- ^ 石岡, 克己 (2021). “犬と猫の肥満-2021年度アップデート-”. ペット栄養学会誌 24 (1): 46–56. doi:10.11266/jpan.24.1_46.
- ^ “Overweight in dogs, but not in cats, is related to overweight in their owners”. Public Health Nutrition 13 (1): 102–6. (January 2010). doi:10.1017/S136898000999022X. PMID 19545467.
参考文献
- 日本肥満学会『肥満症診療ガイドライン2022』ライフサイエンス出版、2022年12月2日。ISBN 978-4-89775-458-1。2024年8月12日閲覧。
- Seidell, JC (2005). “Epidemiology – definition and classification of obesity”. Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. pp. 3–11. ISBN 978-1-4051-1672-5
- Puhl, R (2005). “Social consequences of obesity”. Clinical obesity in adults and children: In Adults and Children. Blackwell Publishing. pp. 29–45. ISBN 978-1-4051-1672-5
関連文献
- “Obesity 2015”. The Lancet. (2015). "Series from the Lancet journals" ランセット誌の肥満特集
関連項目
- 肥満学
- マフィン・トップ - ズボンからはみ出た部分が、カップケーキでカップの上から出た生地のようになることから。
- デブ
- 肥満税
- World Obesity Day(世界肥満デー) - 3月4日。
- Anti-Obesity Day(反肥満デー) - 11月26日。
外部リンク


