低侵襲手術
| 低侵襲手術 | |
|---|---|
| 治療法 | |
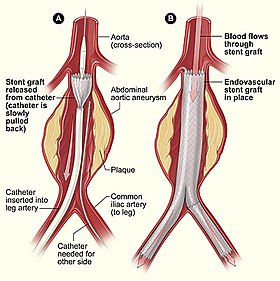 経皮的インターベンションによる動脈瘤修復 - 低侵襲手術の例 | |
| MeSH | D019060 |
| eMedicine | 938198 |
低侵襲手技(ていしんしゅうしゅぎ、または低侵襲手術(ていしんしゅうしゅじゅつ))とは、必要な切開のサイズを制限する外科的技術を指し、これにより創傷治癒時間、関連する痛み、および感染リスクが軽減される。外科手術はその本質上侵襲的であり、切開を伴う手術の多くは開腹手術(open surgery)と呼ばれる。開腹手術で行われる切開はしばしば大きな創を残し、痛みを伴い治癒に時間がかかることが課題であった。近年の医療技術の進歩により、低侵襲手技が開発され、一般的に使用されるようになった。例えば、ステントグラフトによる動脈瘤修復(endovascular aneurysm repair)は、2003年時点で米国で最も一般的な腹部大動脈瘤修復方法となった。この手技は、対応する開腹手術に比べ、はるかに小さな切開で済む[1]。
医療での用途
[編集]低侵襲手技は、放射線医学の分野で最初に導入された。この分野では、放射線科医が血管形成術やカテーテルを使用したステント挿入を始めとするさまざまな手技を開発した。低侵襲手技では、カテーテル(針や細い管)を用いて体内に挿入し、内視鏡や大型ディスプレイパネルを通じて手術フィールドを間接的に観察しながら行われる。これにより、多くの従来の開腹手術を必要としない状態で治療が可能となった[2]。
利点
[編集]低侵襲手術は、同等の開腹手術に比べて以下の利点がある。
また、患者の傷跡が小さく、術後の痛みが少ないため、患者満足度が高い傾向にある。これらの利点により、医療コストの削減にも寄与する場合がある[3]。
日本においては2015年より低侵襲手術として普及しつつあった腹腔鏡下鼠径ヘルニア修復術を日帰り専門で行うプロトコールを開発した診療所が登場[4]。これにより「低侵襲手術=腹腔鏡」なるも、「腹腔鏡=全身麻酔必須」「全身麻酔=入院必須」という日本固有の矛盾が解消され、MIDS(minimally invasive day surgery)という概念が確立され、以降、多くの医療機関が追従している。
リスク
[編集]他の外科手術と同様、低侵襲手技にも以下のようなリスクが伴う。
- 出血
- 感染
- 臓器損傷
- 血栓塞栓症
出典
[編集]- ^ “Impact of hospital market competition on endovascular aneurysm repair adoption and outcomes.”. J. Vasc. Surg. 58 (3): 596–606. (September 2013). doi:10.1016/j.jvs.2013.02.014. PMID 23684424.
- ^ “Minimally Invasive Surgical Procedures” [低侵襲手術の概要] (英語). MeSH - NCBI. Sep 29, 2023時点のオリジナルよりアーカイブ。2022年2月11日閲覧。
- ^ “Intensive care after minimally invasive and conventional coronary surgery: a prospective comparison”. Intensive Care Medicine 27 (3): 534–39. (March 2001). doi:10.1007/s001340000788. PMID 11355122.
- ^ 松下, 公治、大橋, 直樹、多賀谷, 信美、星野, 明弘、柏木, 邦友、三原, 良明「腹腔鏡下鼠径ヘルニア修復術(tapp法)による日帰り手術の短期成績」『日本臨床外科学会雑誌』第81巻第9号、2020年、1703–1709頁、doi:10.3919/jjsa.81.1703。
関連項目
[編集]外部リンク
[編集]- 低侵襲心臓手術 - メドラインプラス医療百科事典.
